الخثار الوريدي العميق (DVT): فك شيفرة الأعراض الخفية، أحدث بروتوكولات العلاج، وكيف تنقذ حياتك من المضاعفات
جلطة الأوردة العميقة - هل تعرف الفرق بين الشد العضلي وما قد يودي بحياتك؟
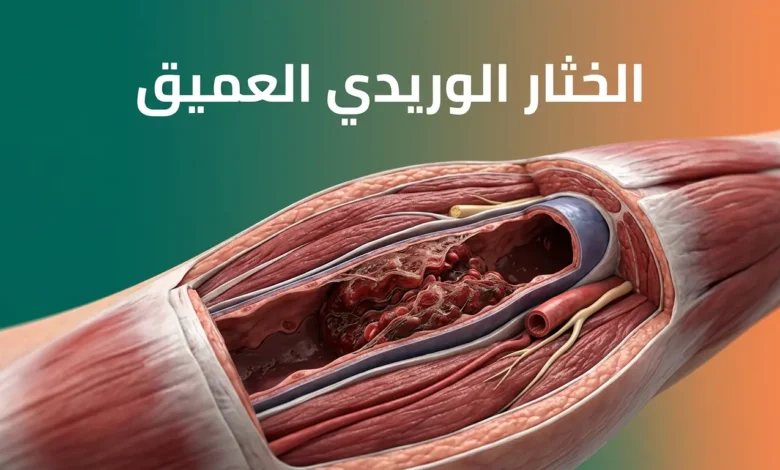
الخثار الوريدي العميق (Deep Vein Thrombosis – DVT) هو تكوّن جلطة دموية داخل الأوردة العميقة، غالباً في الساق أو الفخذ أو الحوض. يُعدّ حالةً طبية خطيرة قد تنتهي بانصمام رئوي مميت إذا أُهملت. العلاج متاح وفعّال حين يُكتشف مبكراً.
ختم المراجعة الطبية
تمت مراجعة هذه المقالة طبياً بالكامل للتأكد من دقة المعلومات وسلامة المحتوى ووضوح الرسائل الصحية الأساسية.
الطبيب المراجع:
الدكتور عصام عبد الحميد
التوصيف: استشاري أمراض القلب، والمراجع الطبي للمقالة بالكامل.
هل سبق أن جلست ساعات طويلة في رحلة طيران أو أمام شاشة الحاسوب، ثم شعرت بثقل غريب وألم خفيف في ساقك، فأسندته إلى تعب أو شد عضلي عابر؟ أنت لست وحدك، فملايين الأشخاص حول العالم يُسقطون هذا الإنذار الجسدي تحت خانة “الإرهاق”، في حين أن ما يجري داخل أوردتهم قد يكون أشدّ خطورة بكثير مما يتخيلون.
هذا المقال ليس مجرد نص طبي جاف. إنه محاولة حقيقية لأن تفهم الخثار الوريدي العميق من جذوره: لماذا يحدث، كيف يتطور، وما الذي يمكنك فعله لحماية نفسك وأسرتك. ستجد هنا إجابات دقيقة لأسئلة لم تجدها في مكان آخر، وستخرج وأنت تمتلك أدواتٍ فعلية تُغيّر سلوكك اليومي.
الخلاصة التنفيذية
قراءة سريعة أقل من 1 دقيقةالتصرف السريع
- اطلب تقييماً طبياً في نفس اليوم إذا ظهر تورم بساق واحدة مع ألم أو ثقل أو دفء أو احمرار.
- لا تؤجل الفحص إذا جاءت الأعراض بعد سفر طويل أو جراحة أو قلة حركة.
افهم الخطر
- الخثار الوريدي العميق قد يكون صامتاً، لكن أخطر مضاعفاته انتقال جزء من الجلطة إلى الرئة.
- العلاج المبكر يقلل خطر الانصمام الرئوي والمضاعفات المزمنة في الساق.
قلّل الاحتمال
- حرّك الكاحل والساق كل 30-60 دقيقة أثناء السفر أو الجلوس الطويل.
- اشرب الماء بانتظام، أقلع عن التدخين، وناقش الهرمونات والجوارب الضاغطة مع طبيبك عند الحاجة.
اذهب للطوارئ
- توجه فوراً للطوارئ عند ضيق نفس مفاجئ، ألم صدر، سعال مدمى، دوخة شديدة أو إغماء.
- دوبلر الأوردة هو الفحص الأول الأكثر استخداماً، ومضادات التخثر هي أساس العلاج في أغلب الحالات.
لماذا يُشكّل الخثار الوريدي العميق ظاهرةً صحية عالمية خطيرة؟
تُشير بيانات منظمة الصحة العالمية (WHO) إلى أن الجلطات الوريدية بمختلف أشكالها تُودي بحياة نحو 300,000 شخص سنوياً في أوروبا وحدها، فيما تُقدّر مراكز السيطرة على الأمراض والوقاية منها (CDC) أن ما بين 900,000 و1.8 مليون أمريكي يُصابون بالجلطات الوريدية العميقة والانصمام الرئوي سنوياً، ويتوفى ما يقارب 60,000 إلى 100,000 منهم جراء هذه الحالة.
الرقم الأكثر إيلاماً هو أن نحو 50% من حالات الخثار الوريدي العميق لا تُسبّب أعراضاً واضحة في بادئ الأمر، مما يجعلها تتسلل صامتةً تحت ستار من الهدوء الزائف. وفي السياق العربي، وتحديداً في المملكة العربية السعودية، كشفت دراسات متعددة أن هذه الحالة أكثر شيوعاً مما يُعتقد، لا سيما في أوساط الحجاج والمعتمرين الذين يتعرضون لجلوس طويل خلال رحلات الطيران، ثم جهدٍ جسدي مفاجئ ومشيٍ مكثف في ظروف حرارة عالية.
صندوق المعلومة الطبية – تصريح منظمة الصحة العالمية:
أعلنت منظمة الصحة العالمية (WHO) أن الجلطة الوريدية العميقة والانصمام الرئوي مجتمعَين يُشكّلان ثالث أكثر أمراض القلب والأوعية الدموية شيوعاً على مستوى العالم، بعد احتشاء عضلة القلب والسكتة الدماغية. وقد أطلقت منظمة الصحة العالمية توجيهات رسمية تُلزم المستشفيات بتطبيق بروتوكولات الوقاية من هذه الجلطات لكل مريض خاضع للعمليات الجراحية الكبرى.
المصدر: منظمة الصحة العالمية – Thrombosis Prevention
اقرأ أيضاً:
- احتشاء عضلة القلب (النوبة القلبية): الأسباب الخفية، العلامات التحذيرية، والخطوات الحاسمة للنجاة
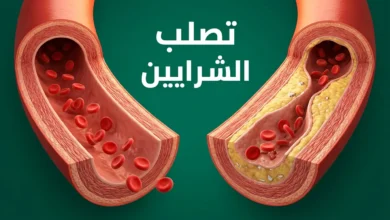
- تصلب الشرايين: كيف ينشأ القاتل الصامت وما هي سبل النجاة قبل فوات الأوان
ما الذي يحدث فعلاً داخل الوريد حين تتشكل جلطة الساق؟
لفهم الخثار الوريدي العميق، ينبغي أن تعرف أولاً الفرق بين نوعَين من أوردة الجسم. الأوردة السطحية تقع تحت الجلد مباشرةً وتراها بالعين المجردة. أما الأوردة العميقة فتسري في أعماق العضلات، محاطةً بطبقات من الأنسجة، وهي المسؤولة عن إعادة الجزء الأكبر من الدم إلى القلب.
حين تتشكل جلطة داخل الأوردة العميقة – وأكثرها شيوعاً أوردة الساق والفخذ والحوض – فإنها تعيق تدفق الدم جزئياً أو كلياً. هذه الجلطة ليست كتلة صلبة جامدة منذ البداية، بل هي تجمع من الصفائح الدموية (Platelets) وبروتينات التخثر، يتشكل في طبقات، ويكبر تدريجياً مع الوقت. الخطر الحقيقي يكمن في أن هذه الجلطة قد تنفصل أو ينفصل جزء منها ليسبح في مجرى الدم حتى يصل إلى الرئتين، ومن هنا يبدأ سيناريو الانصمام الرئوي (Pulmonary Embolism) الذي قد يكون قاتلاً خلال دقائق.
المختبر الفسيولوجي – للمهتمين بالتفاصيل العلمية الدقيقة
يبدأ تكوّن الخثرة الوريدية بتفعيل سلسلة التخثر (Coagulation Cascade) عبر المسارين الداخلي والخارجي، إذ يُحوّل العامل الثاني (البروثرومبين – Prothrombin) إلى الثرومبين (Thrombin) بفعل البروثرومبيناز. يعمل الثرومبين بعدها على تحويل الفيبرينوجين (Fibrinogen) الذائب إلى الفيبرين (Fibrin) الذي يُشكّل الشبكة الهيكلية للجلطة. يُضاف إلى ذلك تفعيل مستقبلات الصفائح الدموية (GPIIb/IIIa) التي ترتبط بالفيبرينوجين وتُحكم بنية الجلطة؛ فيما يُعطّل ركود الدم تدرّج التركيز الطبيعي للمثبطات الطبيعية كالبروتين C وبروتين S والأنتيثرومبين III، مما يُهيئ بيئةً مواتية للتخثر المرضي حتى في غياب أي جرح خارجي.
ما هو مثلث فيرشو وكيف يُفسّر أسباب تخثر الدم في الساق؟
وضع الطبيب الألماني رودولف فيرشو (Rudolf Virchow) في عام 1856 نموذجه الشهير لتفسير أسباب تشكّل الجلطات الوريدية، ولا يزال حتى اليوم حجر الزاوية في علم أمراض الأوعية الدموية. يُسمى هذا النموذج بـ “مثلث فيرشو” (Virchow’s Triad)، ويتألف من ثلاثة أضلاع:
- ركود الدم (Venous Stasis): حين يتباطأ تدفق الدم في الأوردة نتيجة الجلوس الطويل أو الشلل أو الجبيرة، تتراكم عوامل التخثر في مكانها بدلاً من أن تجرفها حركة الدم الطبيعية.
- تلف جدار الوعاء الدموي (Endothelial Injury): الجراحة، الكسور، الالتهابات أو حتى الحقن الوريدي المتكرر قد تُلحق ضرراً بالبطانة الداخلية للوريد، مما يُطلق إشارات كيميائية تستدعي الصفائح الدموية وتُفعّل سلسلة التخثر.
- فرط التخثر (Hypercoagulability): حالات معينة كالحمل، وبعض الأمراض الوراثية، وأدوية الهرمونات، والسرطان ترفع من نشاط منظومة التخثر إلى مستويات خارج السيطرة.
إن اجتماع ضلعَين أو أكثر من هذه الأضلاع في شخصٍ واحد يُضاعف احتمال الإصابة بالخثار الوريدي العميق بشكل كبير. فالمريض الذي أُجريت له جراحة استبدال مفصل الورك (Orthopedic Surgery)، وبات طريح الفراش أياماً، ويتناول أدوية هرمونية، يحمل الأضلاع الثلاثة دفعةً واحدة.
معلومة تستحق التأمل:
رودولف فيرشو لم يكتشف الجلطات الوريدية في مختبر معقد، بل بدأ نظريته من ملاحظات دقيقة أجراها عام 1856 على المرضى في ظروف بدائية قياساً بمعاييرنا اليوم. ومع ذلك، لا تزال نظريته تُدرَّس في كل كليات الطب حول العالم بعد 170 سنة.
ما هي أعراض جلطة الساق المبكرة وكيف تفرق بينها وبين الشد العضلي؟
هذا هو السؤال الذي يبحث عنه الملايين، وفي الإجابة عنه تكمن القيمة الحقيقية لهذا النص. الأعراض التقليدية للخثار الوريدي العميق تتضمن:
- التورم المفاجئ في الساق أو الكاحل (غالباً أحادي الجانب)
- ألم أو إحساس بالضغط في الساق يزداد عند الوقوف أو المشي
- احمرار الجلد أو تغيّر لونه إلى الأحمر أو الأزرق الداكن
- دفء ملحوظ في المنطقة المصابة مقارنةً بالساق الأخرى
- انتفاخ الأوردة السطحية في بعض الأحيان
فكيف إذاً تُفرّق بين الشد العضلي وجلطة الساق؟ الشد العضلي العادي يحدث عادةً بعد مجهود أو في منتصف الليل، يزول سريعاً بالمشي أو التدليك الخفيف، ولا يصاحبه تورم أو احمرار أو دفء موضعي. أما ألم الجلطة فيميل إلى التدرج والاستمرار، ويزداد عند شد أصابع القدم نحو الأعلى (علامة هومان – Homans Sign وإن كانت هذه العلامة غير حاسمة وحدها)، ويُرافقه في الغالب تورم واضح.
متى تتوجه إلى الطوارئ فوراً؟
الحالات التالية تستوجب التوجه الفوري لقسم الطوارئ دون تردد:
- ضيق تنفس مفاجئ غير مبرر
- ألم في الصدر أو الظهر العلوي
- سعال مع دم
- تسارع شديد في ضربات القلب مع دوخة
- فقدان الوعي
هذه الأعراض قد تدل على انصمام رئوي وهو طارئ يُهدد الحياة مباشرةً.
من هم الأكثر عرضة للإصابة بجلطة الأوردة العميقة؟
حقيقة قد تصدمك:
أثبتت دراسة منشورة في مجلة Thrombosis Research عام 2019 أن رحلات الطيران التي تتجاوز 4 ساعات ترفع خطر الإصابة بالخثار الوريدي العميق بنسبة تصل إلى 2 إلى 4 أضعاف مقارنةً بغير المسافرين، وهو ما أعطى اسم “متلازمة الدرجة السياحية” (Economy Class Syndrome) لهذه الحالة.
عوامل الخطر تنقسم إلى قسمين رئيسَين:
أولاً – عوامل الخطر القابلة للتعديل:
- الجلوس المطوّل (السفر، العمل المكتبي)
- السمنة (BMI > 30)
- التدخين
- الجفاف
- تناول حبوب منع الحمل الهرمونية أو العلاج بالهرمونات البديلة
- فترة ما بعد العمليات الجراحية الكبرى، خاصةً جراحات العظام والبطن
ثانياً – عوامل الخطر الثابتة (غير القابلة للتعديل):
- العمر فوق 60 سنة
- السرطان وعلاجاته الكيميائية
- الإصابات السابقة بجلطات وريدية
- الحمل وفترة النفاس (ترتفع الخطورة 5 مرات خلال الثلاثة أشهر الأولى بعد الولادة)
- الاضطرابات الوراثية في التخثر، أبرزها طفرة العامل الخامس لايدن (Factor V Leiden Mutation) التي تُعدّ أكثر الطفرات الوراثية المسببة لفرط التخثر شيوعاً، وتصيب نحو 5% من الأشخاص ذوي الأصول الأوروبية، ووإن كانت أقل شيوعاً لكنها موثّقة في السكان العرب أيضاً.
أما في السياق السعودي تحديداً، فإن الموسم الحج يُمثّل نموذجاً فريداً لتضافر عوامل الخطر. فالحاج يقضي ساعات طويلة في الحافلات أو في مبيت الخيام مقيّد الحركة، ثم ينتقل فجأةً إلى مشي مكثف في حرارة شديدة، وكثيراً ما يُهمل شرب الماء الكافي. وقد رصدت دراسة سعودية صادرة عن مستشفى الملك فهد بجدة ارتفاعاً ملحوظاً في حالات الجلطات الوريدية بين الحجاج، لا سيما كبار السن منهم.
اقرأ أيضاً:
لماذا يُعدّ الخثار الوريدي العميق حالةً مرعبة إذا أُهملت؟
هذا الجزء هو جوهر الموضوع من منظور الخطورة. الخثار الوريدي العميق في حد ذاته مؤلم ومزعج، لكن مضاعفاته هي ما يجعله حالةً طبية تستوجب الأخذ بها بجدية قصوى.
الانصمام الرئوي – القاتل الصامت
الانصمام الرئوي (Pulmonary Embolism – PE) يحدث حين تنفصل الجلطة أو جزء منها من الوريد العميق وتنتقل عبر الدورة الدموية حتى تسدّ أحد الشرايين الرئوية. النتيجة هي نقص حاد في أكسجة الدم، وضغط مباشر على البطين الأيمن للقلب، وقد يؤدي إلى توقف القلب خلال دقائق في الحالات الشديدة. تُقدّر بيانات CDC أن ما بين 25% إلى 30% من مرضى الانصمام الرئوي الضخم يموتون قبل أن يتلقوا أي تشخيص أو علاج.
أثبتت دراسة منشورة في مجلة New England Journal of Medicine عام 2020 أن نحو 50% من مرضى الخثار الوريدي العميق غير المعالَج يُصابون بانصمام رئوي صامت (Asymptomatic PE) يمكن الكشف عنه فقط بفحوصات التصوير، وهذا يُدل على أن الانصمام أكثر شيوعاً مما يُعتقد.
متلازمة ما بعد التخثر
أما المضاعفة الثانية الأقل شهرةً لكنها الأكثر تأثيراً على جودة الحياة، فهي متلازمة ما بعد التخثر (Post-Thrombotic Syndrome – PTS). تتمثل في ضعف دائم في صمامات الأوردة المتضررة، مما يُسبب تراكماً مزمناً للسوائل في الساق، وألماً متواصلاً، وقد يتطور في الحالات الشديدة إلى قرح جلدية (Venous Ulcers) يصعب شفاؤها. يُصاب بهذه المتلازمة ما بين 20% إلى 50% من مرضى الخثار الوريدي العميق، وفق بيانات المعهد الوطني للصحة الأمريكي (NIH).
لحظة تأمل – في منتصف الطريق:
هل تعلم أن بعض الدراسات وجدت أن السرطان يُشخَّص عند نحو 10% من مرضى الخثار الوريدي العميق الذين لا يملكون أي عوامل خطر واضحة؟ هذا يعني أن الجلطة أحياناً هي “المُبلّغ” الأول عن مرض كامن، وهو ما يجعل التقييم الطبي الشامل لأي حالة جلطة وريدية أمراً لا يقبل التأجيل.
اقرأ أيضاً:
كيف يُشخّص الأطباء الخثار الوريدي العميق بدقة؟
من الفحص السريري إلى التصوير
التشخيص يبدأ من السرد الطبي (Anamnesis) ثم الفحص السريري. علامة هومان (Homans’ Sign) – وهي الشعور بألم في الساق عند ثني القدم للأعلى – كانت تُستخدم تاريخياً، غير أن حساسيتها وخصوصيتها محدودتان؛ إذ يكون إيجابياً في أقل من 50% من الحالات المثبتة، وقد يكون إيجابياً في حالات أخرى كالتهاب العضلات.
تحليل D-Dimer: هو اختبار دموي يكشف عن وجود شظايا الفيبرين في الدم، وهي منتج ثانوي لتحلل الجلطات. قيمته الكبرى هي في نفي الجلطة حين تكون نتيجته سلبية في المرضى ذوي الخطر المنخفض، لكنه غير محدد في الإثبات؛ إذ يرتفع في حالات كثيرة أخرى كالالتهابات والحمل والعمليات الجراحية والسرطان.
الأشعة الصوتية للأوردة (Venous Doppler Ultrasound): هو الفحص الذهبي الأول (First-Line Imaging) لتشخيص الخثار الوريدي العميق. غير مؤلم، لا يستخدم أشعةً إشعاعية، ويُحدد موضع الجلطة وحجمها بدقة عالية. تصل حساسيته إلى 94% وخصوصيته إلى 96% في الجلطات الواقعة فوق الركبة وفق بيانات Cochrane Library.
في الحالات المعقدة أو حين يُشتبه بانصمام رئوي، يُلجأ إلى التصوير المقطعي الوعائي (CT Pulmonary Angiography – CTPA) وهو المعيار الذهبي لتشخيص الانصمام الرئوي.
مقياس ويلز (Wells Score): يستخدم الأطباء اليوم أداة موحّدة لتقييم احتمالية الجلطة قبل طلب الفحوصات. تُعطي نقاطاً بحسب عوامل الخطر والأعراض، وتُحدد مستوى الاستعجال التشخيصي. هذه الأداة ليست للتطبيق الذاتي في المنزل، بل هي أداة طبية متخصصة.
ما هي خيارات علاج الخثار الوريدي العميق في 2025-2026؟
جرت مراجعة فقرة الأدوية التالية من قبل المستشار الدوائي جاسم محمد مراد – خبير الصحة والإمداد الطبي في موقع وصفة طبية.
مضادات التخثر – خط الدفاع الأول
الهدف من العلاج ليس “إذابة” الجلطة القائمة في معظم الحالات، بل منع نموّها وانتشارها وتقليل خطر تشكّل جلطات جديدة، فيما يتولى الجسم تفكيك الجلطة القائمة تدريجياً عبر منظومته الطبيعية لحل الفيبرين (Fibrinolysis).
أولاً – المضادات الفموية المباشرة الحديثة (DOACs – Direct Oral Anticoagulants):
تُعدّ اليوم خط العلاج الأول في معظم حالات الخثار الوريدي العميق. تشمل:
- ريفاروكسابان (Rivaroxaban – Xarelto): مثبط مباشر للعامل Xa
- أبيكسابان (Apixaban – Eliquis): مثبط مباشر للعامل Xa
- دابيغاتران (Dabigatran – Pradaxa): مثبط مباشر للثرومبين
- إيدوكسابان (Edoxaban – Savaysa): مثبط مباشر للعامل Xa
ميزتها الأساسية أنها لا تستلزم مراقبة مختبرية متكررة مثل الوارفارين، وتفاعلاتها الدوائية والغذائية أقل تعقيداً. ووفق توجيهات الكلية الأوروبية لأمراض القلب (ESC) لعام 2023, تُوصى هذه الأدوية بوصفها الخيار الأمثل للمرضى الجدد.
ثانياً – الهيبارين (Heparin) ومشتقاته:
الهيبارين غير المجزأ (Unfractionated Heparin – UFH) يُستخدم وريدياً في المستشفى للحالات الحرجة أو التي يُخشى فيها انصمام رئوي وشيك. أما الهيبارين منخفض الوزن الجزيئي (LMWH – Low Molecular Weight Heparin) كالإينوكسابارين (Enoxaparin) فيُعطى حقناً تحت الجلد ويمكن إعطاؤه في المنزل.
ثالثاً – الوارفارين (Warfarin):
لا يزال يُستخدم في حالات بعينها (أمراض الصمامات، الفشل الكلوي الشديد، أسباب اقتصادية)، لكنه يستوجب مراقبة دورية لمستوى INR مع الحد الأمثل بين 2.0 و3.0، ويتأثر بشكل واضح بالغذاء وعوامل كثيرة.
حين يلجأ الأطباء إلى إذابة الجلطات والتدخل الجراحي
أدوية إذابة الجلطات (Thrombolytics) مثل الأكتيبليز (Alteplase) لا تُستخدم إلا في الحالات التي تُهدد الحياة أو الطرف (Limb-Threatening Cases)، كالجلطة الضخمة (Massive PE) أو الخثار الوريدي الحاد مع نقص التروية الحاد. خطر النزيف الداخلي المرتفع يجعل هذه الأدوية أداةً استثنائية وليست روتينية.
مرشحات الوريد الأجوف السفلي (IVC Filters): تُزرع في الوريد الأجوف السفلي لمنع انتقال الجلطات إلى الرئتين. تُستخدم حصراً للمرضى الذين يحملون موانع قاطعة لاستخدام مضادات التخثر (كمن يعانون من نزيف حاد نشط) أو الذين يتعرضون للجلطات رغم المعالجة. وتجدر الإشارة إلى أن مرشحات الوريد الأجوف ليست بديلاً عن مضادات التخثر ولا تمنع تشكّل جلطات جديدة.
نقطة دقيقة قد لا تعرفها:
أثبتت دراسة منشورة في مجلة Circulation عام 2022 أن مدة العلاج بمضادات التخثر تتراوح عادةً بين 3 و6 أشهر لحالات الجلطة “المُحفَّزة” (Provoked DVT – كتلك التي تلي جراحة)، بينما قد تمتد إلى أجل غير مسمى في حالات الجلطة “غير المُحفَّزة” (Unprovoked DVT) أو في وجود عوامل خطر مزمنة. قرار مدة العلاج يحتاج إلى موازنة دقيقة بين خطر تكرار الجلطة وخطر النزيف.
اقرأ أيضاً:
ما دور التغذية ونمط الحياة في إدارة الخثار الوريدي العميق؟
جرت مراجعة هذه الفقرة من قبل اختصاصية التغذية العلاجية الدكتورة علا الأحمد.
التداخلات الغذائية والدوائية
يقول الدكتور عصام عبد الحميد، استشاري أمراض القلب والمراجع الطبي في موقع وصفة طبية: “أنصح مرضى الخثار الوريدي العميق الذين يتناولون الوارفارين بالحفاظ على استهلاك ثابت ومنتظم من فيتامين K، وعدم إلغائه كلياً من نظامهم الغذائي، لأن التغيير المفاجئ والمتذبذب في كميته هو ما يُسبب اضطراب مستوى INR، وليس الكمية الثابتة منه.”
فيتامين K الموجود في الخضروات الورقية الداكنة (السبانخ، الجرجير، البروكلي، الكرنب) يتداخل مباشرةً مع آلية عمل الوارفارين لأنه عامل أساسي في تصنيع عوامل التخثر الكبدية (II, VII, IX, X). الحل ليس تجنّب هذه الخضروات، بل استهلاكها بثبات وانتظام. أما مرضى الـ DOACs فلا يواجهون هذا التداخل الغذائي.
الشاي الأخضر بكميات كبيرة، والثوم، وزيت السمك، والكركم بجرعات عالية، كلها مواد لها تأثير مخفّف خفيف للدم؛ وبينما لا تُشكّل خطراً على السليم، قد تُضاعف خطر النزيف لمن يتناول مضادات التخثر، وينبغي إخطار الطبيب بأي مكمل غذائي.
الجوارب الضاغطة الطبية – أداة بسيطة وفعّالة
الجوارب الضاغطة الطبية (Compression Stockings) هي أحد أهم الأدوات العلاجية والوقائية في آنٍ واحد. تعمل عن طريق ممارسة ضغط تدريجي (يبدأ من الكاحل ويتراجع تدريجياً نحو الفخذ) مما يُعزز عودة الدم الوريدي نحو القلب ويُقلّل الوذمة. الضغط يُقاس بوحدة ملليمتر زئبقي (mmHg):
- 15-20 mmHg: وقاية خفيفة، مناسبة للسفر والعمل المكتبي
- 20-30 mmHg: الأكثر استخداماً في علاج جلطات الساق ومتلازمة ما بعد التخثر
- 30-40 mmHg: للحالات الشديدة وتحت إشراف طبي
الخطأ الشائع هو شراء هذه الجوارب بحجم عشوائي من الصيدلية. الصواب هو قياس محيط الكاحل والساق والفخذ في الصباح الباكر قبل التورم، وتحديد الضغط المناسب من قِبل طبيب أو صيدلاني متخصص.
الوصفة الطبية من موقعنا
فيما يلي توجيهات طبية دقيقة وغير تقليدية لمن يتعامل مع الخثار الوريدي العميق أو يسعى للوقاية منه:
- تنشيط مضخة الساق العضلية: عضلة الساق (Gastrocnemius) تعمل كمضخة وريدية طبيعية. تمارين بسيطة كرفع أصابع القدم لأعلى 10 مرات كل ساعة تُحفّز هذه المضخة وترفع سرعة الدم الوريدي بنسبة تصل إلى 40%، مما يُقلّل ركود الدم الذي هو الضلع الأول في مثلث فيرشو.
- الترطيب الكافي لخفض لزوجة الدم: الجفاف يرفع هيماتوكريت الدم (Hematocrit) ويُزيد من تركيز الصفائح الدموية وعوامل التخثر. استهداف 2.5 إلى 3 لترات من الماء يومياً يُخفّف لزوجة البلازما ويُقلّل الاحتمال الفيزيولوجي للتخثر.
- التوقف عن التدخين بوصفه أولوية علاجية: النيكوتين يُسبب تقلّص الأوعية الدموية وتفعيل الصفائح الدموية، ويُقلّل من مستوى البروستاسيكلين (Prostacyclin) المضاد للتخثر في البطانة الوعائية. التوقف عن التدخين يعيد للبطانة الداخلية وظيفتها المثبطة للتخثر خلال أسابيع.
- الرياضة الهوائية المعتدلة بعد استقرار الجلطة: المشي اليومي لمدة 30 دقيقة يُحسّن وظيفة البطانة الوعائية عبر تحفيز إفراز أكسيد النيتريك (Nitric Oxide) الذي يُثبّط التصاق الصفائح الدموية بجدار الوعاء.
- إدارة التوتر والنوم الجيد: ارتفاع الكورتيزول المزمن يُحفّز مسار التخثر عبر زيادة إفراز الفيبرينوجين وعامل Von Willebrand. النوم الكافي (7-8 ساعات) ينظّم هذا المحور ويُقلّل من الحالة الالتهابية المزمنة التي تُهيئ لتشكّل الجلطات.
- مراقبة الوزن بصفة منتظمة: كل 10 كيلوغرامات زائدة تُزيد الضغط على الأوردة الحوضية والساقين بشكل مباشر، وتُعطّل وظيفة الصمامات الوريدية. فقدان 5% فقط من وزن الجسم يُقلّل معدل الضغط الوريدي بشكل قابل للقياس.
- التسلّح بسوار تنبيه طبي (Medical Alert): للمرضى الذين يتناولون مضادات التخثر بصفة دائمة، ارتداء سوار أو بطاقة تُعرّف فريق الطوارئ بهذا الدواء قد يُنقذ الحياة في حالة حادث أو فقدان الوعي، إذ يستوجب الوضع تعديل بروتوكول الإنعاش والتدخل.
كيف تقي نفسك من جلطة الساق قبل أن تحدث؟
معلومة تربط العلم بيومك:
أجرت هيئة الطيران الفيدرالية الأمريكية (FAA) دراسات أظهرت أن مجرد تحريك أصابع القدم والكاحل كل 30 دقيقة خلال الرحلة يُقلّل تراكم الدم في أوردة الساق بشكل ملحوظ. هذا الإجراء الصغير يكاد لا يكلّف جهداً، لكنه يُفرّق فيزيولوجياً بين ساق صحية وساق مهيّأة للجلطة.
الوقاية من الخثار الوريدي العميق تتكامل في مستويات متعددة:
على متن الطائرة والسفر الطويل:
- قُم من مقعدك وامشِ في الممر كل ساعة إلى ساعتين
- مارس تمارين الكاحل: ارفع أصابع قدمك نحو الأعلى ثم اخفضها 10 مرات، كرّرها كل 30 دقيقة
- ارتدِ جوارب ضاغطة بضغط 15-20 mmHg خلال الرحلات الطويلة
- اشرب الماء بكميات كافية وتجنّب الكحول والكافيين المفرط
ما بعد الجراحة والتعافي:
- الحركة المبكرة بعد العملية (Early Mobilization) هي الوقاية الأفضل والأرخص
- الجوارب الضاغطة والهيبارين الوقائي يُوصى بهما بعد العمليات الكبرى وفق توجيهات الجمعية الأمريكية لأمراض الصدر (ACCP)
- أخبر طبيبك دائماً بتاريخك الطبي مع الجلطات قبل أي إجراء جراحي
في الحياة اليومية:
أثبتت دراسة منشورة في مجلة JAMA Internal Medicine عام 2023 أن الأشخاص الذين يمارسون المشي أكثر من 7,500 خطوة يومياً يتمتعون بخطر أقل بنسبة 39% للإصابة بالجلطات الوريدية مقارنةً بمن يمشون أقل من 4,000 خطوة يومياً.
اقرأ أيضاً:
- الدليل الطبي الشامل لمرض ارتفاع ضغط الدم: الأسباب، الأعراض، وطرق العلاج الفعالة
- مقاومة الإنسولين: القاتل الصامت وكيفية عكسه لاستعادة صحتك الجسدية
الأسئلة الشائعة
FAQ Schema Readyهل تختفي جلطة الساق من تلقاء نفسها؟
هل التدليك أو المساج خطر عند الاشتباه بجلطة الساق؟
هل يمكن السفر بالطائرة بعد تشخيص الخثار الوريدي العميق؟
هل تصيب الجلطة الوريدية العميقة الشباب الأصحاء؟
هل يجوز ممارسة الرياضة بعد بدء العلاج؟
هل يجب إيقاف مميعات الدم قبل خلع الأسنان أو عملية بسيطة؟
هل الصيام يؤثر في علاج جلطة الساق؟
هل يمكن التبرع بالدم أثناء تناول مميعات الدم؟
هل يمكن الحمل مستقبلاً بعد جلطة وريدية سابقة؟
هل تكرار الجلطة يعني وجود سرطان أو مرض وراثي؟
الخلاصة الطبية: الالتزام هو الفارق الذي يصنع النجاة
الخثار الوريدي العميق ليس قدراً محتوماً ولا نهايةً. مع التشخيص المبكر والعلاج الصحيح، يتعافى معظم المرضى تعافياً كاملاً، ويعودون إلى حياتهم الطبيعية. الشيء الوحيد الذي لا يُغتفر هو التجاهل.
إن شعرت بأي من الأعراض المذكورة آنفاً، لا تتردد ولا تسأل جارك أو تبحث في وسائل التواصل الاجتماعي. التوجه الفوري إلى طبيب مختص هو الاستثمار الأذكى الذي يمكنك القيام به اليوم في صحتك.
ومن يتلقى علاجاً لجلطة قائمة، يجب أن يفهم أن الالتزام بمضادات التخثر للمدة المحددة – حتى حين تختفي الأعراض تماماً – هو الضمانة الوحيدة ضد الانتكاس. تذكّر أن الأعراض تزول قبل أن تتشفّى الجلطة، والدواء يعمل بصمت في الخلفية لحمايتك.
هل أجريت تقييماً لعوامل الخطر الخاصة بك ومناقشتها مع طبيبك المعالج؟
تحذير طبي مهم
الخثار الوريدي العميق قد يبدأ بأعراض خفيفة أو غير واضحة، لكنه قد يتحول إلى حالة طارئة مهددة للحياة إذا انتقلت الجلطة إلى الرئة. اطلب تقييماً طبياً عاجلاً إذا ظهر تورم في ساق واحدة مع ألم أو دفء أو تغير لون، وتوجه إلى الطوارئ فوراً عند ضيق التنفس المفاجئ أو ألم الصدر أو السعال المدمى أو الإغماء.
إخلاء المسؤولية
المعلومات الواردة في هذا المقال على موقع وصفة طبية مخصصة للتثقيف الصحي فقط، ولا تُعد بديلاً عن المعاينة الطبية المباشرة أو التشخيص أو وصف العلاج. لا تبدأ أو توقف أي دواء مميع للدم، ولا تُهمل الأعراض أو تؤخر مراجعة الطبيب اعتماداً على المحتوى المنشور وحده. القرار الطبي النهائي يجب أن يُتخذ مع طبيب مرخص وبناءً على حالتك السريرية ونتائج الفحوصات.
بيان المصداقية
يلتزم موقع وصفة طبية بتقديم محتوى صحي مبني على مصادر علمية موثوقة، ودلائل إرشادية سريرية معتمدة، ومراجع أكاديمية معروفة في الطب المبني على الدليل.
- تُبنى المقالات على مراجع علمية منشورة وجهات صحية رسمية معروفة.
- يُراجع المحتوى تحريرياً للتأكد من الدقة والوضوح وسلامة الصياغة الطبية.
- تُحدَّث المواد الطبية عند الحاجة وفق توفر تحديثات علمية أو إرشادية جديدة.
- يُقدَّم المحتوى بلغة مفهومة دون التضحية بالدقة العلمية أو المهنية.
- لا يُقصد بالمقالات استبدال التقييم السريري الفردي أو الخطة العلاجية الخاصة بكل مريض.
صندوق البروتوكولات الطبية الرسمية
يُراجَع آخر تحديث رسمي متاحعند إعداد أو مراجعة محتوى متعلق بالخثار الوريدي العميق، يُستحسن مطابقة المعلومات السريرية مع أحدث إصدار رسمي أو حي من الدلائل التالية، مع تقديم البروتوكول المحلي المعتمد في الجهة العلاجية عند وجود اختلافات تنظيمية:
دلائل دولية
- ASH Living Guidelines for VTE
- CHEST Antithrombotic Therapy for VTE Disease
- NICE Guideline NG89
- ESC Guidelines on Pulmonary Embolism
بروتوكولات محلية
- الأدلة السريرية المعتمدة في وزارة الصحة السعودية أو بروتوكول المنشأة الصحية.
- الأدلة السريرية المحلية المعتمدة في الإمارات أو الجهة الصحية المشرفة في الإمارة.
- سياسات الوقاية من VTE للمريض المنوّم، وبعد الجراحة، وأثناء قلة الحركة.
متى تُستخدم؟
- عند تقييم خطر الجلطات قبل العمليات أو التنويم.
- عند اختيار مضادات التخثر ومدتها.
- عند تقرير الوقاية في السفر الطويل أو الحمل أو السرطان.
- عند الاشتباه بالانصمام الرئوي أو تكرار الجلطة.
المصادر والمراجع
الدراسات والأوراق البحثية
1. Konstantinides, S. V., et al. (2019). 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism. European Heart Journal, 41(4), 543–603.
https://doi.org/10.1093/eurheartj/ehz405
توجيهات الكلية الأوروبية لأمراض القلب التفصيلية لتشخيص وعلاج الانصمام الرئوي والجلطات الوريدية.
2. Agnelli, G., et al. (2020). Apixaban for the treatment of venous thromboembolism associated with cancer. New England Journal of Medicine, 382(17), 1599–1607.
https://doi.org/10.1056/NEJMoa1915103
دراسة سريرية محورية تُقارن فعالية الأبيكسابان مقابل الداكسابارسيد في علاج الجلطات المرتبطة بالسرطان.
3. Di Nisio, M., van Es, N., & Büller, H. R. (2016). Deep vein thrombosis and pulmonary embolism. The Lancet, 388(10063), 3060–3073.
https://doi.org/10.1016/S0140-6736(16)30514-1
مراجعة شاملة من The Lancet تغطي كل جوانب الخثار الوريدي العميق من الوبائيات إلى العلاج.
4. Kahn, S. R., et al. (2019). Post-thrombotic syndrome. Nature Reviews Disease Primers, 5(1), 1–20.
https://doi.org/10.1038/s41572-019-0106-2
أعمق دراسة شاملة في طبيعة متلازمة ما بعد التخثر وتأثيرها على جودة حياة المرضى.
5. Tritschler, T., et al. (2018). Venous thromboembolism: Advances in diagnosis and treatment. JAMA, 320(15), 1583–1594.
https://doi.org/10.1001/jama.2018.14346
ملخص علمي حديث من مجلة JAMA حول التطور التشخيصي والعلاجي في مجال الجلطات الوريدية.
6. Barco, S., et al. (2021). Sex-specific clinical presentation of acute pulmonary embolism. European Respiratory Journal, 57(2), 2001816.
https://doi.org/10.1183/13993003.01816-2020
دراسة تكشف الفروق الجنسية في أعراض الانصمام الرئوي وما يترتب عليها من اختلافات في التشخيص.
الجهات الرسمية والمنظمات
7. Centers for Disease Control and Prevention (CDC). (2024). Deep Vein Thrombosis & Pulmonary Embolism – Data & Statistics.
بيانات إحصائية رسمية عن انتشار الجلطات الوريدية في الولايات المتحدة الأمريكية.
8. World Health Organization (WHO). (2024). Cardiovascular diseases (CVDs) – Fact Sheet.
الإحصائيات العالمية الرسمية لأمراض القلب والأوعية الدموية بما تشمل الجلطات الوريدية.
9. National Heart, Lung, and Blood Institute (NHLBI – NIH). (2024). Deep Vein Thrombosis – NHLBI.
الموارد الرسمية للمعاهد الوطنية للصحة الأمريكية حول تعريف الخثار الوريدي وعلاجه ووقايته.
10. European Society of Cardiology (ESC). (2023). Clinical Practice Guidelines on Pulmonary Embolism.
التوجيهات الأوروبية المحدّثة لممارسة علاج الانصمام الرئوي والجلطة الوريدية العميقة.
11. American Society of Hematology (ASH). (2023). Blood Clots – Patient Resources.
موارد تثقيفية شاملة من الجمعية الأمريكية لأمراض الدم موجهة للمرضى وأسرهم.
الكتب والموسوعات العلمية
12. Lip, G. Y. H., & Hull, R. D. (Eds.). (2022). Venous Thromboembolism: A Clinical Guide (3rd ed.). Springer International Publishing.
https://link.springer.com/book/9783030647193
مرجع أكاديمي شامل من Springer يُغطي كل جوانب الجلطات الوريدية بأسلوب سريري تطبيقي.
13. Goldhaber, S. Z., & Piazza, G. (Eds.). (2020). Pulmonary Embolism and Deep Vein Thrombosis. American College of Cardiology Foundation.
كتاب مرجعي مُعتمد من الكلية الأمريكية لأمراض القلب يتعمق في الجانب التشخيصي والعلاجي.
14. Kearon, C., et al. (2016). Antithrombotic Therapy for VTE Disease: CHEST Guideline and Expert Panel Report. CHEST Journal, 149(2), 315–352.
https://doi.org/10.1016/j.chest.2015.11.026
التوجيه الرئيس لجمعية الصدر الأمريكية حول العلاج بمضادات التخثر، ويُعدّ مرجعاً سريرياً محورياً.
المقالات العلمية المبسطة
15. Harrington, R. A. (2023). Blood Clots: What You Need to Know. Scientific American.
https://www.scientificamerican.com/
مقال من Scientific American يُبسّط لعامة القراء المفاهيم الأساسية للجلطات الوريدية ومخاطرها.
قراءات إضافية ومصادر للتوسع
1. للتعمق في آليات التخثر الجزيئية:
Mackman, N., Tilley, R. E., & Key, N. S. (2007). Role of the Extrinsic Pathway of Blood Coagulation in Hemostasis and Thrombosis. Arteriosclerosis, Thrombosis, and Vascular Biology, 27(8), 1687–1693.
https://doi.org/10.1161/ATVBAHA.107.141911
لماذا نقترح عليك قراءته؟ هذه الورقة البحثية تضع يدك مباشرةً على الآليات البيوكيميائية التي تُطلق سلسلة التخثر من منظور جزيئي دقيق. إذا كنت طالب طب أو صيدلة وتريد فهم لماذا تعمل مضادات التخثر بالطريقة التي تعمل بها، فهذا مرجعك.
2. للفهم الشامل لمتلازمة ما بعد التخثر:
Prandoni, P., et al. (2004). Below-knee elastic compression stockings to prevent the post-thrombotic syndrome: A randomized, controlled trial. Annals of Internal Medicine, 141(4), 249–256.
https://doi.org/10.7326/0003-4819-141-4-200408170-00004
لماذا نقترح عليك قراءته؟ يُعدّ هذا البحث الدعامة الأساسية لفهم الدور الذي تلعبه الجوارب الضاغطة في الوقاية من متلازمة ما بعد التخثر، وهو المرجع الذي تستند إليه معظم التوجيهات السريرية حول العالم.
3. للباحثين في الأبعاد الوراثية والوقاية الشخصية:
Rosendaal, F. R. (1999). Venous thrombosis: A multicausal disease. The Lancet, 353(9159), 1167–1173.
https://doi.org/10.1016/S0140-6736(98)10266-0
لماذا نقترح عليك قراءته؟ هذه الورقة من The Lancet أرست النموذج المتعدد الأسباب للجلطة الوريدية، وهي مرجع لا غنى عنه لمن يريد فهم كيف يتشابك الوراثي مع البيئي في تشكيل خطر الجلطة لدى كل فرد.
إن كنت تعيش مع تشخيص الخثار الوريدي العميق أو تقلق من احتمال إصابتك به، لا تكتفِ بقراءة هذا المقال وحده. تحدث مع طبيبك عن تاريخك الطبي العائلي، وعوامل الخطر الخاصة بك، والخطة الوقائية أو العلاجية المناسبة لحالتك تحديداً. المقالات الطبية مهما بلغت جودتها لا تُغني عن الاستشارة الطبية المباشرة، وموقع وصفة طبية يضع بين يديك المعرفة، أما القرار الطبي النهائي فيبقى في عيادة طبيبك.