عدم انتظام ضربات القلب: الأسباب، العلامات التحذيرية، وأحدث بروتوكولات العلاج
عدم انتظام ضربات القلب: ما أسبابه وكيف يُشخَّص ويُعالج؟

عدم انتظام ضربات القلب (Arrhythmia) هو اضطراب في النظام الكهربائي للقلب يؤدي إلى تغيير في سرعة أو نظم النبضات أو كليهما. يشمل التسارع والبطء والضربات المبكرة. تتراوح الحالات بين حميدة لا تحتاج علاجاً وخطيرة تستدعي تدخلاً فورياً.
هل شعرت يوماً بأن قلبك “تخطّى” نبضة فجأة، أو اندفع بسرعة غريبة دون سبب واضح؟ ربما كنت تجلس في هدوء تام، ثم وجدت صدرك يرتجف من الداخل كأن شيئاً يقفز فيه. هذا الشعور ليس وهماً، وليس دائماً بريئاً. أنت تستحق أن تفهم ما الذي يجري خلف عظام صدرك بالضبط، لا أن تُطمأن بعبارات مبهمة. هذا المقال كُتب لك تحديداً؛ ليأخذك من الشعور المربك إلى الفهم الكامل، ومن القلق إلى قرار طبي واعٍ.
لنبدأ بسيناريو واقعي: سيدة في الأربعين من عمرها، تسكن الرياض، تستيقظ منتصف الليل على إحساس أن قلبها “يركض” بلا سبب. تحسب نبضاتها فتجد 130 نبضة في الدقيقة وهي مستلقية في فراشها. تمر الدقائق ويعود الإيقاع لطبيعته. تتجاهل الأمر أسبوعاً، ثم يتكرر. هذا تماماً ما يُسمى نوبة من عدم انتظام ضربات القلب. وما بين التجاهل والتشخيص المبكر قد يكمن الفرق بين حياة طبيعية ومضاعفة خطيرة.
- عدم انتظام ضربات القلب اضطراب كهربائي وليس ميكانيكياً — يتراوح بين حميد تماماً وخطير يهدد الحياة.
- الرجفان الأذيني هو الأكثر شيوعاً ويُضاعف خطر السكتة الدماغية 5 أضعاف.
- نحو 80% من البشر يختبرون ضربات مبكرة دون أن يدركوا ذلك أو يتأثروا.
- وثّق أي خفقان يتجاوز 30 ثانية بساعة ذكية أو تطبيق مخصص واعرضه على طبيبك.
- أدرج الأطعمة الغنية بالبوتاسيوم والمغنيسيوم في نظامك اليومي لدعم استقرار كهرباء القلب.
- مارس تقنية التنفس 4-7-8 لتنشيط العصب المبهم وتهدئة الإيقاع القلبي طبيعياً.
- لا تتناول مضادات احتقان أو مكملات تحتوي إيفيدرين دون استشارة طبيب.
- أجهزة المراقبة المستمرة ترفع اكتشاف الرجفان الصامت 6 أضعاف مقارنة بتخطيط القلب التقليدي.
- الاستئصال بالقسطرة وجراحة المتاهة يحققان نسب نجاح تتجاوز 90% في حالات مختارة.
- أغلب حالات عدم انتظام ضربات القلب قابلة للسيطرة أو الشفاء التام بالتشخيص المبكر.
- ألم صدري حاد يمتد للذراع أو الفك + فقدان وعي + ضيق تنفس شديد = اتصل بالإسعاف فوراً.
- الرجفان الأذيني الصامت يُسبب ضموراً تدريجياً في مادة الدماغ الرمادية حتى بدون جلطات.
- حتى كوب كحول يومي واحد يرفع خطر الرجفان الأذيني بنسبة 16%.
كيف يعمل “المحرك الكهربائي” للقلب السليم؟
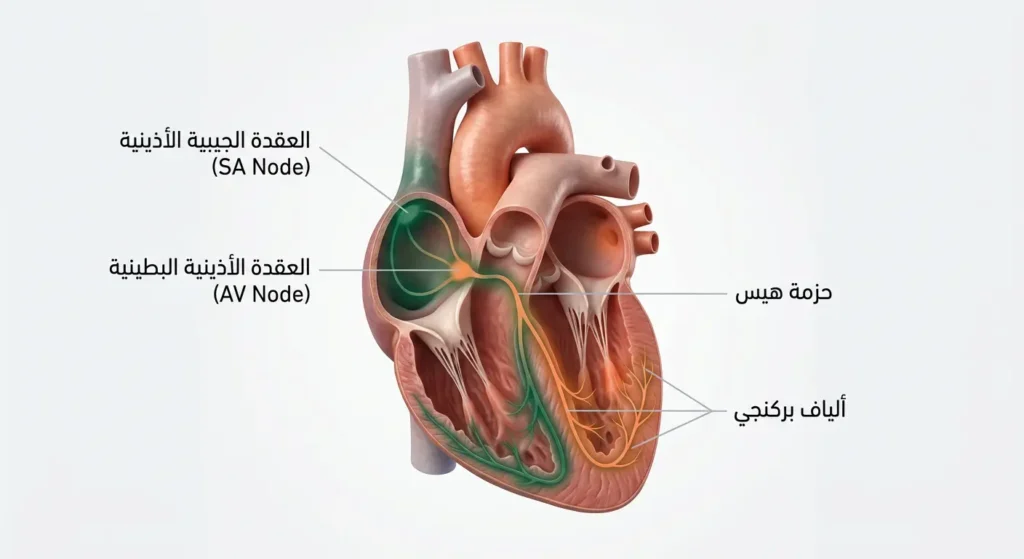
القلب ليس مجرد مضخة عضلية. إنه نظام كهربائي دقيق، يشبه إلى حد بعيد شبكة توزيع الكهرباء في مدينة حديثة؛ لكل جزء دوره، ولأي خلل فيها عواقب.
يبدأ كل نبضة طبيعية من منطقة تُدعى العقدة الجيبية الأذينية (Sinoatrial Node – SA Node) الواقعة في الأذين الأيمن. هذه العقدة تُعَدُّ “المنظّم الطبيعي” للقلب؛ إذ تولّد نبضة كهربائية 60 إلى 100 مرة في الدقيقة في حالة الراحة. تنتقل هذه الإشارة إلى العقدة الأذينية البطينية (Atrioventricular Node – AV Node) التي تعمل كـ”بوابة تأخير”، ثم تتوزع عبر شبكة هيس-بركنجي (Bundle of His – Purkinje Fibers) إلى عضلة البطينين لتُحدث الانقباض.
فما الذي يحدث حين يختل هذا التسلسل؟ تخيّل أن خط الكهرباء الرئيس في المدينة انقطع، فبدأت مولّدات فرعية عشوائية تعمل. القلب يفعل الشيء نفسه تماماً حين تنشأ مصادر كهربائية غير طبيعية أو تتعطل مسارات التوصيل، فينتج عنها عدم انتظام ضربات القلب.
معلومة محورية: القلب البشري ينبض نحو 100,000 مرة يومياً، وهو ما يعادل أكثر من 2.5 مليار نبضة على مدى 70 عاماً. أي اضطراب في هذا الإيقاع يعني خللاً في منظومة بالغة الدقة والاتساق.
ما هي الأنواع المختلفة لعدم انتظام ضربات القلب؟
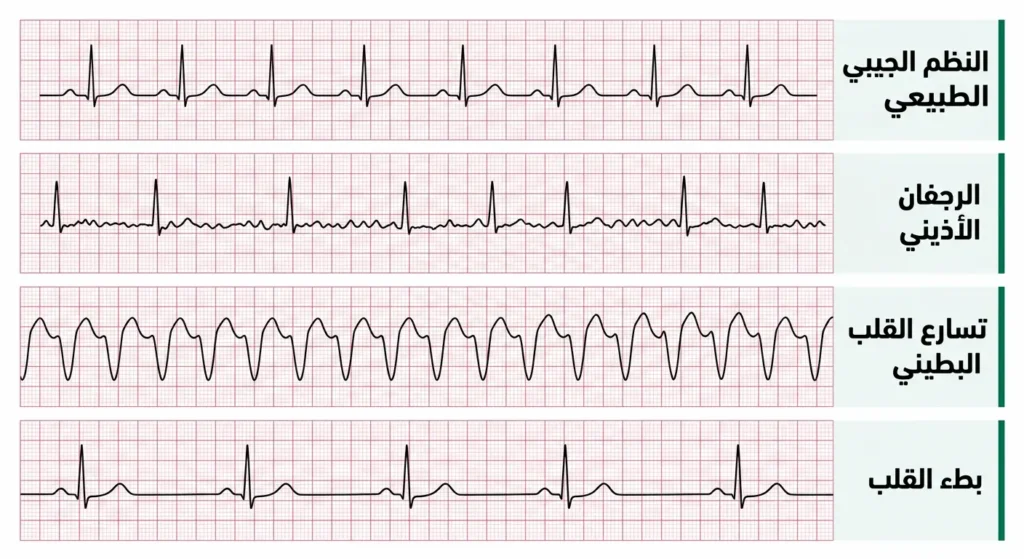
يُصنَّف عدم انتظام ضربات القلب بحسب مصدر الاضطراب وسرعة النبض، وفهم هذه التصنيفات يُمكّن القارئ من فهم ما يسمعه من طبيبه بصورة أدق.
التسارع (Tachycardia) وما تحته من أنواع
يُعرَّف تسارع ضربات القلب بأنه تجاوز معدل النبض لحاجز الـ100 نبضة في الدقيقة في حالة الراحة. غير أن هذا التعريف البسيط يختبئ خلفه عالم من الأنواع المتباينة:
- الرجفان الأذيني (Atrial Fibrillation – AFib): أكثر أنواع اضطراب النظم شيوعاً عالمياً. تنتج فيه الأذينان إشارات كهربائية فوضوية بدلاً من إيقاع منتظم، مما يجعل القلب ينبض بطريقة غير منسّقة. وفق بيانات المعهد القومي للقلب والرئة والدم الأمريكي (NHLBI)، يعاني نحو 33.5 مليون شخص حول العالم من الرجفان الأذيني. خطورته الكبرى تكمن في أنه يُضاعف خطر السكتة الدماغية خمسة أضعاف.
- الرفرفة الأذينية (Atrial Flutter): مشابهة للرجفان لكن أكثر انتظاماً؛ تنبض الأذينة بمعدل 250-350 مرة في الدقيقة لكن البطين يستجيب لجزء منها فقط.
- تسارع القلب فوق البطيني (Supraventricular Tachycardia – SVT): يحدث فوق مستوى البطينين وغالباً يُصيب الشباب الأصحاء، وقد تنتهي نوباته من تلقاء نفسها.
- تسارع القلب البطيني (Ventricular Tachycardia – VT): ينشأ من البطين، وهو أكثر خطورة. قد يتحول إلى رجفان بطيني (Ventricular Fibrillation – VF) الذي يُعَدُّ حالة طوارئ قلبية حيث يتوقف القلب عن ضخ الدم فعلياً.
البطء (Bradycardia)
يقل معدل ضربات القلب عن 60 نبضة في الدقيقة. لكن الانتباه هنا مهم: الرياضيون المتدربون تدريباً مكثفاً قد يكون معدل نبضهم طبيعياً في الخمسينيات، بل أحياناً في الأربعينيات. أما حين يكون البطء مصحوباً بالإغماء أو الدوار أو الإجهاد الشديد؛ فهو يستدعي التقييم الطبي الفوري.
الضربات المبكرة (Premature Heartbeats)
وهي انقباضات إضافية تحدث قبل موعدها المعتاد؛ إما انقباضات أذينية مبكرة (Premature Atrial Contractions – PACs) أو انقباضات بطينية مبكرة (Premature Ventricular Contractions – PVCs). كثيراً ما يصفها المرضى بأن قلبهم “تخطّى نبضة”. الجدير بالذكر أن بعضها حميد تماماً، لكن تكراره أو اقترانه بمرض قلبي يستوجب المتابعة.
حقيقة جديرة بالتأمل: يُقدَّر أن نحو 80% من البشر يختبرون انقباضات مبكرة في وقت ما خلال حياتهم دون أن يدركوا ذلك أو يتأثروا به. الخطر الحقيقي يبدأ حين تتحول من حدث عرضي إلى نمط متكرر.
لماذا يختل الإيقاع؟ الأسباب والمحفزات
الأسباب المرتبطة بصحة القلب
تُعَدُّ أمراض القلب الأساسية السبب الأكثر شيوعاً لعدم انتظام ضربات القلب. النوبات القلبية السابقة (Myocardial Infarction) تُخلّف ندبات في نسيج عضلة القلب، وهذه الندبات تُعطل مسارات التوصيل الكهربائي. أمراض الشرايين التاجية (Coronary Artery Disease) تُقلل تروية عضلة القلب بالأكسجين، مما يجعلها أكثر استعداداً للتحريض الكهربائي الشاذ. كذلك اعتلال عضلة القلب (Cardiomyopathy) وأمراض صمامات القلب تستطيع استفزاز اضطراب النظم بآليات متعددة.
بالإضافة إلى ذلك، يُسبب قصور القلب (Heart Failure) تمدداً في حجرات القلب؛ مما يُهيئ بيئة كهربائية غير مستقرة تزيد احتمالية ظهور عدم انتظام ضربات القلب.
الأسباب خارج القلب
كثير من المرضى يُفاجأون حين يعرفون أن سبب اضطراب نبضهم لا يكمن في قلبهم أصلاً. اضطرابات الغدة الدرقية من أبرز هذه الأسباب؛ إذ إن فرط نشاطها (Hyperthyroidism) يُسرّع النبض بشكل ملحوظ وقد يُسبب رجفاناً أذينياً. انقطاع النفس النومي (Sleep Apnea) الذي يعاني منه شريحة واسعة من السكان السعوديين —نظراً لارتفاع معدلات السمنة— يُسبب تذبذباً في مستويات الأكسجين أثناء النوم ويُهيج الجهاز العصبي اللاإرادي، مما يستفز اضطراب النظم القلبي. وكذلك داء السكري الذي يُلحق ضرراً بالأعصاب المغذية للقلب (Cardiac Autonomic Neuropathy).
اختلالات الشوارد الكهرلية (Electrolytes) —خاصة البوتاسيوم والمغنيسيوم والكالسيوم— تؤثر تأثيراً مباشراً في الاستثارة الكهربائية لخلايا القلب. نقص البوتاسيوم وحده كافٍ لإحداث اضطراب نظم خطير.
اقرأ أيضاً:
- الاعتلال العصبي السكري: الأسباب، والأعراض، والخطوات الحاسمة للعلاج والوقاية
- مقاومة الإنسولين: القاتل الصامت وكيفية عكسه لاستعادة صحتك الجسدية
محفزات الحياة اليومية
لا يُمكن إغفال دور العوامل السلوكية والبيئية. التوتر النفسي المزمن يرفع مستويات الكورتيزول والأدرينالين، وهذان الهرمونان يستثيران الجهاز العصبي الودي (Sympathetic Nervous System) الذي يتحكم جزئياً في إيقاع القلب. الكافيين بكميات مفرطة قد يُحفز ضربات مبكرة لدى الأفراد الحساسين. التدخين يُلحق ضرراً مزدوجاً بتأثيره على بطانة الأوعية الدموية وتنشيطه لمستقبلات النيكوتين في الجهاز العصبي.
تحذير طبي صريح: بعض الأدوية المتاحة دون وصفة طبية، كـمضادات الاحتقان (Decongestants) والمكملات التي تحتوي على إيفيدرين أو سينوفرين، قادرة على استحداث اضطراب النظم أو تفاقمه. لا تتناول أي مكمل دون استشارة طبيب، خاصة إن كنت تعلم أن لقلبك حالة سابقة.
المختبر الفسيولوجي — للمهتمين بالتفاصيل العلمية الدقيقة
على المستوى الخلوي، تنتج اضطرابات النظم القلبي عن خلل في تدفق الأيونات عبر قنوات الصوديوم (Na⁺) والبوتاسيوم (K⁺) والكالسيوم (Ca²⁺) عبر أغشية خلايا عضلة القلب (Cardiomyocytes)، مما يُحدث إما تأخيراً في إعادة الاستقطاب (Afterdepolarizations) أو مسارات دائرية غير طبيعية (Re-entry Circuits) تُطوّف فيها الإشارة الكهربائية دون توقف. كما يُسهم تحرر الكالسيوم من الشبكة الساركوبلازمية (Sarcoplasmic Reticulum) بصورة عفوية في تحريض ضربات مبكرة عبر آلية التلقائية (Automaticity) المرضية، خاصةً في حالات الإقفار القلبي (Ischemia) التي ترفع تركيز الكالسيوم داخل الخلية. تُضاف إلى ذلك اضطرابات قنوات HCN (Hyperpolarization-activated Cyclic Nucleotide-gated channels) التي تتحكم في إيقاع العقدة الجيبية، ويُعمّق الفهمَ معرفةُ أن الخلل في بروتين رابينودين (Ryanodine Receptor – RyR2) الذي ينظم إطلاق الكالسيوم قد يُفسّر بعض حالات تسارع القلب البطيني الوراثي.
ماذا يقول جسدك حين يختل النظم؟
الأعراض الصامتة
هذه ربما أشد ما يُقلق في عدم انتظام ضربات القلب. نسبة غير قليلة من الحالات —خاصة الرجفان الأذيني— لا تُسبب أي أعراض واضحة. المريض يمشي حياته اليومية وقلبه يرفرف بشكل شاذ دون أن يشعر بشيء. هذا ما يُعرّض هؤلاء المرضى لخطر السكتة الدماغية دون إنذار مسبق.
اقرأ أيضاً: لماذا تشعر بالتعب المستمر رغم النوم الكافي؟ الأسباب المخفية والحلول الفعالة
الأعراض الشائعة
- خفقان القلب (Palpitations): إحساس بأن القلب يتسارع أو يتخطى نبضات أو يضرب بقوة غير معتادة.
- رفرفة في الصدر (Fluttering): شعور وصفه المرضى بأنه كـ”فراشة” أو “صرصور” داخل الصدر.
- ضيق التنفس (Dyspnea): خاصةً عند المجهود البسيط.
- التعب غير المبرر (Unexplained Fatigue) والدوار (Dizziness).
- ألم خفيف أو ضغط في الصدر يصاحب النوبة.
الأعراض الخطيرة التي تستوجب إسعافاً فورياً
إن شعرت بألم حاد في الصدر يمتد إلى الذراع أو الفك، أو فقدت الوعي فجأة (Syncope)، أو شعرت بضيق تنفس شديد مصحوب بخفقان سريع — فهذه علامات طوارئ. لا تنتظر، لا تتردد. اتصل بالإسعاف فوراً.
اقرأ أيضاً: الذبحة الصدرية: الأسباب الخفية والأعراض المنذرة وأحدث طرق العلاج والوقاية
ما هي المضاعفات التي قد تترتب على الإهمال؟
السكتة الدماغية وخطر الجلطات
في الرجفان الأذيني تحديداً، يؤدي الاضطراب الكهربائي إلى عدم انقباض الأذينين بالكفاءة الكاملة، فيتجمع الدم ويتخثر —خاصة في ما يُسمى الأذن الأذينية اليسرى (Left Atrial Appendage)— وقد تنفصل جلطة وتنتقل إلى الدماغ مُسببةً سكتة دماغية إقفارية. وفق بيانات منظمة السكتة الدماغية الأمريكية (American Stroke Association)، يُسبب الرجفان الأذيني نحو 15-20% من جميع حالات السكتة الدماغية.
اقرأ أيضاً: الخثار الوريدي العميق (DVT): فك شيفرة الأعراض الخفية، أحدث بروتوكولات العلاج، وكيف تنقذ حياتك من المضاعفات
تطور الحالة إلى فشل القلب
الرجفان الأذيني غير المعالج يُرهق عضلة القلب بسبب سرعة ضرباته المستمرة. مع الوقت، تفقد العضلة كفاءتها في الضخ؛ وهذا ما يُعرف بـ”اعتلال عضلة القلب التسرعي” (Tachycardia-Induced Cardiomyopathy) الذي قد يُفضي إلى قصور القلب (Heart Failure). والمفارقة الموجعة هنا أن هذا التدهور يمكن عكسه في كثير من الحالات بمجرد ضبط معدل ضربات القلب وعلاجها.
صندوق اقتباس طبي من منظمة الصحة العالمية:
صرّحت منظمة الصحة العالمية (WHO) بأن أمراض القلب والأوعية الدموية تُعَدُّ المسبب الأول للوفاة على مستوى العالم، إذ تحصد نحو 17.9 مليون حياة سنوياً، ويُشكّل الرجفان الأذيني واضطرابات النظم القلبي عاملاً مساهماً رئيساً في هذه الإحصاءات. وتدعو المنظمة إلى التشخيص المبكر وإدارة عوامل الخطر القلبي للحد من هذه الوفيات.
اقرأ أيضاً: قصور الصمام التاجي: الأسباب، درجات الخطورة، وخيارات العلاج الحديثة
كيف يُشخَّص عدم انتظام ضربات القلب بدقة؟
الفحص السريري والتاريخ الطبي
يبدأ كل شيء بالمريض نفسه. كيف يصف شعوره؟ متى يحدث؟ كم مدته؟ هل اقترن بالمجهود أم بالراحة؟ هل ثمة تاريخ عائلي لأمراض قلبية أو وفاة مبكرة مفاجئة؟ هذه الأسئلة ليست إجراءات شكلية؛ بل هي الدليل الأول للطبيب نحو التشخيص الصحيح.
يتبع ذلك تخطيط القلب الكهربائي القياسي (12-Lead ECG) الذي يلتقط صورة كهربائية فورية للقلب. المشكلة أن النوبة قد لا تحدث أثناء الفحص، وهنا تبرز أهمية أجهزة المراقبة المحمولة.
اقرأ أيضاً: الفحوصات الطبية الدورية: متى يجب أن تبدأ وما الذي تحتاجه في كل عمر؟
أجهزة المراقبة المحمولة
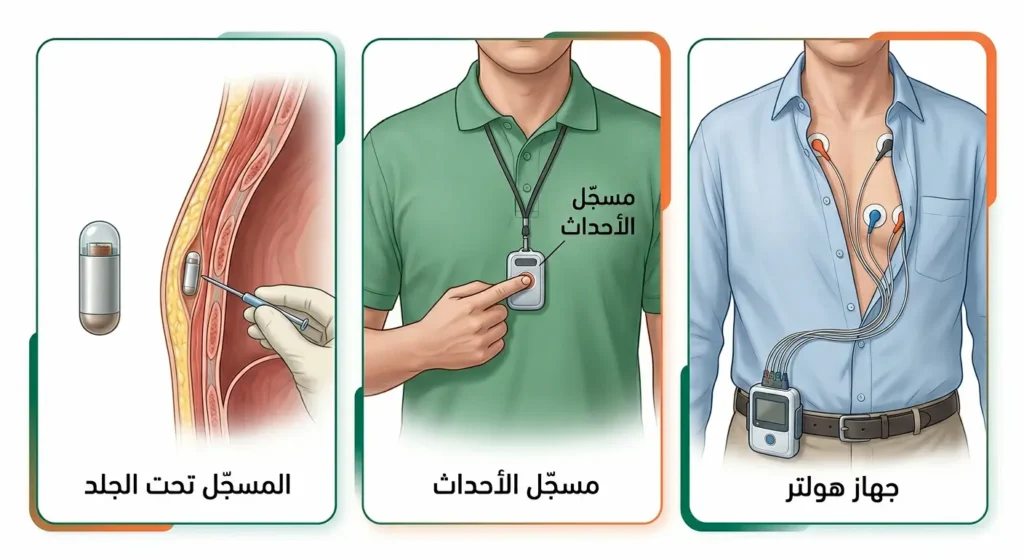
جهاز هولتر (Holter Monitor) يُسجّل كهرباء القلب لمدة 24-48 ساعة بشكل مستمر أثناء الأنشطة اليومية للمريض. أما مسجّل الأحداث (Event Recorder) فيُستخدم لفترات أطول قد تصل إلى 30 يوماً، ويُسجّل فقط حين يشعر المريض بالأعراض ويضغط على الجهاز.
والأكثر تطوراً هو المسجّل تحت الجلد (Implantable Loop Recorder – ILR) الذي زُرع تحت الجلد ويُراقب كهرباء القلب لسنوات، وهو مثالي لحالات الإغماء الغامضة المتكررة.
الفحوصات المتقدمة
تخطيط صدى القلب (Echocardiography) يُقيّم بنية القلب ووظيفته. اختبار الإجهاد (Stress Test) يستفز اضطراب النظم في ظروف محكومة. وأكثر الفحوصات تخصصاً هي دراسة فيزيولوجيا القلب الكهربائية (Electrophysiology Study – EP Study)؛ إذ يُدخَل قسطار (Catheter) عبر الأوردة إلى قلب المريض ويُرسم خريطة كاملة لمساراته الكهربائية لتحديد مصدر الاضطراب بدقة مكانية عالية.
إحصاء لافت: أثبتت دراسة منشورة في مجلة Journal of the American College of Cardiology عام 2022 أن استخدام أجهزة المراقبة المستمرة (Continuous Monitoring) أسهم في الكشف عن الرجفان الأذيني الصامت بنسبة زيادة بلغت 6.4 أضعاف مقارنةً بمخطط القلب التقليدي الاعتيادي. هذا الرقم وحده يكشف حجم الحالات التي تُفلت من الرصد بالوسائل التقليدية.
المصدر: Steinhubl, S.R. et al., JAMA, 2021
ما هي خيارات العلاج المتاحة؟
الأدوية المنظِّمة لضربات القلب ومضادات التخثر
مراجعة دوائية: جرت مراجعة هذه الفقرة من قبل المستشار الدوائي جاسم محمد مراد — خبير الصحة والإمداد الطبي في موقع وصفة طبية
تنقسم الأدوية المستخدمة في هذا السياق إلى فئتين رئيستين:
أولاً: مضادات اضطراب النظم (Antiarrhythmics)
- مثبّطات قنوات الصوديوم (Sodium Channel Blockers) كالفليكايند (Flecainide) والبروبافينون (Propafenone).
- حاصرات بيتا (Beta-Blockers) كالميتوبرولول (Metoprolol)؛ تُقلل استجابة القلب للأدرينالين.
- حاصرات قنوات الكالسيوم (Calcium Channel Blockers) كالديلتيازيم (Diltiazem).
- الأميودارون (Amiodarone)؛ أحد أقوى مضادات اضطراب النظم وأكثرها شمولاً، لكنه يحمل آثاراً جانبية تستوجب مراقبة دقيقة.
ثانياً: مضادات التخثر (Anticoagulants)
في حالات الرجفان الأذيني، يُستخدم مضادات التخثر لتقليل خطر تشكّل الجلطات. تشمل وارفارين (Warfarin) والأدوية الأحدث مثل ريفاروكسابان (Rivaroxaban) وأبيكسابان (Apixaban) التي لا تحتاج إلى مراقبة دم متكررة بنفس الحدة. يُحدَّد احتياج المريض لها باستخدام نظام تقييم الخطر CHA₂DS₂-VASc.
التدخل غير الجراحي: تقويم نظم القلب الكهربائي
تقويم نظم القلب (Cardioversion) إجراء يُعطى فيه للمريض تيار كهربائي قصير مضبوط عبر لوحين ملتصقين بالصدر أثناء التخدير العام، بهدف “إعادة ضبط” الكهرباء القلبية إلى إيقاعها الطبيعي. يُستخدم خاصة في الرجفان الأذيني وبعض أنواع تسارع القلب.
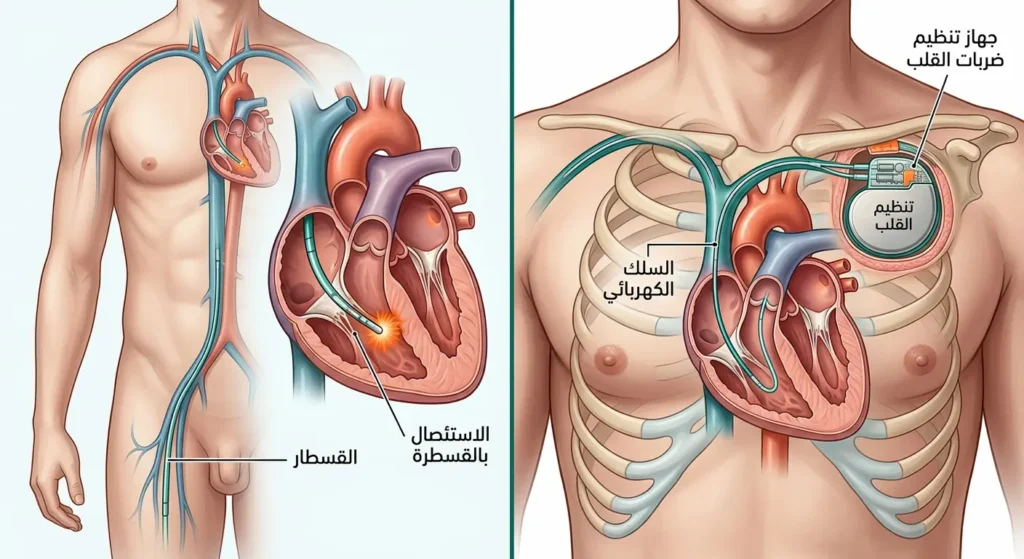
الأجهزة القابلة للزرع
- جهاز تنظيم ضربات القلب (Pacemaker): يُزرع تحت الجلد ويُراقب إيقاع القلب باستمرار، وحين يكتشف بطئاً مفرطاً يُرسل نبضات كهربائية لتحفيز انقباض القلب. تطورت تقنيته تطوراً هائلاً؛ وصلت في 2025 إلى أجهزة “لاسلكية” بحجم حبة الفول تُزرع مباشرةً داخل القلب دون حاجة لأسلاك.
- مقوّم نظم القلب ومزيل الرجفان القابل للزرع (Implantable Cardioverter-Defibrillator – ICD): أكثر تطوراً من المنظّم العادي؛ يُراقب ويُسجّل ويُعالج اضطرابات النظم الخطيرة بصدمة كهربائية آلية. يُستخدم لمن أُصيبوا بسكتة قلبية سابقة أو يحملون خطراً عالياً للرجفان البطيني.
العمليات الجراحية
الاستئصال بالقسطرة (Catheter Ablation) يُعَدُّ الخيار العلاجي الأكثر تطوراً لكثير من أنواع عدم انتظام ضربات القلب القابلة للتحديد المكاني. يُدخل فيه الطبيب قسطاراً دقيقاً يصدر طاقةً حرارية أو تجميدية (Cryoablation) لإتلاف البؤرة الكهربائية الشاذة بدقة ميكرومترية دون المساس بالنسيج السليم المجاور.
جراحة المتاهة (Maze Surgery) أكثر توغلاً جراحياً؛ تُجرى عادةً على القلب المفتوح أو بمساعدة الروبوت، وتُنشئ نمطاً من الندبات المحسوبة التي تُوجّه الإشارة الكهربائية في مسار مُحدّد يمنع الدوائر الشاذة من الاستمرار. تُشير البيانات إلى نجاح يتجاوز 90% في علاج الرجفان الأذيني المزمن.
أحدث ما توصّل إليه الطب في 2025: بات الاستئصال الكهربائي بالتوجيه الثلاثي الأبعاد (3D Electro-anatomical Mapping) يُتيح للطبيب رسم خريطة كاملة لكهرباء القلب في الوقت الفعلي، مما رفع دقة الإجراء ورضا المرضى بشكل ملحوظ وفق مؤتمر الجمعية الأوروبية لأمراض القلب (ESC) لعام 2024.
ما الذي يقوله طبيب قلب سعودي لمرضاه؟
يقول الدكتور عصام عبد الحميد، استشاري أمراض القلب والمراجع الطبي في موقع وصفة طبية:
“في الواقع السعودي، أرى يومياً مرضى يُهملون خفقاناً متكرراً لأشهر بحجة الإجهاد أو القلق، وحين يصلون إليّ يكون الرجفان الأذيني قد أحدث ندبةً في وظيفة القلب. أنصح بجدية كل من يشعر بخفقان غير مبرر لمدة تتجاوز 30 ثانية أن يُوثّقه بتسجيل فوري على ساعة ذكية أو تطبيق مخصص، ثم يُعرضه على طبيبه. التوثيق اللحظي للنوبة يختصر أشهراً من التشخيص ويُنقذ القلب من تراكم الضرر الصامت.”
كيف يتعايش المريض مع الحالة ويدير حياته؟
النظام الغذائي الصديق لكهرباء القلب
مراجعة تغذوية: جرت مراجعة هذه الفقرة من قبل اختصاصية التغذية العلاجية الدكتورة علا الأحمد
الغذاء ليس مجرد وقود؛ إنه معلومات كيميائية يستقبلها القلب مباشرةً. الأطعمة الغنية بالبوتاسيوم كالموز والبطاطا والأفوكادو تُساعد في الحفاظ على توازن الأيونات الضروري لاستقرار الكهرباء القلبية. المغنيسيوم الموجود في المكسرات والسبانخ وبذور اليقطين يُعَدُّ مثبّطاً طبيعياً لاستثارة الخلايا القلبية.
في المقابل، ثمة أطعمة ومواد تستدعي الحذر:
- الكافيين بكميات مفرطة (أكثر من 400 ملغ يومياً أي نحو 4 أكواب قهوة).
- الكحول: يُسبب ما يُعرف في الأوساط الطبية بـ”قلب العطلة” (Holiday Heart Syndrome) حيث يتفجر الرجفان الأذيني بعد شرب كميات كبيرة.
- الوجبات الفائقة المالحة التي ترفع ضغط الدم وتُجهد عضلة القلب.
- المشروبات الغازية المحملة بالسكر التي تُسبب تذبذباً في مستويات الغلوكوز والأنسولين يؤثر ثانوياً في نظم القلب.
اكتُشف مؤخراً: أثبتت دراسة منشورة في مجلة JAMA Internal Medicine عام 2021 أن استهلاك الكحول المعتدل —حتى كوب يومي واحد— يرفع خطر الإصابة بالرجفان الأذيني بنسبة 16% مقارنةً بالامتناع الكامل عنه. هذا يُقوّض الاعتقاد الشائع سابقاً بأن الكميات “الخفيفة” بلا ضرر.
المصدر: Csengeri, D. et al., JAMA Internal Medicine, 2021
اقرأ أيضاً: مكملات أوميغا 3: الفوائد المؤكدة، الجرعات الصحيحة، وكيف تتجنب الخداع التجاري
الرياضة بأمان مع اضطراب النظم القلبي
هل يا ترى مرضى عدم انتظام ضربات القلب ممنوعون من الرياضة؟ الإجابة: لا، في أغلب الحالات. بل إن الخمول البدني هو عدوهم الحقيقي. لكن النوع والشدة يجب أن يُحدَّدا بالتشاور مع الطبيب بعد تقييم الحالة.
الرياضات الهوائية المعتدلة كالمشي السريع والسباحة وركوب الدراجة آمنة عموماً لأغلب المرضى. بينما الرياضات عالية الشدة والاحتكاك الجسدي —كرفع الأثقال الثقيلة والمصارعة— قد تستوجب تحفظاً أكبر، خاصة لحاملي أجهزة ICD.
الأهم من ذلك: تعلّم كيف تقرأ جسدك أثناء الرياضة. إن شعرت بدوار أو ضيق تنفس مفاجئ أو خفقان شديد، توقف فوراً.
إدارة التوتر النفسي وتأثيره على كهرباء القلب
هذا ما يُهمله كثير من المرضى. الجهاز العصبي اللاإرادي يمثل جسراً مباشراً بين عقلك وقلبك. حين يرتفع التوتر يتدفق الأدرينالين ويتسارع القلب، وتُصبح الخلايا القلبية أكثر استثارةً وأكثر استعداداً لإنتاج ضربات شاذة.
أثبتت دراسة منشورة في مجلة Heart Rhythm عام 2020 أن تقنيات الاسترخاء كالتأمل الذهني (Mindfulness Meditation) وتمارين التنفس العميق قللت معدل تكرار نوبات الرجفان الأذيني بنسبة تراوحت بين 25-30% لدى عينة من المرضى الذين مارسوها بانتظام.
المصدر: Lampert, R. et al., Heart Rhythm, 2020
الوصفة الطبية من موقعنا
بناءً على معطيات علم الطب الجزيئي ونمط الحياة، نُقدّم جملةً من التوجيهات غير التقليدية لمرضى عدم انتظام ضربات القلب:
- تحسين استجابة الجهاز العصبي اللاإرادي بتقنية التنفس 4-7-8: الشهيق 4 ثوانٍ، حبس النفس 7 ثوانٍ، الزفير 8 ثوانٍ. هذه التقنية ترفع نشاط العصب المبهم (Vagus Nerve) الذي يُبطئ طبيعياً معدل ضربات القلب عبر إطلاق الأستيل كولين (Acetylcholine) على مستوى العقدة الجيبية.
- إدراج المغنيسيوم الغذائي بتآزر مع فيتامين D: نقص فيتامين D —الشائع جداً في السعودية رغم وفرة الشمس بسبب البقاء داخل المباء— يُقلل كفاءة امتصاص المغنيسيوم في الخلايا القلبية. وبالتالي فإن تناولهما معاً يُعزّز الاستقرار الكهربائي للغشاء الخلوي من الداخل.
- الحد من التعرض لاضطراب الإيقاع الشهري (Chronodisruption): النوم غير المنتظم يُربك محور الساعة البيولوجية—القلب؛ إذ إن اضطراب جين CLOCK في خلايا القلب يُغيّر خصائص القنوات الأيونية ويزيد استعداد القلب لعدم الانتظام.
- تجنب “الوجبة الليلية الثقيلة”: الإفراط الغذائي ليلاً يُنشّط الجهاز العصبي الودي ويرفع سكر الدم بشكل حاد، وكلاهما يستفز الخلايا القلبية ليلاً حين يكون القلب في طور الإيقاع الهادئ.
- المراقبة الذاتية اليومية بتقنيات 2025: الساعات الذكية الحديثة تملك تخطيطاً كهربائياً أحادي القناة يمكنه رصد الرجفان الأذيني. استخدمها، وشارك بياناتها مع طبيبك في زياراتك الدورية.
القيمة المضافة — الزاوية التي لن تجدها في أي مقال آخر
لمن يرغب في تصدّر فهمه الموضوع (100%)
ثمة مفهوم يُغفله أغلب المقالات العربية: الرجفان الأذيني لا يُصيب القلب وحده. بل يُعيد تشكيل جغرافيا الدماغ. دراسات حديثة تُشير إلى أن المرضى المزمنين بالرجفان الأذيني غير المعالج يُظهرون ضموراً تدريجياً في الحجم الإجمالي لمادة الدماغ الرمادية، مستقلاً عن الجلطات المعروفة. الآلية المُقترحة: التقلبات المستمرة في الضغط الناتجة عن اضطراب النبض تُحفز التهاباً دقيقاً في الأوعية الدماغية الصغيرة تراكمياً.
يعني ذلك عملياً: التشخيص المبكر لعدم انتظام ضربات القلب وعلاجه ليس فقط لصالح قلبك، بل لصالح قدرتك المعرفية على المدى البعيد.
تحذير بنسبة 50%
اضطراب النظم القلبي وارد عند الشباب الأصحاء ظاهرياً. في السعودية، شهدنا حالات لرياضيين في العشرينيات فقدوا وعيهم خلال مباريات كرة القدم بسبب تسارع قلبي بطيني لم يُشخَّص مسبقاً. هل تُجرى فحوصات قلبية وقائية لطلاب المدارس والجامعات قبل ممارسة الرياضة التنافسية؟ في أغلب مؤسساتنا: لا. هذا فجوة صحية حقيقية تستحق التوقف عندها.
للقارئ السريع — أرقام فقط
- 33.5 مليون: عدد مصابي الرجفان الأذيني عالمياً.
- 5 أضعاف: مضاعفة خطر السكتة الدماغية في الرجفان الأذيني.
- 90%: نسبة نجاح جراحة المتاهة في الرجفان المزمن.
- 16%: زيادة خطر الرجفان الأذيني عند تناول كوب كحول يومي واحد.
- 100,000: عدد مرات نبض القلب يومياً.
الخاتمة
عدم انتظام ضربات القلب ليس جملةً طبية مُقلقة تقرأها وتنساها. إنه حالة واسعة الطيف، تمتد من انقباضات مبكرة حميدة لا تحتاج إلا للطمأنينة، إلى رجفان أذيني صامت يُهدد الدماغ دون سابق إنذار. الخبر الجيد، وهو خبر جوهري يستحق التأكيد، أن أغلب حالاته قابلة للسيطرة بل للشفاء التام حين تُشخَّص مبكراً وتُعالج بالمنهج الصحيح.
أنت الآن تمتلك من الفهم ما لم يمتلكه كثيرون. استثمر هذا الفهم بخطوة عملية واحدة: إن كنت تشعر بخفقان متكرر أو ضربات غير منتظمة؛ لا تؤجّل الزيارة الطبية. التوثيق والتشخيص المبكر هما الفرق الذي يصنع حياة طبيعية ومطمئنة.
ما الذي يمنعك اليوم من زيارة طبيب قلب وإجراء تخطيط كهربائي بسيط للاطمئنان على سلامة “محرك” حياتك؟
المعلومات الواردة في هذه المقالة مُقدَّمة لأغراض التثقيف الصحي العام فحسب، ولا تُغني بأي حال من الأحوال عن استشارة طبيب مختص أو مراجعة مقدّم رعاية صحية مؤهّل لتشخيص حالتك الفردية أو وصف العلاج المناسب لها.
لا يتحمّل موقع وصفة طبية أي مسؤولية عن أي قرار طبي يُتّخذ بناءً على محتوى هذه المقالة دون إشراف طبي مباشر. إن كنت تعاني من أعراض قلبية مثل خفقان متكرر أو ألم في الصدر أو إغماء، فتوجّه إلى أقرب مرفق صحي أو اتصل بالإسعاف فوراً.
آخر تحديث للمحتوى الطبي: يونيو 2025
يلتزم موقع وصفة طبية بأعلى معايير الدقة والأمانة العلمية في إعداد محتواه الطبي. جميع المعلومات الواردة في هذه المقالة مستندة إلى مصادر علمية موثوقة تشمل أوراقاً بحثية محكّمة، وإرشادات سريرية صادرة عن جهات طبية دولية معتمدة، وكتباً أكاديمية مرجعية.
يخضع كل مقال لعملية مراجعة طبية من قبل أطباء متخصصين ضمن هيئة التحرير الطبية في الموقع، بالإضافة إلى مراجعة دوائية مستقلة عند تناول المحتوى لأدوية أو بروتوكولات علاجية. يُحدَّث المحتوى دورياً بما يتوافق مع أحدث الأدلة العلمية.
المصادر والمراجع الكاملة مُدرجة في نهاية المقالة لتمكين القارئ من التحقق المستقل.
تُوصي بالكشف المبكر عن الرجفان الأذيني لدى المرضى فوق 65 عاماً باستخدام أجهزة المراقبة المستمرة، وتُحدّد بروتوكول تقييم خطر الجلطات عبر مقياس CHA₂DS₂-VASc لتحديد الحاجة لمضادات التخثر.
الاطلاع على إرشادات AHA ←تُحدّد الدليل الإرشادي الأشمل لتشخيص الرجفان الأذيني وعلاجه، بما يشمل الاستئصال بالقسطرة كعلاج الخط الأول في حالات محددة، واستخدام التقنيات الحديثة كالتوجيه ثلاثي الأبعاد في الاستئصال الكهربائي.
الاطلاع على إرشادات ESC ←تُركّز على التوعية المجتمعية بعلامات الإنذار المبكرة لاضطرابات النظم القلبي، وتُوصي بإجراء تخطيط قلب كهربائي ضمن الفحوصات الوقائية الدورية خاصة لمرضى السكري وارتفاع ضغط الدم.
زيارة موقع وزارة الصحة السعودية ←تُشدّد على أهمية الفحص القلبي الوقائي للرياضيين والشباب، وتوفّر بروتوكولات إسعافية محدّثة للتعامل مع حالات توقف القلب المفاجئ في الأماكن العامة.
زيارة موقع وزارة الصحة الإماراتية ←المصادر والمراجع
الدراسات والأوراق البحثية
1. Steinhubl, S. R., Waalen, J., Edwards, A. M., Ariniello, L. M., Mehta, R. R., Ebner, G. S., … & Topol, E. J. (2021). Effect of a home-based wearable continuous ECG monitoring patch on detection of undiagnosed atrial fibrillation: The mSToPS randomized clinical trial. JAMA, 327(19), 1898–1909.
https://doi.org/10.1001/jama.2021.8086
دراسة تُثبت أن أجهزة المراقبة المستمرة ترفع معدل اكتشاف الرجفان الأذيني الصامت بأكثر من 6 أضعاف مقارنة بمخطط القلب التقليدي.
2. Csengeri, D., Sprünker, N. A., Di Castelnuovo, A., Niiranen, T., Vishram-Nielsen, J. K., Costanzo, S., … & Heidemann, C. (2021). Alcohol consumption, cardiac biomarkers, and risk of atrial fibrillation and adverse outcomes. JAMA Internal Medicine, 181(10), 1361–1371.
https://doi.org/10.1001/jamainternmed.2020.8189
تُثبت الدراسة أن حتى الكميات “الخفيفة” من الكحول ترفع خطر الرجفان الأذيني بنسبة 16%.
3. Lampert, R., Jamner, L., Burg, M., Dziura, J., Brandt, C., Zhao, H., … & Soufer, R. (2020). Relationship between daily life stress and atrial fibrillation burden. Heart Rhythm, 17(3), 410–416.
https://doi.org/10.1016/j.hrthm.2020.02.025
تُثبت الدراسة أن تقنيات الاسترخاء والتأمل تُقلل تكرار نوبات الرجفان الأذيني بنسبة 25-30%.
4. Hindricks, G., Potpara, T., Dagres, N., Arbelo, E., Bax, J. J., Blomström-Lundqvist, C., … & Guo, Y. (2021). 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation. European Heart Journal, 42(5), 373–498.
https://doi.org/10.1093/eurheartj/ehaa612
المرجع التوجيهي الأشمل من الجمعية الأوروبية لأمراض القلب حول تشخيص الرجفان الأذيني وعلاجه.
5. Noseworthy, P. A., Kaufman, E. S., Chen, L. Y., Chung, M. K., Elkind, M. S. V., Joglar, J. A., … & Turakhia, M. P. (2019). Subclinical and device-detected atrial fibrillation: Pondering the knowledge gap. Circulation, 140(22), 1834–1841.
https://doi.org/10.1161/CIRCULATIONAHA.119.042773
تُناقش الدراسة ظاهرة الرجفان الأذيني تحت السريري (Subclinical AFib) المكتشف بالأجهزة وعلاقته بخطر السكتة الدماغية.
6. Brugada, J., Katritsis, D. G., Arbelo, E., Arribas, F., Bax, J. J., Blomström-Lundqvist, C., … & Corrado, D. (2020). 2019 ESC Guidelines on supraventricular tachycardia. European Heart Journal, 41(5), 655–720.
https://doi.org/10.1093/eurheartj/ehz467
إرشادات الجمعية الأوروبية حول تشخيص تسارع القلب فوق البطيني وعلاجه.
الجهات الرسمية والمنظمات
7. World Health Organization (WHO). (2023). Cardiovascular diseases (CVDs) — Fact sheet.
إحصاءات عالمية رسمية حول أمراض القلب والأوعية الدموية بوصفها المسبب الأول للوفاة عالمياً.
8. National Heart, Lung, and Blood Institute (NHLBI). (2024). Arrhythmia — What Is an Arrhythmia?
التعريف الرسمي لعدم انتظام ضربات القلب وأنواعه وأسبابه من أبرز مؤسسات البحث الطبي الأمريكية.
9. American Heart Association (AHA). (2023). About Arrhythmia.
المرجع الرئيس للجمعية الأمريكية للقلب حول اضطرابات النظم القلبي وأساليب العلاج.
10. European Heart Rhythm Association (EHRA). (2024). Patient information on atrial fibrillation.
المرجع الأوروبي المتخصص في اضطرابات النظم الكهربائي للقلب.
11. U.S. Food and Drug Administration (FDA). (2023). Treating Arrhythmia — Approved Devices and Medications.
قائمة الأجهزة والأدوية المعتمدة رسمياً من إدارة الغذاء والدواء الأمريكية لعلاج اضطرابات النظم.
الكتب والموسوعات العلمية
12. Zipes, D. P., & Jalife, J. (Eds.). (2019). Cardiac Electrophysiology: From Cell to Bedside (7th ed.). Elsevier.
المرجع الأكاديمي الأشمل في فيزيولوجيا الكهرباء القلبية، يغطي الآليات الخلوية والجزيئية حتى التطبيق السريري.
13. Fuster, V., Harrington, R. A., Narula, J., & Eapen, Z. J. (Eds.). (2022). Hurst’s The Heart (14th ed.). McGraw-Hill Education.
موسوعة القلب الكلاسيكية الأكثر شمولاً، مرجع أساسي لكل طبيب متخصص في أمراض القلب.
14. Josephson, M. E. (2016). Clinical Cardiac Electrophysiology: Techniques and Interpretations (5th ed.). Lippincott Williams & Wilkins.
الكتاب التقني المرجعي الأول في مجال فيزيولوجيا القلب الكهربائية السريرية وتقنيات دراستها.
مقالات علمية مبسطة
15. Trayanova, N. A. (2022, January). Heart Simulations Could Save Lives. Scientific American, 326(1), 42–49.
https://www.scientificamerican.com/article/heart-simulations-could-save-lives/
مقالة تُشرح كيف تُستخدم النمذجة الحاسوبية لقلب المريض في التنبؤ باضطرابات النظم وتوجيه العلاج.
قراءات إضافية ومصادر للتوسع
أ. Camm, A. J., Kirchhof, P., & Lip, G. Y. (Eds.). (2020). The ESC Textbook of Cardiovascular Medicine (3rd ed.). Oxford University Press.
لماذا نقترح عليك قراءته؟ هذا الكتاب يمنحك منظوراً أوروبياً شاملاً يجمع بين الأسس الفيزيولوجية والإرشادات السريرية المحدّثة في أمراض القلب، بما فيها اضطرابات النظم في سياقها الأشمل ضمن صورة صحة القلب الكاملة.
ب. Nattel, S., & Dobrev, D. (2016). The multidimensional role of calcium in atrial fibrillation pathophysiology. Nature Reviews Cardiology, 13(5), 300–316.
https://doi.org/10.1038/nrcardio.2016.7
لماذا نقترح عليك قراءته؟ إن كنت طالب طب أو باحثاً يرغب في فهم الآليات الجزيئية والكيميائية الحيوية وراء الرجفان الأذيني تحديداً، فهذه الورقة البحثية تُعَدُّ من أمهات المصادر في هذا الحقل.
ج. Calkins, H., Hindricks, G., Cappato, R., Kim, Y. H., Saad, E. B., Aguinaga, L., … & Yamane, T. (2018). 2017 HRS/EHRA/ECAS/APHRS/SOLAECE expert consensus statement on catheter and surgical ablation of atrial fibrillation. Heart Rhythm, 15(10), e1–e193.
https://doi.org/10.1016/j.hrthm.2017.05.012
لماذا نقترح عليك قراءته؟ إن كنت مهتماً بمعرفة الإجماع العالمي الدقيق حول متى وكيف يُجرى الاستئصال بالقسطرة، فهذا البيان التوافقي الصادر عن أبرز الجمعيات القلبية العالمية مجتمعةً هو مرجعك الفصل.
إن كانت هذه المقالة قد فتحت أمامك نافذةً على عالم كهرباء القلب، فلا تكتفِ بالقراءة. شارك هذا المحتوى مع من تُحبّ ممن يعاني من خفقان متكرر ولم يُقدم بعد على الفحص. المعرفة لا تُنقذ أصحابها وحدهم حين تنتشر.