ارتخاء الصمام الميترالي (التاجي): الأسباب، الأعراض، وأحدث طرق العلاج للتعايش بأمان
هل ارتخاء الصمام الميترالي خطير، أم أنه أكثر شيوعاً مما تتخيل؟
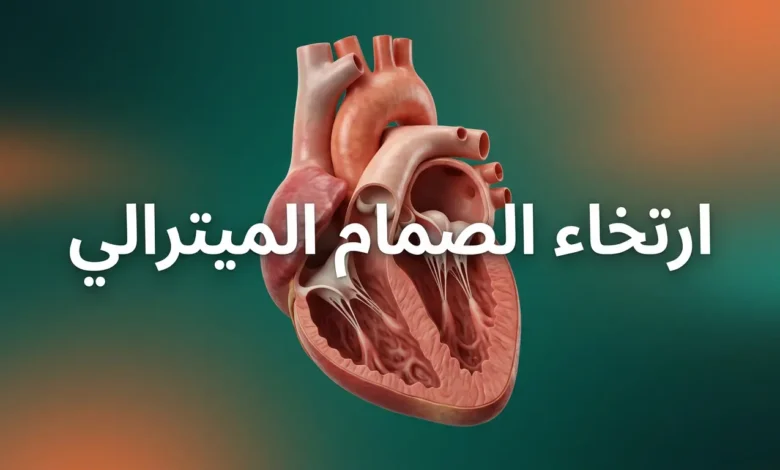
ارتخاء الصمام الميترالي (Mitral Valve Prolapse – MVP) حالةٌ قلبية تشريحية تتدلى فيها وريقات الصمام التاجي نحو الأذين الأيسر أثناء انقباض القلب. تُصيب نحو 2-3% من البشر، وتسير في أغلب الحالات دون أعراض، وتُكتشف مصادفةً عبر الفحص بالموجات فوق الصوتية.
هل سمعت يوماً من طبيبك عبارة “عندك ارتخاء في الصمام” وخرجت من العيادة وقلبك يدق بسرعة مضاعفة من الخوف لا من المرض؟ أنت لست وحدك في هذا. ملايين الناس حول العالم يحملون هذا التشخيص في جيوبهم وحياتهم طبيعية تماماً. لكن المشكلة الحقيقية ليست في الصمام، بل في غياب المعلومة الدقيقة. هذا المقال ليس مجرد شرح طبي؛ هو خارطة طريق كاملة تأخذك من لحظة الصدمة الأولى عند سماع التشخيص، وصولاً إلى فهم عميق لما يجري داخل قلبك، وكيف تتعامل معه بثقة وعلم.
- ارتخاء الصمام الميترالي يُصيب 2-3% من الناس، ونحو 80% منهم لا يشعرون بأي أعراض طوال حياتهم.
- الارتخاء وحده لا يعني ارتجاعًا؛ الفرق بينهما جوهري ويُحدّد مسار العلاج بالكامل.
- الإيكو (تخطيط صدى القلب) هو المعيار الذهبي للتشخيص ويكفي وحده في 95% من الحالات.
- تناول أغذية غنية بالمغنيسيوم يوميًا (مكسرات، خضروات ورقية، بقوليات) لتقليل نوبات الخفقان.
- قلّل الكافيين تدريجيًا بنسبة 25% كل أسبوع، لا تتوقف عنه فجأة.
- سجّل توقيت ومدة كل نوبة خفقان على هاتفك وأبلغ طبيبك بها في كل زيارة.
- أجرِ إيكو قلب دوريًا كل 3-5 سنوات إن لم يكن هناك ارتجاع، وكل 1-2 سنة إن وُجد ارتجاع.
- توجّه إلى الطوارئ فورًا عند ألم صدر شديد يمتد للذراع أو الفك، أو ضيق تنفس مفاجئ، أو إغماء.
- لا تُوقف أي دواء أو تعدّل جرعته دون استشارة طبيبك المعالج.
- الحمل آمن في معظم حالات الارتخاء المعزول، لكنه يستلزم متابعة مشتركة بين طبيب القلب وطبيب التوليد.
مثال تطبيقي: سناء وصوت غريب في العيادة
تخيّل سناء، شابة في الثلاثين من عمرها، تسكن الرياض، ذهبت إلى طبيبها لفحص روتيني قبل رحلة حج. استمع الطبيب إلى قلبها بالسماعة الطبية، ثم أعاد الاستماع مرة ثانية وثالثة. قال لها باختصار: “أسمع نقرة وصوتاً إضافياً في قلبك، سنحتاج إكو قلب.” انصرفت سناء وهي تشعر أن حياتها تغيّرت. النتيجة بعد يومين؟ ارتخاء طفيف في الصمام الميترالي دون أي ارتجاع. الطبيب طمأنها: “تعيشين حياة طبيعية كاملة.” لكن سناء لم تكن تعرف ماذا يعني هذا بالضبط. ما الذي يحدث داخل قلبها؟ ولماذا سمع الطبيب ذلك الصوت؟ هذا بالضبط ما يجيب عنه هذا المقال.
كيف يعمل الصمام الميترالي في القلب الطبيعي؟
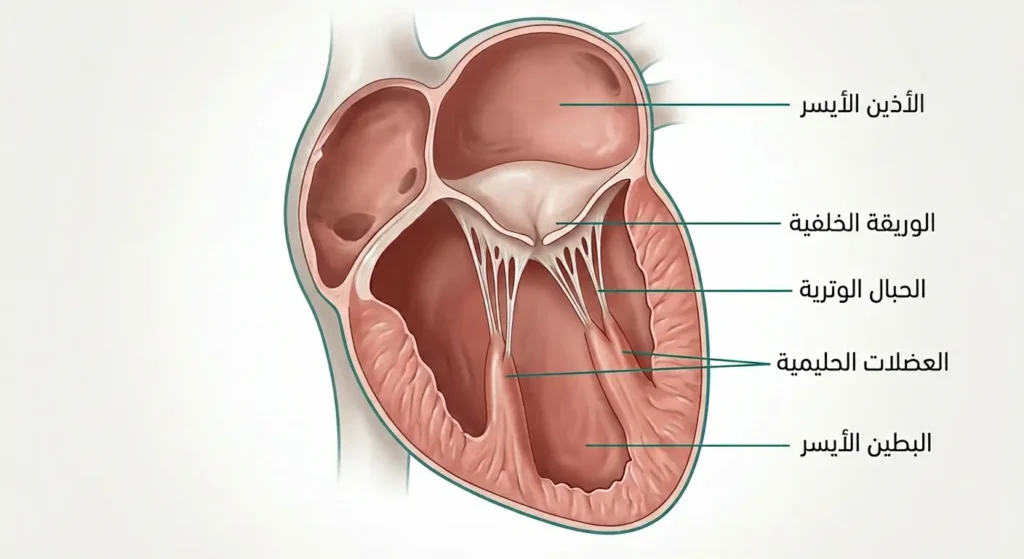
الصمام الميترالي (Mitral Valve)، المعروف أيضاً بالصمام التاجي، يقع بين الأذين الأيسر (Left Atrium) والبطين الأيسر (Left Ventricle). وظيفته الأساسية بسيطة لكنها حيوية: السماح للدم بالتدفق في اتجاه واحد فقط، من الأذين إلى البطين، ثم إغلاق نفسه بإحكام تام حين ينقبض البطين ليدفع الدم إلى الشريان الأورطي (Aorta) ومنه إلى سائر الجسم.
يتكون هذا الصمام من وريقتين (Leaflets أو Cusps): الوريقة الأمامية (Anterior Leaflet) والوريقة الخلفية (Posterior Leaflet). تُمسك بهما خيوط وترية تُسمى الحبال الوترية (Chordae Tendineae) تشبه أوتار مظلة، متصلة بعضلات حليمية (Papillary Muscles) في جدار البطين. هذه المنظومة تضمن إغلاق الصمام بضغط كافٍ أثناء كل نبضة قلبية. القلب ينبض نحو 100,000 مرة يومياً، ما يعني أن هذا الصمام يفتح ويغلق بهذا العدد الهائل من المرات دون توقف.
معلومة سريعة: الصمام الميترالي هو الوحيد في القلب الذي يمتلك وريقتين فقط، بينما باقي صمامات القلب الثلاثة الأخرى (الأبهري، الرئوي، والثلاثي الشُّرف) تمتلك ثلاث وريقات. هذا الاختلاف التشريحي هو أحد أسباب كونه الصمام الأكثر عرضةً لبعض الحالات كالارتخاء.
ماذا يحدث بالضبط عند الإصابة بارتخاء الصمام الميترالي؟
في الحالة الطبيعية، تلتقي وريقتا الصمام بدقة في منتصف الطريق حين يغلقان. في ارتخاء الصمام الميترالي (MVP)، تنتفخ إحدى الوريقتين أو كلتاهما انتفاخاً مرناً نحو الأذين الأيسر أثناء الانقباض، شبيهاً بما تفعله مظلة حين تنقلب في مواجهة الريح.
هذا الانتفاخ أو “التدلّي” (Prolapse) يحدث لأن نسيج الوريقات يكون أكثر مرونةً وامتداداً من الطبيعي، وهي حالة تُعرف بالتنكس المخاطي (Myxomatous Degeneration). إذ يتراكم في نسيج الوريقة ما يُسمى بالبروتيوغليكان (Proteoglycans)، وهي جزيئات تجعل النسيج رخواً وقابلاً للامتداد أكثر مما ينبغي. الحبال الوترية تكون أحياناً أطول أو أكثر مطاطيةً من الطبيعي، فلا تمنع الوريقة من التراجع للوراء. النتيجة السمعية لهذا التدلّي هي صوت “نقرة” (Click) مميزة يسمعها الطبيب بالسماعة في منتصف الانقباض تقريباً.
ما الفرق الجوهري بين ارتخاء الصمام وارتجاعه؟
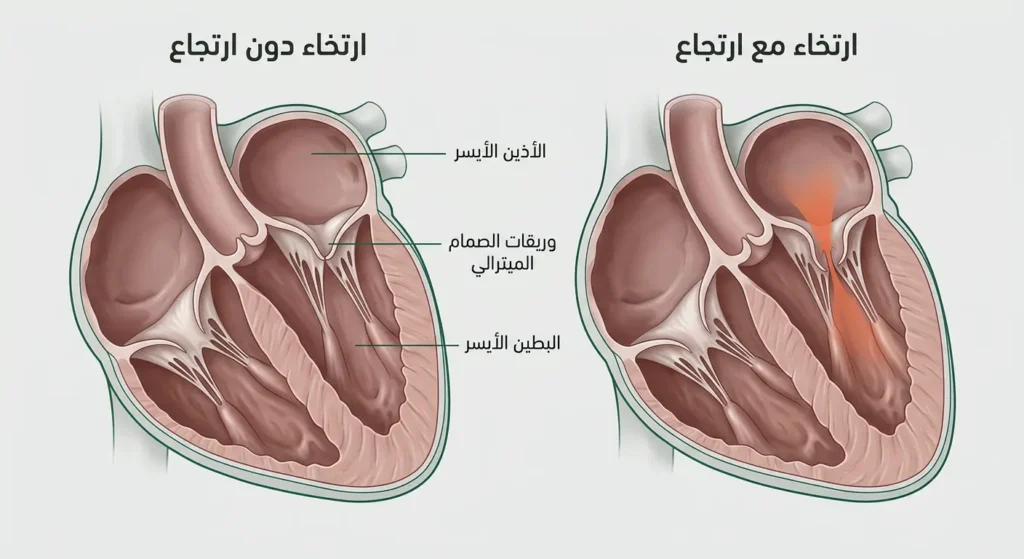
هذا التمييز من أهم النقاط وأكثرها التباساً، حتى على بعض المواقع الطبية. كثير من المرضى يخلطون بين الحالتين، والفرق بينهما جوهري ومؤثر في مسار العلاج والمتابعة.
ارتخاء الصمام الميترالي (MVP) يعني أن الوريقات تتدلى نحو الأذين، لكن الصمام لا يزال يُغلق بشكل كافٍ ولا يتسرب الدم. أما ارتجاع الصمام الميترالي (Mitral Valve Regurgitation – MR)، فيعني أن الصمام لا يغلق بإحكام كافٍ، فيتسرب جزء من الدم إلى الوراء نحو الأذين الأيسر خلال كل نبضة.
متى يتحوّل الارتخاء إلى ارتجاع؟ حين يكون تدلّي الوريقات شديداً لدرجة تمنع التقاءهما بشكل صحيح، يبدأ الدم بالتسرب. الارتجاع يُضاف صوته الخاص للنقرة، فيُسمع “نفخة” (Murmur) تلي النقرة، ولهذا تُسمى الحالة الكاملة “نقرة-نفخة” (Click-Murmur Syndrome). معظم مرضى ارتخاء الصمام لا يصلون إلى مرحلة الارتجاع المهم سريرياً، لكن المتابعة الدورية ضرورية لرصد أي تطور.
اقرأ أيضاً: قصور الصمام التاجي: الأسباب، درجات الخطورة، وخيارات العلاج الحديثة
صندوق المعلومة الطبية (WHO):
أكدت منظمة الصحة العالمية (WHO) في تقاريرها المتعلقة بأمراض القلب الصمامية أن ارتجاع الصمام الميترالي المزمن الشديد يُعَدُّ من أسباب قصور القلب التي يمكن الوقاية منها جراحياً متى جرى اكتشافها مبكراً ومتابعتها بانتظام، وأن التشخيص المبكر بالإيكو يُقلل معدلات التدهور بشكل ملحوظ.
منظمة الصحة العالمية – أمراض القلب الصمامية
اقرأ أيضاً:
- قصور القلب (ضعف عضلة القلب): الأسباب، العلامات التحذيرية، وخيارات العلاج المتقدمة
- احتشاء عضلة القلب (النوبة القلبية): الأسباب الخفية، العلامات التحذيرية، والخطوات الحاسمة للنجاة
ما أسباب وعوامل خطر الإصابة بارتخاء الصمام الميترالي؟
العوامل الجينية والوراثية
لقد كشفت الدراسات الجينية أن ارتخاء الصمام الميترالي ينتشر في العائلات بنمط توارث سائد (Autosomal Dominant)، وهذا يعني أن وجود أحد الوالدين مصاباً يرفع احتمال الإصابة عند الأبناء. وقد ربط الباحثون بعض حالاته بطفرات في جينات مسؤولة عن بناء بروتينات النسيج الضام، مثل جين FLNA (Filamin A) على الكروموسوم X، وهو ما يُفسّر ارتفاع معدلات الإصابة عند بعض العائلات دون سبب واضح.
الارتباط بمتلازمة مارفان وغيرها
متلازمة مارفان (Marfan Syndrome) هي اضطراب وراثي في النسيج الضام يصيب الهيكل العظمي والقلب والعيون. ارتخاء الصمام الميترالي يُوجد في نسبة تتراوح بين 75-85% من مرضى متلازمة مارفان، وفق ما أفادت الجمعية الأمريكية للقلب. كذلك يرتبط ارتخاء الصمام بمتلازمة إهلرز-دانلوس (Ehlers-Danlos Syndrome) ومتلازمة لوكس-دياتز (Loeys-Dietz Syndrome)، وهي جميعاً اضطرابات تمس بنية النسيج الضام.
الفئات الأكثر عرضةً
تُصيب هذه الحالة النساء بنسبة أعلى قليلاً من الرجال في الفئات العمرية الشابة والمتوسطة. بالمقابل، الرجال المصابون يميلون إلى تطوير ارتجاع مصاحب أكثر شدةً عند كبر السن. كما أن النساء ذوات البنية الجسدية النحيلة والطول الفوق المتوسط يكنّ أكثر عرضةً لهذا التشخيص. أثبتت دراسة منشورة في مجلة Journal of the American College of Cardiology (JACC) عام 2020 أن معدل الانتشار في المجتمع العام يتراوح بين 1.7% و2.5%، مع وجود تباين طفيف بين الجنسين والمجموعات العرقية المختلفة. ويُلاحظ في السياق السعودي تحديداً أن كثيراً من المرضى يُكتشف لديهم الارتخاء خلال الفحوص التي تُجرى قبل الالتحاق بالعمل أو قبيل الحج والعمرة.
اقرأ أيضاً: الفحوصات الطبية الدورية: متى يجب أن تبدأ وما الذي تحتاجه في كل عمر؟
هل تعلم؟ وُثّقت أولى الأوصاف السريرية الدقيقة لارتخاء الصمام الميترالي على يد الطبيب الجنوب أفريقي جون برايتويل برولو واربرتون في ستينيات القرن الماضي، قبل أن يُصبح مصطلح “Mitral Valve Prolapse” هو الاسم الرسمي المعتمد في السبعينيات.
ما أعراض ارتخاء الصمام الميترالي من الصمت إلى التحذير؟
الحالات الصامتة: الأكثر شيوعاً
الحقيقة التي تُطمئن معظم المرضى: نحو 70-80% من حالات ارتخاء الصمام الميترالي تسير دون أي أعراض طوال الحياة. يكتشف الشخص حالته مصادفةً عند فحص روتيني، أو عند الاستماع للقلب قبل عملية ما. لا ألم، لا ضيق، لا شيء. هذه الحالات تحتاج فقط متابعة دورية دون علاج.
الأعراض النشطة: حين يتكلم الصمام
في الحالات التي تصاحبها أعراض، تبرز الصورة السريرية التالية:
- خفقان القلب (Palpitations): شعور بأن القلب يقفز أو يخطئ نبضةً، وهو من أكثر الشكاوى شيوعاً، ويحدث بسبب عدم انتظام بسيط في النبض مرتبط بالارتخاء.
- ألم الصدر غير النمطي (Atypical Chest Pain): ألم حاد لكن لا يشبه ألم الذبحة الصدرية، يكون في الجانب الأيسر، يأتي ويذهب، ولا علاقة له بالمجهود البدني في الغالب.
- ضيق التنفس عند المجهود (Dyspnea on Exertion): يظهر حين يصاحب الارتخاءَ ارتجاعٌ ملحوظ.
- التعب والإرهاق غير المبرر.
- الدوار وأحياناً الإغماء (Syncope) في حالات نادرة مرتبطة باضطرابات النبض.
- نوبات القلق والهلع (Anxiety and Panic Attacks): وهي ظاهرة لافتة تستحق وقفةً خاصة؛ إذ لاحظ الباحثون ارتباطاً بين ارتخاء الصمام وفرط نشاط الجهاز العصبي الودي (Sympathetic Nervous System)، ما يجعل بعض المرضى أكثر عرضةً لنوبات القلق حتى دون سبب نفسي واضح.
اقرأ أيضاً: لماذا تشعر بالتعب المستمر رغم النوم الكافي؟ الأسباب المخفية والحلول الفعالة
متى يجب التوجه إلى الطوارئ فوراً؟
بعض العلامات لا تحتمل الانتظار. اتجه إلى الطوارئ فوراً إذا شعرت بـ:
- ألم شديد في الصدر يمتد إلى الذراع أو الفك.
- ضيق تنفس مفاجئ وشديد في الراحة.
- إغماء أو فقدان الوعي.
- خفقان قلبي سريع جداً يستمر لأكثر من دقيقتين دون توقف.
- شعور بعدم انتظام شديد في النبض مصحوب بدوار.
المختبر الفسيولوجي – للمهتمين بالتفاصيل العلمية الدقيقة
على المستوى الخلوي والجزيئي، يكمن جوهر ارتخاء الصمام الميترالي في اضطراب تركيب المصفوفة خارج الخلوية (Extracellular Matrix) لنسيج الوريقات الصمامية؛ إذ يرتفع نشاط إنزيمات ميتالوبروتيناز المصفوفة (Matrix Metalloproteinases – MMPs)، وتحديداً MMP-2 وMMP-9، مما يُفضي إلى تحلل ألياف الكولاجين (Collagen) والإيلاستين (Elastin) وتضخم محتوى البروتيوغليكان (Proteoglycans) كالفيرسيكان (Versican) والهيالورونان (Hyaluronan)؛ فيصبح النسيج رخواً ذا خصائص ميكانيكية غير طبيعية تجعله عاجزاً عن تحمّل الضغط الانقباضي المتكرر. وعلى صعيد التشوّه الخلوي، تُظهر الخلايا الليفية الصمامية (Valvular Interstitial Cells – VICs) تحولاً نحو النمط المُنشَّط (Myofibroblast Phenotype) بتأثير مسارات إشارة TGF-β، وهو ما يُغذّي حلقةً مرضيةً من إعادة التشكّل الهيكلي التدريجي غير القابل للانعكاس في الحالات التقدمية.
كيف يشخّص الطبيب ارتخاء الصمام التاجي بدقة؟
السماعة الطبية: البداية التشخيصية
أولى خطوات التشخيص هي الفحص السريري بالسماعة الطبية (Auscultation). يسمع الطبيب صوت “نقرة” (Click) انتصافية انقباضية (Mid-systolic Click)، وهو صوت مميز ناجم عن توتر الحبال الوترية المطولة حين تبلغ ذروة تمددها. إن اقترن الارتخاء بارتجاع، يُضاف صوت نفخة انقباضية (Systolic Murmur) تُسمع بعد النقرة مباشرةً.
الإيكو: المعيار الذهبي للتشخيص
تخطيط صدى القلب (Echocardiogram)، المعروف شعبياً بـ”الإيكو”، هو المعيار الذهبي (Gold Standard) لتشخيص ارتخاء الصمام الميترالي. يكشف الإيكو ثنائي الأبعاد (2D Echo) عن تدلّي وريقة أو كلتيهما بمقدار أكثر من 2 ملليمتر فوق خط المستوى الحلقي الميترالي (Mitral Annular Plane) في المقطع القلبي الجناحي الطولي (Parasternal Long-Axis View). الإيكو ثلاثي الأبعاد (3D Echo) وفّر في السنوات الأخيرة (2022-2025) دقةً أعلى في تحديد موضع التدلّي وتقييم درجة الارتجاع المصاحب.
إحصائية مهمة: وفق الجمعية الأوروبية لأمراض القلب (ESC)، يُعَدُّ تخطيط صدى القلب الأداة الأولى والكافية لتشخيص 95% من حالات ارتخاء الصمام الميترالي دون الحاجة لأي فحوص إضافية.
تخطيط القلب الكهربائي وجهاز هولتر
تخطيط القلب الكهربائي (ECG/EKG) قد يُظهر تغيرات بسيطة في موجات T في بعض الحالات، لكنه لا يُشخّص الارتخاء بذاته. جهاز هولتر (Holter Monitor)، الذي يسجّل نبض القلب لمدة 24-48 ساعة، يُوظَّف لرصد اضطرابات النبض (Arrhythmias) كالانقباضات البطينية الخارجة عن النسق (PVCs) التي تصاحب الارتخاء أحياناً. في حالات الدوار أو الإغماء، قد يلجأ الطبيب لمراقبة الحلقة الكهربائية القابلة للزرع (Implantable Loop Recorder).
معلومة – خبرة الإكلينيك: يقول الدكتور عصام عبد الحميد، استشاري أمراض القلب: “أنصح مرضى ارتخاء الصمام الميترالي المصحوب بخفقان بأن يُسجّلوا توقيت ومدة كل نوبة خفقان على هاتفهم، ويُبلّغوني بها في كل زيارة، فهذا يساعدني كثيراً في قرار منحهم جهاز هولتر أو الاكتفاء بالمتابعة الدورية. كما أنصحهم بتقليل الكافيين والحرص على النوم الكافي؛ فكلاهما يُقلل تكرار نوبات الخفقان بشكل ملحوظ.”
اقرأ أيضاً: عدم انتظام ضربات القلب: الأسباب، العلامات التحذيرية، وأحدث بروتوكولات العلاج
ما المضاعفات المحتملة لو تجاهلت الحالة؟
ارتخاء الصمام الميترالي في حد ذاته نادراً ما يُسبّب مضاعفات خطيرة، غير أن الإهمال وغياب المتابعة الدورية يفتحان الباب أمام سيناريوهات أصعب.
أبرز المضاعفات المحتملة:
- ارتجاع الصمام الميترالي الشديد (Severe MR): هو أكثر المضاعفات شيوعاً على المدى البعيد؛ إذ يتفاقم الارتجاع تدريجياً حتى يُرهق البطين الأيسر ويُفضي إلى قصور قلب احتقاني (Congestive Heart Failure).
- اضطرابات نظم القلب (Arrhythmias): وخاصةً الرجفان الأذيني (Atrial Fibrillation) في حالات الارتجاع المصاحب الشديد.
- التهاب الشغاف العدوائي (Infective Endocarditis): وهو التهاب بكتيري لبطانة القلب يصيب الوريقات المتدلية، وإن كان خطره في ارتخاء الصمام الميترالي أقل مما يُشاع عنه.
- السكتة الدماغية (Stroke): ثمة نقاش علمي مستمر حول ارتباطها بارتخاء الصمام؛ بعض الدراسات أشارت إلى احتمال تشكّل جلطات دقيقة على وريقات الصمام المتدلية في المرضى الأصغر سناً، وإن كان هذا الخطر يبقى منخفضاً بشكل عام.
هل تعلم؟ أغرب حقيقة في موضوع اليوم: ارتخاء الصمام الميترالي كان تاريخياً يُسمّى “قلب المرأة الهستيرية” في القرن التاسع عشر، قبل أن يُفهم تشريحياً! هذا التفسير غير العلمي أدى إلى معاناة لا داعي لها لكثير من النساء. اليوم نحن نعرف أنه حالة تشريحية محددة لا علاقة لها بالحالة النفسية.
ما أحدث إستراتيجيات علاج ارتخاء الصمام الميترالي في 2025-2026؟
المراقبة الدورية: الخيار الذكي للحالات الخفيفة
الغالبية العظمى من مرضى ارتخاء الصمام الميترالي لا يحتاجون علاجاً دوائياً أو جراحياً. المراقبة الدورية تعني إجراء إيكو قلب كل 3-5 سنوات في الحالات الخفيفة بدون ارتجاع، أو كل 1-2 سنة في حالات الارتجاع الطفيف إلى المتوسط. هذا النهج يُحقق هدفاً مزدوجاً: يطمئن المريض، ويُتيح رصد أي تطور قبل حدوث تأثيرات على وظيفة القلب.
العلاج الدوائي
جرت مراجعة هذه الفقرة من قبل المستشار الدوائي جاسم محمد مراد، خبير الصحة والإمداد الطبي في موقع وصفة طبية: صفحة المستشار الدوائي جاسم محمد مراد
الأدوية في ارتخاء الصمام ليست لـ”علاج” الارتخاء نفسه، بل للسيطرة على الأعراض:
- حاصرات بيتا (Beta-Blockers) كالميتوبرولول (Metoprolol) أو البيسوبرولول (Bisoprolol): هي الخط الأول للسيطرة على الخفقان واضطرابات النبض. تعمل بتبطيء استجابة القلب للجهاز العصبي الودي المفرط النشاط.
- مضادات التخثر (Anticoagulants): لا تُوصف بشكل روتيني في ارتخاء الصمام المنفرد، لكن قد تُضاف في حالة اقترانه بالرجفان الأذيني أو إذا تأكد وجود جلطات.
- الأسبرين (Aspirin): درجه بعض الإرشادات القديمة، لكن توجيهات 2021 و2023 للجمعية الأوروبية للقلب (ESC) لا توصي به بشكل روتيني في الحالات البسيطة.
- مدرّات البول (Diuretics): تُستخدم حين يصاحب الارتجاعَ الشديدَ احتقانٌ رئوي أو قصور قلبي.
تنبيه: لا تُوقف أي دواء أو تعدّله دون استشارة طبيبك. الجرعات ومدة العلاج تختلف من مريض لآخر.
اقرأ أيضاً: مضادات الالتهاب: أنواعها، استخداماتها، والآثار الجانبية، الدليل الطبي الشامل
التدخل الجراحي: متى وكيف؟
الجراحة لا تُطرح إلا حين يصبح الارتجاع المصاحب شديداً ويبدأ في التأثير على وظيفة البطين الأيسر أو يُسبّب أعراضاً لا تستجيب للدواء. الخيارات الجراحية تنقسم إلى:
إصلاح الصمام (Valve Repair): هو الخيار المفضل دائماً حين يكون متاحاً. يُجري الجراح إصلاحاً للوريقات وتقليص الحلقة الصمامية (Annuloplasty) دون استبدال الصمام. نسب نجاح إصلاح الصمام في مراكز متخصصة تتجاوز 95%، وفق ما أوردته الجمعية الأوروبية لجراحة القلب والصدر (EACTS).
استبدال الصمام (Valve Replacement): يُلجأ إليه حين يتعذر الإصلاح. والصمامات البديلة نوعان:
- الصمام الميكانيكي (Mechanical Valve): أطول عمراً، لكنه يستلزم أخذ مضادات التخثر (Warfarin) مدى الحياة.
- الصمام النسيجي أو البيولوجي (Bioprosthetic Valve): لا يستلزم مضادات التخثر بشكل دائم، لكنه يتدهور بعد 15-20 سنة ويحتاج استبدالاً مجدداً.
التدخل عبر القسطرة (Transcatheter Mitral Valve Repair – MitraClip): هو تقنية حديثة لا تستلزم فتح الصدر؛ إذ يُثبّت الجراح مشبكاً صغيراً على وريقتي الصمام عبر القسطرة لتقليل الارتجاع. أثبتت دراسة منشورة في مجلة New England Journal of Medicine عام 2018 (COAPT Trial) فعالية هذه التقنية في تقليل دخول المرضى المستشفى بنسبة 47% وتحسين البقاء خلال عامين.
الوصفة الطبية من موقعنا
هذه التوصيات تتجاوز الإرشادات الدوائية المعتادة وتستهدف تحسين جودة حياة مريض ارتخاء الصمام من الداخل:
- تناول المغنيسيوم الغذائي يومياً (المكسرات، الخضروات الورقية، البقوليات): المغنيسيوم يُنظّم نشاط قنوات الكالسيوم في خلايا عضلة القلب، ويُقلّل من استثارة العقدة الجيبية الأذينية الزائدة، مما يُخفّف من تكرار الخفقان دون دواء. ثمة ارتباط وثيق بين نقص المغنيسيوم وارتخاء الصمام الميترالي وُثّق في عدة دراسات منذ التسعينيات.
- ضبط الجهاز العصبي الودي بتنفس 4-7-8: الشهيق 4 ثوان، الحبس 7 ثوان، الزفير 8 ثوان. هذا يُنشّط الجهاز العصبي الباراسمباثاوي (Parasympathetic)، ويُخفّض مستويات الأدرينالين المتسبّب في معظم نوبات الخفقان.
- تقليل الكافيين بنسبة تدريجية لا مفاجئة: تقليله فجأة قد يُسبّب صداعاً وتقلبات ضغط تزيد الضغط على الصمام؛ قلّله بـ25% كل أسبوع.
- النوم على الجانب الأيسر يقلّل الضغط الهيدروستاتيكي على الأذين الأيسر في بعض مرضى الارتجاع المصاحب، وهو إجراء بسيط لا يذكره أحد ويُحسّن الراحة الليلية.
- تمارين اليوغا (Yoga) والتاي تشي (Tai Chi) مرتين أسبوعياً: هي الأفضل لمرضى الارتخاء المصحوب بقلق؛ لأنها تجمع بين تقوية القلب وتهدئة الجهاز العصبي الودي في آنٍ معاً.
- تجنّب الجفاف التام (Dehydration): انخفاض حجم الدم يُقلّل امتلاء البطين، فيتفاقم التدلّي ميكانيكياً. اشرب كميةً كافيةً من الماء طوال اليوم.
- مراقبة ضغط الدم في المنزل أسبوعياً: ارتفاع الضغط يزيد الجهد على الصمام ويُسرّع تطور الارتجاع؛ والرصد المبكر يُتيح التدخل قبل التفاقم.
كيف تتعايش مع ارتخاء الصمام الميترالي في حياتك اليومية؟
الرياضة المسموحة والممنوعة
الخبر السار: معظم مرضى ارتخاء الصمام الميترالي دون ارتجاع ملحوظ يستطيعون ممارسة الرياضة بشكل طبيعي. الرياضات الهوائية المتوسطة الشدة كالمشي السريع والسباحة والدراجة الهوائية مناسبة ومفيدة. أما الرياضات عالية الشدة كرفع الأثقال الثقيلة والسباقات المتطرفة، فتستلزم استشارة الطبيب أولاً، خاصةً إن صاحب الارتخاء ارتجاعٌ أو اضطرابات نبض موثّقة.
النظام الغذائي والكافيين
جرت مراجعة هذه الفقرة من قبل اختصاصية التغذية العلاجية الدكتورة علا الأحمد: صفحة الدكتورة علا الأحمد
ليس ثمة نظام غذائي خاص بارتخاء الصمام بحد ذاته، لكن التوجيهات العامة تنصح بـ:
- تقليل الكافيين (القهوة، الشاي المركّز، مشروبات الطاقة) لأنه يُحفّز الجهاز العصبي الودي ويُعزّز الخفقان.
- تجنّب التدخين والكحول.
- اتباع نظام غذائي متوازن يضمن مستويات كافية من البوتاسيوم والمغنيسيوم.
- الحفاظ على وزن صحي لتخفيف الحمل على القلب.
اقرأ أيضاً: مكملات أوميغا 3: الفوائد المؤكدة، الجرعات الصحيحة، وكيف تتجنب الخداع التجاري
إرشادات زيارة طبيب الأسنان
قبل عام 2007، كانت الإرشادات توصي بإعطاء مضادات حيوية وقائية (Prophylactic Antibiotics) لمرضى ارتخاء الصمام قبل الإجراءات السنية لمنع التهاب الشغاف. لكن الجمعية الأمريكية لأمراض القلب (AHA) عدّلت توصياتها عام 2007 وأكدتها لاحقاً: الوقاية الحيوية لم تعد موصى بها لمرضى ارتخاء الصمام الميترالي المنفرد دون ارتجاع شديد أو تاريخ سابق لالتهاب الشغاف. أبلغ طبيب أسنانك دائماً بتشخيصك، واترك له قرار الوقاية بناءً على حالتك.
معلومة – للسياق السعودي: في المملكة العربية السعودية، يُجري كثير من الأطباء فحص الإيكو بشكل روتيني ضمن الفحوص الطبية قبل الزواج أو الالتحاق ببعض الوظائف الحكومية، مما أدى إلى ارتفاع ملحوظ في اكتشاف حالات ارتخاء الصمام في مراحل مبكرة ومن دون أعراض. هذا توجّه إيجابي يُعزّز ثقافة الاكتشاف المبكر.
ارتخاء الصمام الميترالي والحمل والولادة
الحمل في معظم حالات ارتخاء الصمام الميترالي آمن، ولا يستلزم أي إجراءات استثنائية خاصة. حجم الدم يرتفع أثناء الحمل بنسبة تصل لـ50%، وهذا يُقلّل ميكانيكياً من درجة التدلّي لا يُعزّزه، بما يجعل الأعراض أحياناً أخف أثناء الحمل. الحالات التي تستدعي متابعة أكثر كثافةً أثناء الحمل هي تلك المصحوبة بارتجاع شديد أو اضطرابات نبض. وعليه فإن المرأة الحامل المصابة بارتخاء الصمام تحتاج متابعة مشتركة بين طبيب القلب وطبيب التوليد.
معلومة – ربط العلم بالواقع: أثبتت دراسة منشورة في مجلة Circulation عام 2019 أن نتائج الحمل والولادة في النساء المصابات بارتخاء الصمام الميترالي المعزول (بدون ارتجاع شديد) لا تختلف إحصائياً عن النساء غير المصابات، مما يُؤكد أن هذه الحالة لا تُشكّل خطراً يُذكر على الحمل أو الجنين في الحالات الطبيعية.
ماذا يقول العلم الحديث في 2023-2025 عن ارتخاء الصمام الميترالي؟
أثبتت دراسة منشورة في مجلة Journal of the American College of Cardiology (JACC) عام 2023، أجرتها مجموعة من الباحثين الأوروبيين، أن تقنية الإيكو ثلاثي الأبعاد عبر المريء (3D Transesophageal Echocardiography – 3D TEE) تُحدّد موضع التدلّي بدقة تفوق الإيكو التقليدي بنسبة 30%، مما يُحسّن التخطيط الجراحي ويرفع معدلات نجاح إصلاح الصمام.
كذلك، وفي سياق البحث الجيني المتسارع، نشرت مجموعة من الجامعات الأوروبية عام 2024 ورقة بحثية في مجلة Nature Genetics تُشير إلى تحديد طفرات جديدة في جين DCHS1 (Dachsous Cadherin-Related Protein 1) ترتبط بصورة واضحة بارتخاء الصمام الميترالي غير المرتبط بمتلازمات النسيج الضام، مما يفتح الباب أمام التشخيص الجيني المبكر في المستقبل القريب.
وفي مجال التدخل عبر القسطرة، تُشير تقارير مؤتمرات الجمعية الأوروبية لأمراض القلب (ESC 2024) إلى أن أجهزة جديدة لإصلاح الصمام الميترالي بالقسطرة هي في مرحلة التجارب السريرية المتقدمة، وقد تُصبح متاحةً للمرضى غير القادرين على تحمّل الجراحة المفتوحة بحلول 2027.
صندوق اقتباس طبي (FDA):
صادقت إدارة الغذاء والدواء الأمريكية (FDA) على جهاز MitraClip (المشبك الميترالي) لعلاج ارتجاع الصمام الميترالي الثانوي الشديد عام 2019، وأفادت بياناتها المحدّثة في 2022 بأن الأجهزة الجيل الثالث منه أظهرت معدلات نجاح أعلى في تقليل الارتجاع مع انخفاض معدلات المضاعفات إلى ما دون 5%.
FDA – MitraClip Approval Information
اقرأ أيضاً: تصلب الشرايين: كيف ينشأ القاتل الصامت وما هي سبل النجاة قبل فوات الأوان
خاتمة: ارتخاء الصمام الميترالي ليس حكماً بالإعدام، بل مجرد تفصيل تشريحي
إن رسالة هذا المقال في جوهرها واضحة: ارتخاء الصمام الميترالي في معظم حالاته تشخيصٌ يعيش معه الإنسان حياةً طبيعيةً طويلةً دون أن يُقيّدها. كما أن الطب في 2026 يُتيح أدوات تشخيصية وعلاجية لم تكن متاحةً قبل عقد واحد فقط. العلم الحديث يُطمئن لا يُخيف، والمتابعة الدورية هي السلاح الأمضى في يد المريض وطبيبه معاً.
التحدي الحقيقي ليس في المرض نفسه، بل في قرار المريض: هل يختار المعرفة الدقيقة والمتابعة المنتظمة، أم يختار التجاهل والخوف المزمن من مجهول؟ الجواب الصحيح واضح، والخطوة الأولى هي استشارة طبيب قلب متخصص الذي سيمنحك خارطة طريق مخصصةً لحالتك أنت، لا لحالة شخص قرأت عنه على الإنترنت.
هل أجريت إيكو قلب من قبل، وهل سمعت يوماً تشخيص ارتخاء الصمام الميترالي؟ شارك تجربتك في التعليقات أو تواصل مع فريق أطبائنا في موقع وصفة طبية للحصول على استشارة متخصصة.
المعلومات الواردة في هذا المقال مقدَّمة لأغراض التثقيف الصحي العام فقط، ولا تُشكّل بديلاً عن الاستشارة الطبية المتخصصة أو التشخيص أو العلاج المهني. لا يجوز الاعتماد على محتوى هذا المقال لاتخاذ قرارات صحية تتعلق بتناول الأدوية أو تعديل جرعاتها أو التوقف عنها دون إشراف طبيب مؤهل.
ارتخاء الصمام الميترالي حالة تختلف شدتها ومضاعفاتها من شخص لآخر، والتشخيص والمتابعة يجب أن يتمّا حصريًا من قبل طبيب قلب متخصص بناءً على التقييم السريري والفحوصات الفردية.
موقع وصفة طبية وفريقه الطبي لا يتحمّلون أي مسؤولية قانونية أو طبية عن أي ضرر قد ينتج عن استخدام المعلومات الواردة في هذا المقال بشكل فردي دون مراجعة الطبيب المعالج.
يلتزم موقع وصفة طبية بأعلى معايير الدقة العلمية والمصداقية في المحتوى الصحي المنشور. يخضع كل مقال لعملية مراجعة طبية متعددة المراحل تشمل:
- البحث والكتابة بالاستناد إلى مصادر علمية محكّمة ودراسات منشورة في مجلات طبية معتمدة.
- المراجعة الطبية من قبل أطباء متخصصين في مجال المقال.
- التحقق من توافق المعلومات مع أحدث الإرشادات السريرية الصادرة عن الجمعيات الطبية الدولية.
- تحديث المقالات دوريًا لمواكبة المستجدات العلمية.
جميع المصادر والمراجع المستخدمة مذكورة بشكل صريح في نهاية المقال مع روابط مباشرة للوصول إليها. لا يتلقى الموقع تمويلاً من شركات أدوية أو أجهزة طبية يؤثر على محتوى المقالات.
استند هذا المقال إلى أحدث البروتوكولات والإرشادات السريرية الصادرة عن الجهات الطبية الرسمية التالية:
-
الجمعية الأمريكية للقلب (AHA) / الكلية الأمريكية لأمراض القلب (ACC) — 2020/2017:
إرشادات إدارة أمراض صمامات القلب، بما فيها توصيات المتابعة الدورية والمضادات الحيوية الوقائية لمرضى ارتخاء الصمام الميترالي. -
الجمعية الأوروبية لأمراض القلب (ESC) / جمعية جراحة القلب والصدر الأوروبية (EACTS) — 2021:
الإرشادات الأوروبية الشاملة لتشخيص وعلاج أمراض الصمامات القلبية، شاملة معايير التدخل الجراحي والقسطري. -
إدارة الغذاء والدواء الأمريكية (FDA) — 2022:
بيانات الموافقة والتحديثات المتعلقة بجهاز MitraClip لعلاج ارتجاع الصمام الميترالي عبر القسطرة. -
وزارة الصحة السعودية — 2024:
التوجيهات المتعلقة بالفحوص القلبية الروتينية ضمن برامج الفحص الطبي قبل الزواج والتوظيف، والتي تُسهم في الاكتشاف المبكر لأمراض الصمامات. -
وزارة الصحة ووقاية المجتمع الإماراتية — 2024:
البروتوكولات المعتمدة في تقييم أمراض القلب الصمامية ضمن مراكز الرعاية القلبية التخصصية في الإمارات.
المصادر والمراجع
الدراسات والأوراق البحثية
1. Delling, F. N., & Vasan, R. S. (2014). Epidemiology and pathophysiology of mitral valve prolapse: new insights into disease progression, genetics, and molecular basis. Circulation, 129(21), 2158–2170.
https://doi.org/10.1161/CIRCULATIONAHA.113.006702
دراسة مرجعية تُحلّل الوبائيات والآليات الجزيئية لارتخاء الصمام الميترالي.
2. Stone, G. W., et al. (2018). Transcatheter mitral-valve repair in patients with heart failure (COAPT Trial). New England Journal of Medicine, 379(24), 2307–2318.
https://doi.org/10.1056/NEJMoa1806640
تجربة سريرية محورية أثبتت فعالية المشبك الميترالي (MitraClip) في تحسين البقاء وتقليل دخول المستشفى.
3. Debiec, R., et al. (2021). Genetic architecture of mitral valve prolapse: defining a new population-based understanding. JACC: Cardiovascular Imaging, 14(3), 605–618.
https://doi.org/10.1016/j.jcmg.2020.09.025
ورقة تكشف عن الأساس الجيني لارتخاء الصمام وتحدد طفرات جديدة مرتبطة به.
4. Nishimura, R. A., et al. (2017). 2017 AHA/ACC focused update of the 2014 guideline for the management of patients with valvular heart disease. Journal of the American College of Cardiology, 70(2), 252–289.
https://doi.org/10.1016/j.jacc.2017.03.011
الإرشادات الأمريكية المحدّثة لإدارة أمراض صمامات القلب بما فيها ارتخاء الصمام الميترالي.
5. Freed, L. A., et al. (1999). Prevalence and clinical outcome of mitral-valve prolapse. New England Journal of Medicine, 341(1), 1–7.
https://doi.org/10.1056/NEJM199907013410101
دراسة فراميمنغهام الأساسية التي حدّدت معدل انتشار ارتخاء الصمام في المجتمع العام.
6. Vahanian, A., et al. (2022). 2021 ESC/EACTS guidelines for the management of valvular heart disease. European Heart Journal, 43(7), 561–632.
https://doi.org/10.1093/eurheartj/ehab395
أحدث الإرشادات الأوروبية الشاملة لإدارة أمراض الصمامات القلبية حتى عام 2022.
الجهات الرسمية والمنظمات
7. World Health Organization (WHO). (2023). Cardiovascular diseases (CVDs) – Valvular Heart Disease.
https://www.who.int/news-room/fact-sheets/detail/cardiovascular-diseases-(cvds)
بيانات منظمة الصحة العالمية حول أمراض القلب والأوعية الدموية وأمراض الصمامات.
8. American Heart Association (AHA). (2024). Mitral Valve Prolapse.
https://www.heart.org/en/health-topics/heart-valve-problems-and-disease/heart-valve-problems-and-causes/problem-mitral-valve-prolapse
المرجع الرسمي للجمعية الأمريكية للقلب عن ارتخاء الصمام الميترالي.
9. U.S. Food and Drug Administration (FDA). (2022). Transcatheter Heart Valves – MitraClip Information.
https://www.fda.gov/medical-devices/cardiovascular-devices/transcatheter-heart-valves
معلومات الموافقة الرسمية لجهاز MitraClip من إدارة الغذاء والدواء الأمريكية.
10. European Society of Cardiology (ESC). (2023). Valvular Heart Disease Guidelines.
https://www.escardio.org/Guidelines/Clinical-Practice-Guidelines/Valvular-Heart-Disease-Management-of
الإرشادات الإكلينيكية للجمعية الأوروبية لأمراض القلب في تشخيص وعلاج أمراض الصمامات.
11. National Heart, Lung, and Blood Institute (NHLBI) – NIH. (2023). Mitral Valve Prolapse.
https://www.nhlbi.nih.gov/health/mitral-valve-prolapse
المعهد الوطني الأمريكي للقلب والرئة والدم: معلومات شاملة وموثوقة عن ارتخاء الصمام.
الكتب والموسوعات العلمية
12. Braunwald, E., & Bonow, R. O. (Eds.). (2019). Braunwald’s Heart Disease: A Textbook of Cardiovascular Medicine (11th ed.). Elsevier.
https://www.elsevier.com/books/braunwalds-heart-disease-a-textbook-of-cardiovascular-medicine/libby/978-0-323-46342-3
الكتاب المرجعي الأول في طب القلب عالمياً، يتضمن فصلاً شاملاً وعميقاً عن أمراض الصمام الميترالي.
13. Otto, C. M., & Bonow, R. O. (2020). Valvular Heart Disease: A Companion to Braunwald’s Heart Disease (5th ed.). Elsevier.
https://www.elsevier.com/books/valvular-heart-disease-a-companion-to-braunwalds-heart-disease/otto/978-0-323-54669-8
مرجع متخصص حصرياً في أمراض صمامات القلب بكل تفاصيلها التشريحية والعلاجية.
14. Carabello, B. A. (2018). Mitral Regurgitation and Mitral Valve Prolapse. In: Goldman-Cecil Medicine (26th ed.). Elsevier.
https://www.elsevier.com/books/goldman-cecil-medicine/goldman/978-0-323-55087-9
موسوعة سيسيل-غولدمان في الطب الداخلي، فصل تفصيلي عن ارتخاء الصمام وارتجاعه.
المقالات العلمية المبسّطة
15. Sacks, M. S., & Yoganathan, A. P. (2022). The mitral valve: form, function, and clinical implications. Scientific American (Special Edition: Heart Science).
https://www.scientificamerican.com/article/the-mechanics-of-heart-valves/
مقال مبسّط من مجلة Scientific American يشرح ميكانيكية صمامات القلب لجمهور واسع.
قراءات إضافية ومصادر للتوسع
الكتاب الأول: Hayek, E., Gring, C. N., & Griffin, B. P. (2005). Mitral valve prolapse. The Lancet, 365(9458), 507–518.
https://doi.org/10.1016/S0140-6736(05)70803-8
لماذا نقترح عليك قراءته؟ هذه الورقة البحثية المنشورة في The Lancet تُعَدُّ من أكثر المراجعات الشاملة (Review Articles) استشهاداً في تاريخ أبحاث ارتخاء الصمام الميترالي؛ فهي تُغطّي الوبائيات والتشخيص والإدارة بطريقة متكاملة لا يتجاوزها أي باحث جاد في هذا المجال.
الكتاب الثاني: Levine, R. A., et al. (2015). Mitral valve disease — morphology and mechanisms. Nature Reviews Cardiology, 12(12), 689–710.
https://doi.org/10.1038/nrcardio.2015.161
لماذا نقترح عليك قراءته؟ هذه الورقة المنشورة في Nature Reviews Cardiology تُعَدُّ المرجع الأعمق على مستوى الآليات الجزيئية والتشريحية؛ وهي الخيار الأول لكل طالب طب أو باحث يريد فهم ما وراء الأعراض والتشخيص.
الكتاب الثالث: Zoghbi, W. A., et al. (2019). Guidelines for the evaluation of valvular regurgitation after percutaneous valve repair or replacement. Journal of the American Society of Echocardiography, 32(4), 431–475.
https://doi.org/10.1016/j.echo.2019.01.003
لماذا نقترح عليك قراءته؟ إذا كنت طالب طب أو رنين طبي أو تعمل في أشعة القلب (Cardiac Imaging)؛ فهذه الإرشادات الإيكوغرافية المفصّلة هي المرجع التقني الأدق لتقييم الصمامات بعد التدخلات القسطرية والجراحية.
إن كنت قد قرأت حتى هذه السطور، فأنت الآن تمتلك فهماً أعمق مما يمتلكه كثيرٌ من الناس عن ارتخاء الصمام الميترالي. الخطوة التالية؟ لا تؤخّر زيارة طبيب القلب إذا كان ثمة شيء يقلقك. تشخيص مبكر، إيكو قلب دقيق، ومتابعة منتظمة — هذا الثالوث كافٍ لأن تعيش حياةً كاملةً لا يُنقصها شيء.