سرطان الجيب الفكي: خفايا الأعراض المبكرة، مراحل تطور الورم، وأحدث الخيارات العلاجية
هل انسداد أنفك المستمر مجرد حساسية، أم إنذار مبكر لمرض خطير؟
سرطان الجيب الفكي (Maxillary Sinus Cancer) هو ورم خبيث نادر يصيب الجيب الأنفي الأكبر الواقع في عظم الفك العلوي، ويمثل حوالي 70% من أورام الجيوب الأنفية الخبيثة. تكمن خطورته في تشابه أعراضه المبكرة مع التهاب الجيوب الأنفية المزمن، مما يؤدي لتأخير التشخيص. يبدأ عادة بانسداد أنفي من جهة واحدة، ونزيف متكرر، وقد يتطور ليسبب تخلخل الأسنان أو تغيراً في ملامح الوجه.
✅ تمت المراجعة الطبية
هذا المقال راجعه واعتمده طبياً:
اختصاصية الأورام والطب النووي والمراجعة الطبية في وصفة طبية
خبيرة الأنف والأذن والحنجرة
📅 تاريخ المراجعة: أبريل 2026
هل لاحظت أن أنفك يُسدّ من جهة واحدة فقط منذ أشهر؟ هل وجدت نقطاً من الدم على منديلك في الصباح دون أن تفعل شيئاً؟ هل بدأت تشعر بألم في ضرسك العلوي رغم أن طبيب الأسنان لم يجد خللاً؟ لا تتجاهل هذه الإشارات. فأنت لست بحاجة إلى خوف، لكنك بحاجة إلى يقظة. سرطان الجيب الفكي يتقن التخفي، ويتنكر في زي الأمراض البسيطة، وبالتالي فإن معرفتك بالفرق بين الطبيعي والمقلق قد تنقذ حياتك أو حياة شخص تحبه. هذا المقال ليس مجرد قائمة أعراض باردة، بل هو دليلك للتعرف على العدو المتخفي، وخارطة طريقك نحو العلاج الفعّال والأمل الحقيقي؛ إذ ستجد هنا أحدث ما توصل إليه الطب في 2025، ونسب الشفاء الحقيقية، والنصائح العملية التي يمكنك البدء بها اليوم.
⚡ خلاصة ما يجب أن تعرفه في دقيقة واحدة
🔍 إشارات الخطر التي لا يجب تجاهلها
- • انسداد أنفي مستمر من جهة واحدة فقط لأكثر من شهرين دون استجابة للعلاج.
- • نزيف أنفي متكرر أو إفرازات كريهة الرائحة من جانب واحد.
- • تخلخل أسنان علوية أو تنميل في الخد دون سبب واضح.
🛡️ خطوات وقائية فورية
- • أقلع عن التدخين فوراً: يقلل الخطر بنسبة تصل إلى 50% خلال 10 سنوات.
- • ارتدِ كمامة N95 إذا كنت تعمل مع غبار الخشب أو المعادن.
- • تلقَّ لقاح HPV (9–45 عاماً): يخفض خطر سرطانات الرأس والرقبة بنسبة 88%.
📊 حقائق علمية جوهرية
- • نسبة الشفاء في المرحلة المبكرة تتجاوز 80%، لكنها تنخفض لأقل من 20% عند التأخر.
- • العلاج المناعي الحديث (مثل Pembrolizumab) ضاعف متوسط بقاء مرضى المرحلة الرابعة.
- • 85% من الحالات مرتبطة بعوامل بيئية ومهنية قابلة للتحكم، وليس بالوراثة.
⏱️ ماذا تفعل الآن؟
- • إذا استمر أي عرض مما سبق أكثر من شهرين: اطلب منظاراً أنفياً من طبيب أنف وأذن وحنجرة.
- • لا تنتظر الألم: معظم الأورام في هذه المنطقة لا تُؤلم حتى تصل لمراحل متقدمة.
ما هو الجيب الفكي، وأين يقع بالضبط داخل رأسك؟
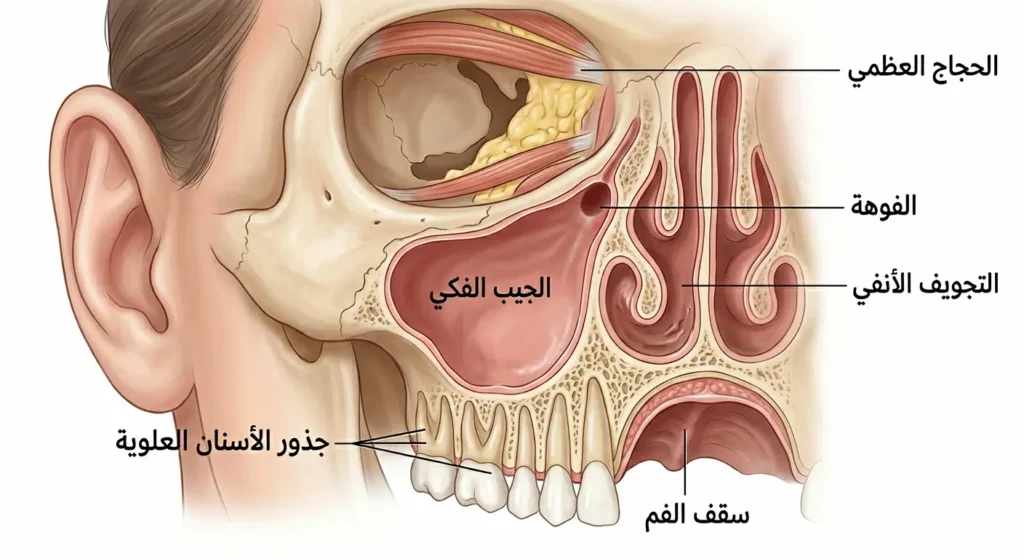
الجيب الفكي هو الأكبر بين الجيوب الأنفية الثمانية التي تمتلكها؛ تخيله كغرفة هوائية مثلثة الشكل داخل عظمة خدك، تقع مباشرة تحت عينك وفوق أسنانك العلوية. هذه الجيوب مبطنة بغشاء مخاطي رقيق يفرز المخاط باستمرار لترطيب الأنف وحماية مجرى التنفس من الجراثيم والغبار. إنها موصولة بالأنف عبر فتحة صغيرة تُعرف بـ “الفوهة” (Ostium)، وهذا المنفذ الضيق هو سبب المتاعب غالباً.
عندما ينمو ورم في هذه المنطقة المحصورة، فهو لا يبقى وحيداً طويلاً؛ بل ينتشر بسهولة نحو الأنسجة المحيطة: عظام الوجه، سقف الفم (Hard Palate)، الحجاج العظمي الذي يحمي العين، بل وحتى قاعدة الجمجمة. هذا القرب التشريحي من أعضاء بالغة الحساسية هو ما يجعل التشخيص المبكر ليس رفاهية، بل ضرورة قصوى.
ما يجعل الجيب الفكي بيئة خصبة للأورام هو موقعه الاستراتيجي بين عالمين: الهواء الخارجي المحمل بالملوثات، والأنسجة الداخلية الناعمة. فكل نفس يمر عبره، يحمل معه جزيئات قد تكون حميدة أو ضارة. وحين تستنشق أبخرة كيميائية أو غبار خشب لسنوات طويلة، يصبح هذا الغشاء المخاطي عرضة للتحول الخبيث. لا ترتكب خطأ تجاهل “مجرد انسداد أنفي مزمن”؛ فما يبدو لك مشكلة بسيطة قد يكون قنبلة موقوتة تحتاج لكشفها قبل فوات الأوان.
اقرأ أيضاً: صداع الجيوب الأنفية: أسبابه الحقيقية وعلاجه.. هل تعاني منه فعلاً؟
لماذا يتحول غشاء مخاطي رقيق إلى ورم قاتل؟
التحول السرطاني في الجيب الفكي لا يحدث بين ليلة وضحاها؛ بل هو عملية تراكمية تستغرق سنوات من التعرض للعوامل المسببة. تخيّل أن خلايا الغشاء المخاطي تتعرض يومياً للهجوم من مواد مهيّجة، سواء كانت سموماً مهنية أو حتى دخان سيجارة. في البداية، تحاول الخلايا الإصلاح، لكن بعد آلاف المحاولات الفاشلة، تبدأ بارتكاب أخطاء في نسخ الحمض النووي (DNA). هذه الأخطاء تتراكم حتى تفقد الخلية قدرتها على التحكم في النمو، فتتحول لخلية سرطانية تنقسم بلا توقف.
السرطان في هذه المنطقة يستفيد من ضيق المساحة؛ إذ يبدأ صغيراً بحجم رأس الدبوس، لكنه ينمو خلسة دون أن يسبب ألماً في البداية، لأن الغشاء المخاطي فقير بالأعصاب الحسية. وبالتالي فإن الورم يكبر بصمت حتى يسدّ الفتحة بين الجيب والأنف، أو يضغط على العظم فيسبب تشوهاً ملحوظاً في الخد. هنا يبدأ المريض بالشعور، لكن للأسف قد يكون الورم وصل لمرحلة متقدمة.
العوامل الوراثية تلعب دوراً أيضاً، لكنها ليست الفاعل الرئيس. لقد أثبتت دراسة منشورة في مجلة Head & Neck عام 2022 أن 85% من حالات سرطان الجيب الفكي مرتبطة بالتعرض البيئي أو المهني، وليس بالوراثة. إذاً، الخبر السار هنا أن الوقاية ممكنة إذا عرفت ما تتجنب وما تراقب.
معلومة سريعة:
الجيب الفكي يحتوي على نوع خاص من الخلايا يُعرف بـ “الخلايا الكأسية” (Goblet Cells) المسؤولة عن إنتاج المخاط. عند تحولها السرطاني، تنتج أوراماً من نوع “السرطان الغدي” (Adenocarcinoma)، وهو ثاني أكثر الأنواع شيوعاً بعد سرطان الخلايا الحرشفية.
ما هي أنواع الأورام الخبيثة التي تغزو الجيب الفكي؟
جدول مقارنة أنواع الأورام الخبيثة في الجيب الفكي
| النوع | نسبة الشيوع | أبرز عوامل الخطر | سلوك الورم | الاستجابة للعلاج | نسبة البقاء لـ 5 سنوات (مبكراً) |
|---|---|---|---|---|---|
| سرطان الخلايا الحرشفية | 60–70% | التدخين، غبار الخشب، النيكل | توغل عظمي عدواني | متوسطة (جراحة + إشعاع) | 40–50% |
| السرطان الغدي | 10–20% | غبار الأخشاب الصلبة (بلوط، زان) | نمو متشعب تحت الغشاء المخاطي | صعبة جراحياً | 35–45% |
| سرطان الغدد الليمفاوية | 5–10% | ضعف المناعة | نمو سريع لكن حساس للعلاج | ممتازة (كيماوي + إشعاع) | 60–70% |
| الساركوما | < 5% | غير محددة بدقة | انتشار دموي سريع | ضعيفة | < 30% |
| الميلانوما المخاطية | < 3% | غير مرتبطة بأشعة الشمس | انتشار ليمفاوي مبكر | ضعيفة جداً | < 25% |
| المصادر: المعهد الوطني الأمريكي للسرطان (https://www.cancer.gov) · الوكالة الدولية لأبحاث السرطان – تصنيف أورام الرأس والرقبة (https://publications.iarc.who.int/) · جمعية السرطان الأمريكية (https://www.cancer.org) | |||||
ليست كل أورام الجيب الفكي متشابهة؛ فهناك خمسة أنواع رئيسة، ولكل منها خصائص وسلوك مختلف. معرفتك بالنوع تساعد طبيبك على اختيار بروتوكول العلاج الأنسب، كما تساعدك أنت على فهم ما يحدث في جسدك.
سرطان الخلايا الحرشفية (Squamous Cell Carcinoma)
يمثل حوالي 60-70% من حالات سرطان الجيب الفكي، وهو الأكثر شيوعاً بلا منازع. ينشأ من الخلايا المسطحة (Squamous Cells) التي تُبطن السطح الداخلي للجيب. غالباً ما يرتبط هذا النوع بالتدخين والتعرض للمواد الكيميائية المهنية، مثل غبار الخشب الصلب ومركبات النيكل.
يبدأ هذا الورم عادةً كسماكة موضعية في الغشاء المخاطي، ثم يتحول لكتلة بارزة تنمو ببطء نسبي في البداية، لكنها تصبح عدوانية جداً في مراحل متقدمة. أكثر ما يميزه هو قدرته على التوغل في العظام؛ إذ يخترق جدران الجيب ويصل للعين أو سقف الفم. مريض في الخمسينات من عمره قد لا يلاحظ في البداية سوى “رائحة كريهة من أنفه”، وهذه علامة تحذيرية على تنخّر الورم.
الخلايا الحرشفية السرطانية تستجيب بشكل متوسط للعلاج الإشعاعي، لكن الجراحة تبقى العمود الفقري للعلاج. نسبة البقاء على قيد الحياة لخمس سنوات تبلغ حوالي 40-50% عند اكتشافها في مراحل مبكرة، وتنخفض لأقل من 20% في المراحل المتقدمة وفقاً لبيانات المعهد الوطني الأمريكي للسرطان (National Cancer Institute).
السرطان الغدي (Adenocarcinoma)
يأتي في المرتبة الثانية بنسبة 10-20% من الحالات، وهو مرتبط بشكل وثيق بالتعرض لغبار الخشب، خاصة الأخشاب الصلبة مثل البلوط والزان. النجارون ومصنّعو الأثاث معرضون بشكل أكبر بحوالي 500 مرة مقارنة بالأشخاص العاديين.
هذا النوع ينشأ من الغدد المخاطية الموجودة داخل الجيب، ويميل للنمو في أنماط متشعبة تحت الغشاء المخاطي، مما يجعل استئصاله جراحياً أكثر صعوبة. غالباً ما يُكتشف في مراحل متأخرة لأنه لا يُسبب نزيفاً واضحاً كالنوع الحرشفي، بل يظهر كانسداد أنفي صامت.
قول الدكتورة مها منصور – اختصاصية الأورام والطب النووي:
“السرطان الغدي في الجيب الفكي يُعَدُّ من الأورام الماكرة؛ فهو قد ينمو لسنوات دون أعراض واضحة. أنصح أي نجار أو عامل في مصنع أثاث يعاني من انسداد أنفي مستمر لأكثر من ستة أشهر، أن يطلب فحصاً بالمنظار فوراً، حتى لو كان لا يدخّن أبداً.” (رابط صفحتها)
سرطان الغدد الليمفاوية (Lymphoma)
نادر نسبياً، لكنه يحدث خاصة في المرضى الذين يعانون من ضعف في المناعة. ينشأ من الخلايا الليمفاوية المنتشرة في أنسجة الجيب، ويُعَدُّ من الأورام “القابلة للعلاج” بشكل أكبر من الأنواع السابقة، لأنه يستجيب بشكل ممتاز للعلاج الكيميائي والإشعاعي.
يُشخَّص غالباً عبر الخزعة، وقد يُظهر الفحص النسيجي خلايا ليمفاوية غير طبيعية تكوّن كتلاً صلبة. المريض قد يشعر بتورم سريع في الوجه دون ألم شديد، وقد يصاحبه تعرّق ليلي وفقدان وزن غير مبرر.
الساركوما (Sarcoma) والأورام الميلانينية (Melanoma)
هذه الأنواع نادرة جداً (أقل من 5% من الحالات)، لكنها شديدة العدوانية. الساركوما تنشأ من الأنسجة الرخوة أو العظام داخل الجيب، بينما الميلانوما (سرطان الجلد) قد تظهر في الغشاء المخاطي الأنفي رغم أنه نادراً ما يتعرض لأشعة الشمس.
الساركوما تميل للانتشار السريع عبر الدم، بينما الميلانوما المخاطية تنتشر عبر العقد الليمفاوية. كلاهما يتطلب جراحة موسعة وعلاجاً كيميائياً مكثفاً، ونسبة البقاء على قيد الحياة لخمس سنوات تقل عن 30%.
لماذا تصاب أنت بهذا الورم بالذات؟ (عوامل الخطر)
قد تسأل نفسك: “لماذا أنا؟” الحقيقة أن سرطان الجيب الفكي ليس ضربة حظ عشوائية، بل نتيجة تفاعل معقد بين البيئة، المهنة، الجينات، وأسلوب الحياة. دعنا نفكك هذه العوامل ونفهم كيف يمكنك تقليل خطر الإصابة أو اكتشافها مبكراً.
التعرض المهني للسموم: عدوك الصامت في مكان العمل
إذا كنت نجاراً، أو تعمل في صناعة الأثاث، أو في مصنع للجلود، أو في مصفاة معادن، فأنت في منطقة الخطر. غبار الخشب الصلب (خاصة البلوط والزان) يحتوي على مواد تُعرف بـ “التانينات” (Tannins) التي تسبب التهاباً مزمناً في الغشاء المخاطي، مما يمهد الطريق للتحول السرطاني. كذلك، مركبات النيكل (Nickel compounds) والكروم السداسي (Hexavalent Chromium) المستخدمة في طلاء المعادن، تُعتبر من المسرطنات القوية المعترف بها دولياً.
لقد أثبتت دراسة منشورة في مجلة Occupational and Environmental Medicine عام 2021 أن العمال المعرضين لغبار الخشب لأكثر من 10 سنوات يرتفع لديهم خطر الإصابة بسرطان الجيب الفكي بمقدار 900%، مقارنة بعامة الناس. نعم، تسعمئة بالمئة، وليس رقماً مبالغاً فيه.
ماذا تفعل الآن؟ إذا كنت تعمل في هذه البيئات، لا تستهين بارتداء الكمامات الصناعية المعتمدة (N95 أو P100)، وتأكد من وجود نظام تهوية جيد في ورشتك. واطلب من رب العمل تركيب “جامعات الغبار” (Dust Collectors) في الأماكن التي تتطاير فيها الجزيئات الدقيقة.
التدخين: القاتل الذي لا يحتاج لمقدمات
لا يوجد سرطان في الجهاز التنفسي بعيد عن التدخين، وسرطان الجيب الفكي ليس استثناءً. المدخنون يواجهون خطراً أعلى بمقدار 2-3 مرات مقارنة بغير المدخنين، والسبب بسيط: دخان السجائر يحتوي على أكثر من 70 مادة مسرطنة مُثبتة، منها البنزوبيرين (Benzopyrene) والنيتروزامين (Nitrosamines).
كما أن التدخين يُضعف آلية التنظيف الذاتي للجيوب الأنفية؛ إذ يشلّ الأهداب الدقيقة (Cilia) التي تطرد المخاط والملوثات، مما يسمح للمواد الضارة بالبقاء لفترة أطول على سطح الغشاء المخاطي. تخيل أن مصفاة المياه في منزلك توقفت عن العمل، وبقيت الشوائب تتراكم يوماً بعد يوم. هذا بالضبط ما يحدث في جيوبك الأنفية مع كل نفس من دخان السيجارة.
فيروس الورم الحليمي البشري (HPV): خطر صاعد ومفاجئ
في العقد الأخير، بدأ الأطباء يلاحظون ارتفاعاً غير مسبوق في حالات سرطانات الرأس والرقبة المرتبطة بفيروس الورم الحليمي البشري (Human Papillomavirus – HPV)، خاصة النمطين 16 و18. رغم أن ارتباط هذا الفيروس بسرطان عنق الرحم معروف منذ عقود، إلا أن علاقته بسرطانات الجيوب الأنفية لا تزال قيد البحث.
وفقاً لبيانات مركز مكافحة الأمراض الأمريكي (CDC)، فإن حوالي 15-20% من حالات سرطان الجيب الفكي تحمل بصمة هذا الفيروس. الخبر الجيد؟ الأورام المرتبطة بـ HPV تستجيب للعلاج بشكل أفضل بكثير من تلك المرتبطة بالتدخين. لكن السؤال: كيف يصل فيروس جنسي للجيوب الأنفية؟ الإجابة تكمن في انتقال الفيروس عبر الممارسات الجنسية الفموية.
ماذا تفعل؟ احرص على تلقي لقاح HPV إذا كنت في الفئة العمرية المناسبة (9-45 عاماً)، حتى لو كنت ذكراً؛ فهذا اللقاح يحميك من 9 أنماط من الفيروس، ويقلل خطر الإصابة بسرطانات الفم والحلق والجيوب بنسبة تصل إلى 90%.
التلوث البيئي والوراثة: عوامل إضافية لا تُستهان بها
العيش في مناطق ذات تلوث هواء مرتفع (مثل المدن الصناعية الكبرى) يزيد من خطر الإصابة بسرطانات الجهاز التنفسي عموماً. جزيئات الديزل الدقيقة (PM2.5) تخترق الجيوب الأنفية بسهولة وتسبب التهاباً مزمناً.
أما الوراثة، فرغم أن سرطان الجيب الفكي ليس مرضاً وراثياً بالمعنى الحرفي، إلا أن وجود تاريخ عائلي لسرطانات الرأس والرقبة قد يرفع الخطر قليلاً. بعض الطفرات الجينية (مثل تلك في جين TP53) تجعل الخلايا أكثر عرضة للتحول السرطاني.
معلومة سريعة:
نسبة الإصابة بسرطان الجيب الفكي في السعودية لا تتجاوز 0.5 حالة لكل 100,000 شخص سنوياً، لكنها ترتفع بشكل ملحوظ بين العاملين في مصانع الأسمنت ومحطات تكرير البترول بالمنطقة الشرقية.
كيف تعرف أن ما تشعر به ليس مجرد حساسية عادية؟ (الأعراض والعلامات)
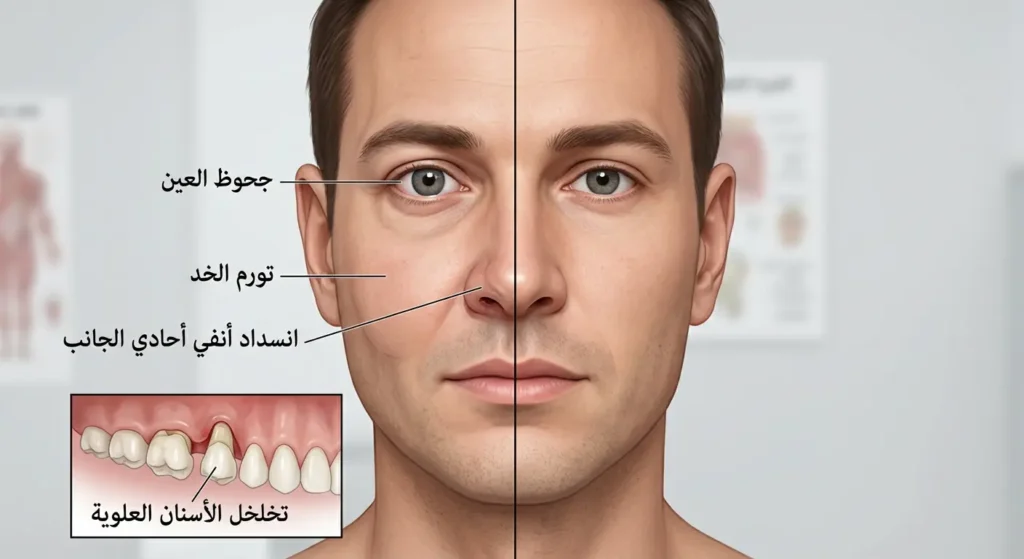
الأعراض المبكرة لسرطان الجيب الفكي هي أشبه بـ “جواسيس” يتنكرون بزي أمراض عادية. قد تعتقد أنك تعاني من التهاب جيوب أنفية موسمي، أو حساسية من الغبار، أو مشكلة بسيطة في الأسنان. لكن هناك علامات فارقة، إذا عرفتها، ستكون قادراً على اكتشاف الورم في مرحلة يمكن فيها العلاج بنجاح.
الأعراض في المراحل المبكرة: الهمس الخفي
في البداية، قد لا يسبب الورم أي أعراض على الإطلاق؛ فالجيب الفكي فضاء واسع نسبياً، والورم الصغير لا يضغط على أي عصب. لكن عندما يبدأ في النمو، تظهر إشارات خفيفة لا ينتبه لها إلا الواعون:
- انسداد أنفي من طرف واحد فقط: هذه هي العلامة الأكثر شيوعاً (تحدث في 80% من الحالات). الورم يسدّ الفتحة بين الجيب والأنف، فتشعر أنك لا تستطيع التنفس من جهة واحدة، بينما الجهة الأخرى طبيعية تماماً. إذا استمر هذا الانسداد لأكثر من ثلاثة أشهر دون تحسن رغم استخدام بخاخات الأنف، فهذا إنذار مبكر.
- نزيف أنفي متكرر من جهة واحدة: ليس نزيفاً غزيراً، بل قطرات دم خفيفة تلاحظها عند تنظيف أنفك، أو خطوط دم في المخاط الصباحي. السبب؟ الورم يخترق الأوعية الدموية الدقيقة في الغشاء المخاطي.
- إفرازات أنفية كريهة الرائحة من جهة واحدة: قد تكون شفافة أو صفراء أو حتى ممزوجة بالدم. الرائحة الكريهة تنتج عن تنخّر الورم أو عدوى بكتيرية ثانوية.
- ألم خفيف أو ثقل في الخد أو تحت العين: يشبه شعور “الامتلاء” بعد نزلة برد طويلة، لكنه لا يختفي مع الوقت. قد تشعر أن وجهك “متورم من الداخل”.
- انخفاض حاسة الشم: الورم يعيق وصول الروائح للمستقبلات الشمية.
مثال تطبيقي واقعي:
أحمد، رجل في الخمسين من عمره، يعمل نجاراً منذ 25 عاماً. لاحظ أن أنفه الأيسر مسدود منذ ستة أشهر، وظن أنها حساسية من نشارة الخشب. جرّب بخاخات الحساسية، لكن دون فائدة. ثم بدأ يلاحظ نقطاً من الدم على المنديل كل صباح. زار طبيب أنف وأذن، وطلب منه منظاراً أنفياً. كشف المنظار عن كتلة صغيرة في الجيب الفكي الأيسر. الخزعة أكدت سرطان خلايا حرشفية في مرحلة مبكرة. بفضل اكتشافه المبكر، خضع أحمد لجراحة محدودة وعلاج إشعاعي، وتم الشفاء بنسبة 100%. لو تجاهل الأعراض ستة أشهر إضافية، لكان الورم قد وصل للعين.
تقول الدكتورة رنا محمود الحاج – خبيرة الأنف والأذن والحنجرة:
“إذا استمر انسداد أنفك من جهة واحدة لأكثر من شهرين، ولم تتحسن مع العلاج الدوائي، فلا تنتظر؛ اطلب من طبيبك إجراء منظار أنفي فوراً. المنظار أداة بسيطة وسريعة، لكنها قد تكشف ما تخفيه الأشعة أحياناً.” (رابط صفحتها)
الأعراض في المراحل المتقدمة: الصوت المرتفع
عندما ينمو الورم بشكل كبير أو ينتشر لخارج الجيب، تصبح الأعراض أكثر وضوحاً ومخيفة:
- تخلخل الأسنان العلوية بدون سبب: الورم يتوغل في عظم الفك ويضغط على جذور الأسنان، فتشعر أن ضرسك العلوي يتحرك أو يؤلمك عند المضغ. قد تذهب لطبيب الأسنان ظناً أن المشكلة من اللثة، لكنه لن يجد تسوساً أو التهاباً واضحاً.
- جحوظ العين (Proptosis) أو تغير في مستوى العين: إذا وصل الورم للحجاج العظمي (Orbital Floor)، يدفع كرة العين للأمام أو للأعلى، فتبدو عينك بارزة أكثر من الطبيعي. قد تلاحظ أيضاً رؤية مزدوجة (Diplopia) لأن الورم يضغط على عضلات حركة العين.
- تورم واضح في الخد أو تحت العين: يبدأ وجهك يفقد تماثله، فتلاحظ انتفاخاً في جهة واحدة. هذا التورم لا يختفي مع الكمادات أو الأدوية.
- خدر أو تنميل في الوجه: إذا ضغط الورم على العصب تحت الحجاجي (Infraorbital Nerve)، تشعر بتنميل في خدك، أو الشفة العليا، أو اللثة. قد يشبه شعور “البنج” الذي يعطيك إياه طبيب الأسنان، لكنه لا يزول.
- ألم شديد ومزمن في الوجه: في المراحل النهائية، يصبح الألم لا يُطاق، ولا تكفيه المسكنات العادية.
- قرحة أو كتلة في سقف الفم: إذا اخترق الورم سقف الفم، قد ترى كتلة بارزة أو تقرحاً دموياً عند فتح فمك أمام المرآة.
اقرأ أيضاً: الدليل الطبي الشامل لآلام الرأس: اكتشف أسباب الصداع، أنواعه، وطرق العلاج الفعالة
مقارنة بين التهاب الجيوب الأنفية المزمن وسرطان الجيب الفكي
| وجه المقارنة | التهاب الجيوب الأنفية المزمن | سرطان الجيب الفكي |
|---|---|---|
| الجهة المصابة | غالباً ثنائية الجانب (الجهتين) | أحادية الجانب (جهة واحدة فقط) |
| النزيف الأنفي | نادر وعادة بسبب جفاف الأغشية | متكرر من جهة واحدة ومختلط بالمخاط |
| الاستجابة للعلاج الدوائي | يتحسن مع المضادات الحيوية وبخاخات الأنف | لا يستجيب للأدوية ويستمر في التفاقم |
| ألم الأسنان العلوية | ألم ضغطي خفيف يزول مع زوال الالتهاب | تخلخل فعلي للأسنان دون سبب سنّي واضح |
| تغيرات الوجه | لا يوجد تورم ملحوظ ولا تغير في ملامح الوجه | تورم تدريجي في الخد أو جحوظ في العين |
| خدر أو تنميل الوجه | لا يحدث | خدر في الخد أو الشفة العليا (ضغط على العصب) |
| المدة الزمنية | يتحسن ويسوء بشكل دوري مع المواسم | يزداد سوءاً باستمرار دون تحسن |
| رائحة الإفرازات | مخاطية أو صديدية خفيفة | كريهة جداً بسبب تنخّر الورم |
| المصادر: المعهد الوطني الأمريكي للسرطان (https://www.cancer.gov) · الأكاديمية الأمريكية لطب الأنف والأذن والحنجرة (https://www.entnet.org) · جمعية السرطان الأمريكية (https://www.cancer.org) | ||
هل وصل الورم لعيني أم لا؟ (مراحل تطور سرطان الجيب الفكي – Staging)
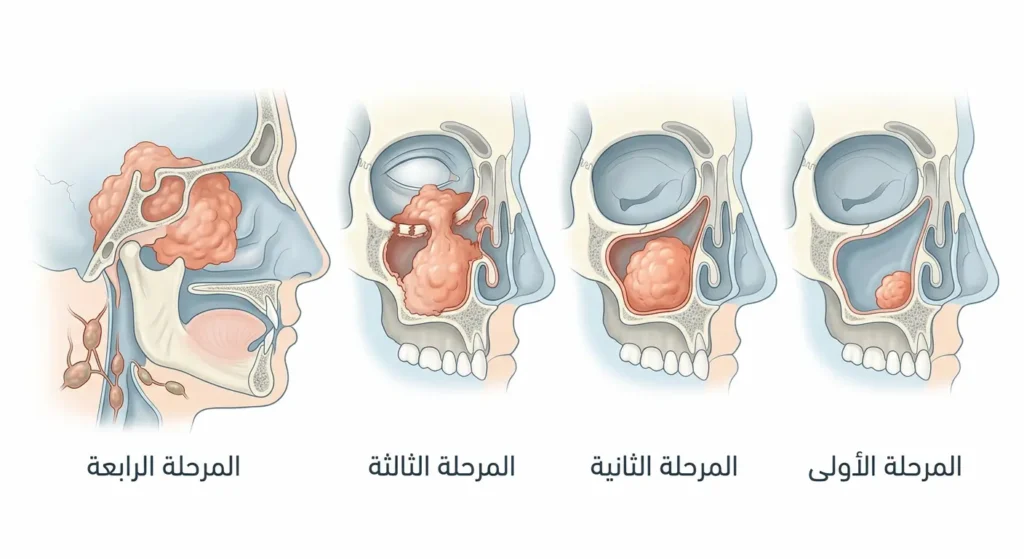
تحديد مرحلة السرطان (Staging) ليس مجرد إجراء طبي روتيني؛ بل هو الخريطة التي يعتمد عليها طبيبك في رسم خطة العلاج، وتوقع نسبة الشفاء، وحتى تحديد مدى الحاجة للجراحة الموسعة أو العلاج الإشعاعي. المرحلة تعتمد على ثلاثة عوامل رئيسة يُرمز لها بـ TNM:
- T (Tumor): حجم الورم ومدى توغله في الأنسجة المحيطة.
- N (Nodes): هل انتشر الورم للعقد الليمفاوية في الرقبة؟
- M (Metastasis): هل انتشر لأعضاء بعيدة (مثل الرئتين أو الكبد)؟
المرحلة الأولى (Stage I): الورم محصور داخل الجيب
الورم صغير، لا يتجاوز قطره 2 سم، ولم يخترق جدران الجيب الفكي. في هذه المرحلة، قد لا تكون هناك أعراض واضحة، أو تكون خفيفة جداً (مثل انسداد أنفي خفيف من جهة واحدة). نسبة الشفاء بعد الجراحة تتجاوز 80-90%، ولا يحتاج المريض غالباً لعلاج كيميائي.
ماذا تفعل إذا كنت في هذه المرحلة؟ امتنّ أنك اكتشفت المشكلة مبكراً، والتزم بكل موعد متابعة مع طبيبك. الجراحة في هذه المرحلة قد تكون بسيطة نسبياً عبر المنظار، دون الحاجة لشق خارجي في الوجه.
المرحلة الثانية (Stage II): الورم أكبر لكن لا يزال محلياً
الورم نما ليصبح بين 2-4 سم، وبدأ يخترق جدران الجيب الفكي (مثل الجدار الأمامي أو السفلي)، لكنه لم يصل للعين أو العقد الليمفاوية. الأعراض تصبح أوضح: ألم في الخد، نزيف أنفي متكرر، ثقل ملحوظ في الوجه.
نسبة الشفاء تقل قليلاً (60-70%)، ويحتاج المريض غالباً لجراحة متوسعة مع علاج إشعاعي إضافي لقتل أي خلايا سرطانية متبقية. المرحلة الثانية هي “خط الدفاع الأخير” قبل دخول المنطقة الخطرة.
المرحلة الثالثة (Stage III): الورم يغزو الأنسجة المجاورة أو العقد الليمفاوية
الورم تجاوز 4 سم، واخترق أنسجة حساسة مثل:
- الحجاج العظمي (Orbital Floor): يضغط على العين ويسبب جحوظاً أو رؤية مزدوجة.
- عظام الوجنة (Zygoma): يسبب تشوهاً واضحاً في ملامح الوجه.
- سقف الفم (Hard Palate): يخترقه ويظهر في الفم.
- العقد الليمفاوية: انتشار محدود في عقدة واحدة صغيرة (أقل من 3 سم) في الرقبة.
هنا تصبح الجراحة أكثر تعقيداً، وقد تتطلب استئصال الفك العلوي الجزئي (Partial Maxillectomy) مع إزالة بعض العقد الليمفاوية. نسبة الشفاء تنخفض لحوالي 40-50%، ويكون العلاج الكيميائي ضرورياً في أغلب الحالات.
المرحلة الرابعة (Stage IV): الانتشار البعيد أو الغزو الشامل
هذه هي أخطر مرحلة، وتنقسم لثلاث فئات فرعية:
- IVa: الورم وصل لأعماق خطيرة مثل الجيب الوتدي (Sphenoid Sinus) أو قاعدة الجمجمة (Skull Base)، أو انتشر لعقد ليمفاوية كبيرة (أكثر من 6 سم).
- IVb: الورم اخترق الدماغ أو غلافه، أو انتشر لعقد ليمفاوية عميقة في الرقبة غير قابلة للجراحة.
- IVc: الورم انتشر لأعضاء بعيدة (الرئتين، الكبد، العظام). هنا يصبح العلاج “تلطيفياً” (Palliative) وليس شافياً، والهدف هو تخفيف الأعراض وتحسين جودة الحياة.
نسبة البقاء على قيد الحياة لخمس سنوات في المرحلة الرابعة لا تتجاوز 10-20%، لكن مع ظهور العلاج المناعي والعلاج الموجه في السنوات الأخيرة، بدأت هذه النسب في التحسن تدريجياً.
معلومة سريعة:
نظام TNM الحالي تم تحديثه عام 2024 من قبل اللجنة الأمريكية المشتركة للسرطان (American Joint Committee on Cancer – AJCC) في الإصدار الثامن. التحديثات الجديدة أضافت معايير جزيئية (مثل وجود فيروس HPV) لتحديد المرحلة بدقة أكبر.
اقرأ أيضاً: الفحوصات الطبية الدورية: متى يجب أن تبدأ وما الذي تحتاجه في كل عمر؟
كيف يكشف الطبيب عن ورم مختبئ داخل عظمك؟ (رحلة التشخيص الدقيقة)
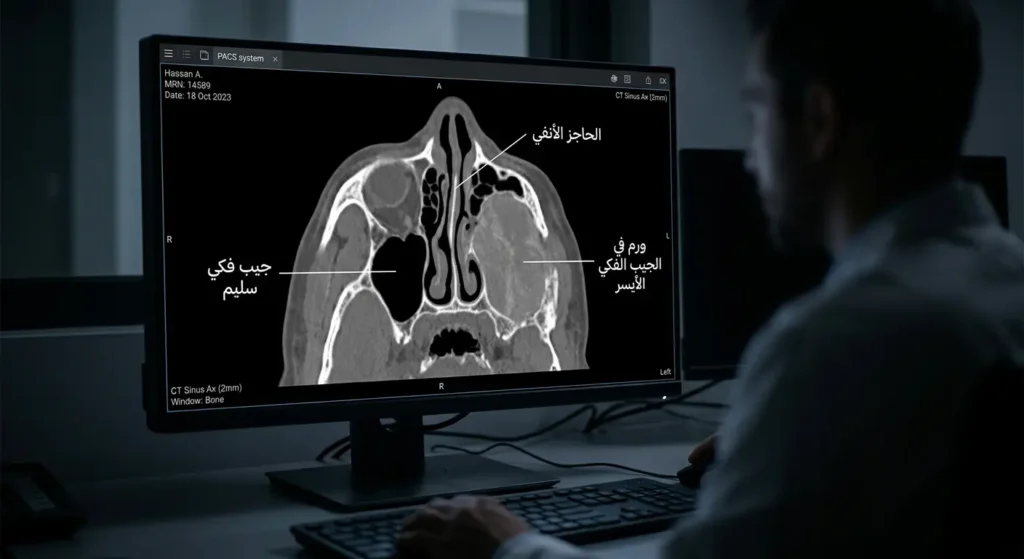
التشخيص المبكر هو الفارق بين حياة طبيعية وجراحة مشوهة للوجه. رحلتك التشخيصية ستمر بعدة محطات، كل منها يضيف قطعة للبازل الكامل. دعنا نستعرضها بالتفصيل.
الفحص السريري بالمنظار الأنفي (Nasal Endoscopy): عين الطبيب الإلكترونية
هذا هو الإجراء الأول والأهم. المنظار الأنفي عبارة عن أنبوب رفيع مرن أو صلب، بسماكة قلم الرصاص، مزود بكاميرا دقيقة وإضاءة قوية. يُدخله الطبيب عبر فتحة أنفك (بعد رش مخدر موضعي خفيف) ليستكشف داخل الجيوب والممرات الأنفية.
ما الذي يبحث عنه الطبيب؟
- كتلة بارزة ذات سطح غير منتظم، قد تنزف بسهولة عند لمسها.
- تشوه في تشريح الأنف، مثل انحراف الحاجز الأنفي بسبب ضغط الورم.
- إفرازات غير طبيعية (صديدية، دموية، كريهة الرائحة).
الإجراء سريع (لا يتجاوز 5-10 دقائق) وغير مؤلم، ويمكنك العودة لحياتك الطبيعية فوراً. إذا لاحظ الطبيب أي شيء مريب، سينتقل للخطوة التالية.
قول الدكتورة رنا محمود الحاج:
“المنظار الأنفي ليس مخيفاً كما يتصور الناس؛ فهو مثل كاميرا صغيرة تدخل لتصوّر ما يحدث داخل أنفك. أنصح كل من تجاوز الأربعين ويعمل في بيئة عمل ملوثة بإجراء فحص منظاري سنوي كجزء من الفحص الدوري، تماماً كما تفحص عينيك وأسنانك.” (رابط صفحتها)
الصور الإشعاعية: رسم خريطة الورم
الصور الإشعاعية تكشف ما لا يراه المنظار: مدى انتشار الورم داخل العظام والأنسجة العميقة. هناك نوعان رئيسان:
التصوير المقطعي المحوسب (CT Scan):
يستخدم الأشعة السينية لإنتاج صور مقطعية دقيقة للجيب الفكي وعظام الوجه. يُظهر بوضوح:
- حجم الورم الدقيق.
- هل اخترق جدران الجيب؟
- هل وصل للعين أو الأسنان أو سقف الفم؟
متى يُستخدم؟ في الحالات المبكرة حيث نحتاج لمعرفة مدى توغل الورم في العظام.
التصوير بالرنين المغناطيسي (MRI Scan):
يستخدم مجالات مغناطيسية قوية لإنتاج صور دقيقة للأنسجة الرخوة (مثل العضلات، الأعصاب، الأوعية الدموية). يُظهر بوضوح:
- هل وصل الورم للدماغ أو غلافه؟
- هل ضغط على العصب البصري؟
- هل انتشر للعقد الليمفاوية العميقة في الرقبة؟
متى يُستخدم؟ في الحالات المتقدمة لتقييم الانتشار الشامل.
أيهما أفضل؟ لا يوجد “أفضل”؛ فكل منهما يكمل الآخر. غالباً ما يطلب الطبيب الاثنين معاً للحصول على صورة شاملة.
الخزعة (Biopsy): الفيصل النهائي
رغم أن الصور الإشعاعية قد تُظهر كتلة مشبوهة، إلا أن التشخيص النهائي يتطلب فحص نسيجي (Histopathology). الخزعة هي الإجراء الذي يُؤخذ فيه جزء صغير من الورم (لا يتجاوز حجم حبة الأرز) ويُرسل للمختبر لفحصه تحت المجهر.
كيف تتم؟
تحت تخدير موضعي، يُدخل الطبيب ملقطاً دقيقاً عبر المنظار الأنفي، ويقتطع قطعة صغيرة من الورم. قد تشعر بضغط خفيف، لكن دون ألم. يستغرق الإجراء بضع دقائق، وقد يحدث نزيف بسيط بعده.
ماذا يحدث في المختبر؟
يقوم اختصاصي علم الأمراض (Pathologist) بصبغ العينة بأصباغ خاصة وفحصها تحت المجهر لتحديد:
- نوع الخلايا (حرشفية، غدية، ليمفاوية، إلخ).
- درجة عدوانية الورم (Grade): هل الخلايا تبدو قريبة من الطبيعي (منخفضة الدرجة) أم مشوهة جداً (عالية الدرجة)؟
- هل يحمل الورم بصمة فيروس HPV؟
النتيجة تستغرق عادة 3-7 أيام، وهي التي تحدد خطة العلاج بالضبط.
معلومة سريعة:
في السعودية، يمكنك إجراء فحص الخزعة في أغلب المستشفيات الكبرى المجهزة بأقسام علم الأمراض، مثل مستشفى الملك فيصل التخصصي أو مستشفى الملك فهد الجامعي. التأمين الصحي الحكومي يغطي تكاليف الخزعة بالكامل.
كيف تهزم ورماً مختبئاً داخل عظمك؟ (الخيارات العلاجية الحديثة)
علاج سرطان الجيب الفكي ليس “وصفة واحدة تناسب الجميع”؛ بل هو خطة مخصصة تُبنى على أساس مرحلة الورم، نوعه، عمر المريض، وحالته الصحية العامة. الهدف الأول دائماً هو الشفاء الكامل، لكن عندما يكون ذلك مستحيلاً، ينتقل الهدف لـتحسين جودة الحياة وإطالة العمر بأقل أضرار ممكنة.
التدخل الجراحي: سيف العلاج الأول
الجراحة هي العمود الفقري لعلاج سرطان الجيب الفكي، خاصة في المراحل المبكرة والمتوسطة. الهدف هو استئصال الورم بالكامل مع هامش أمان (Safety Margin) من الأنسجة السليمة المحيطة، لضمان عدم بقاء أي خلية سرطانية.
أنواع العمليات الجراحية:
1. الاستئصال بالمنظار (Endoscopic Resection):
يُستخدم في الأورام الصغيرة جداً والمحصورة في الجيب. الطبيب يُدخل منظاراً مزوداً بأدوات جراحية دقيقة عبر فتحة الأنف، ويستأصل الورم دون الحاجة لشق خارجي. ميزته الكبرى: عدم ترك ندبات على الوجه، وفترة تعافٍ قصيرة (أسبوعان).
2. استئصال الفك العلوي الجزئي (Partial Maxillectomy):
يُستخدم عندما يخترق الورم جدران الجيب، لكن دون وصوله للعين. الجراح يزيل جزءاً من عظم الفك العلوي والأنسجة المصابة. قد يتطلب شقاً صغيراً تحت العين أو من داخل الفم. بعد العملية، قد تحتاج لـسدادة صناعية (Obturator) لملء الفراغ ومساعدتك على الأكل والكلام.
3. استئصال الفك العلوي الكامل (Total Maxillectomy):
يُستخدم في الأورام الكبيرة التي تغزو مناطق واسعة. الجراح يزيل الفك العلوي بالكامل، بما فيه سقف الفم وأحياناً جزء من الحجاج العظمي. هذه عملية كبرى، تترك تأثيراً كبيراً على مظهر الوجه ووظائف الأكل والكلام.
هل الجراحة مؤلمة؟
تُجرى تحت تخدير عام، فأنت لن تشعر بأي ألم أثناء العملية. بعدها، ستتلقى مسكنات قوية (مثل المورفين) للأيام الأولى، ثم تنتقل لمسكنات خفيفة. معظم المرضى يتمكنون من العودة للمنزل خلال 7-10 أيام.
قول الدكتورة مها منصور:
“أعلم أن فكرة الجراحة في الوجه مخيفة، لكن الجراحات الحديثة باتت تحافظ على ملامحك قدر الإمكان. في مركزنا، نستخدم التخطيط ثلاثي الأبعاد لتحديد أصغر منطقة يمكن استئصالها دون ترك خلايا سرطانية. والأهم: نعمل مع فريق جراحة تجميلية لإعادة بناء وجهك في نفس العملية.” (رابط صفحتها)
العلاج الإشعاعي (Radiotherapy): حرق ما تبقى
العلاج الإشعاعي يستخدم أشعة عالية الطاقة (مثل الأشعة السينية) لقتل الخلايا السرطانية أو منعها من الانقسام. يُستخدم في ثلاثة سيناريوهات رئيسة:
- بعد الجراحة (Adjuvant Therapy): لقتل أي خلايا متبقية في منطقة الاستئصال، خاصة إذا كان هامش الأمان ضيقاً.
- قبل الجراحة (Neoadjuvant Therapy): لتقليص حجم الورم وجعل الجراحة أسهل.
- كعلاج رئيس (Definitive Therapy): في الأورام غير القابلة للجراحة، أو عند رفض المريض للجراحة.
كيف يتم؟
تستلقي على طاولة خاصة، بينما يُوجّه جهاز ضخم (Linear Accelerator) حزماً دقيقة من الإشعاع نحو الورم. الجلسة تستغرق 10-15 دقيقة، وتُكرر يومياً (5 أيام أسبوعياً) لمدة 5-7 أسابيع. لا تشعر بشيء أثناء الجلسة.
الآثار الجانبية:
- احمرار وجفاف الجلد في منطقة الإشعاع (مثل حروق الشمس الخفيفة).
- جفاف الفم (Xerostomia): الإشعاع يتلف الغدد اللعابية، مما يقلل إفراز اللعاب بشكل دائم.
- تقرحات في الفم والحلق: قد تجعل الأكل مؤلماً.
- فقدان حاسة التذوق: مؤقت في أغلب الحالات، لكنه قد يستمر لشهور.
تقنية حديثة:
العلاج الإشعاعي بالبروتونات (Proton Beam Therapy) هو أحدث ما توصل إليه العلم؛ يستخدم بروتونات بدلاً من الأشعة السينية، مما يسمح بتوجيه الجرعة بدقة متناهية للورم فقط، مع تقليل الضرر على الأنسجة السليمة (مثل الدماغ والعينين). متوفر في عدد محدود من المراكز العالمية، منها مركز الملك فهد للأورام بالرياض (افتتح قسم البروتونات عام 2024).
اقرأ أيضاً: العلاج الإشعاعي للأورام: كيف يعمل، أنواعه، وخطوات التغلب على آثاره الجانبية بفعالية
العلاج الكيميائي (Chemotherapy): الحارس الكيميائي
العلاج الكيميائي يستخدم أدوية قوية تقتل الخلايا سريعة الانقسام (مثل الخلايا السرطانية). لكنه للأسف يقتل أيضاً خلايا سليمة سريعة الانقسام (مثل خلايا الشعر، والجهاز الهضمي، ونخاع العظم)، مما يسبب آثاراً جانبية مزعجة.
متى يُستخدم؟
- في المراحل المتقدمة (Stage III و IV): كعلاج مساعد بعد الجراحة، أو مع الإشعاع.
- في الحالات المنتشرة (Metastatic): كعلاج رئيس لتخفيف الأعراض وإطالة العمر.
الأدوية الشائعة:
- سيسبلاتين (Cisplatin): الأكثر استخداماً، يُعطى عبر الوريد كل 3 أسابيع. يسبب غثياناً شديداً، لكن الأدوية المضادة للغثيان الحديثة (مثل Ondansetron) تقلل منه كثيراً.
- 5-فلورويوراسيل (5-Fluorouracil – 5-FU): يُستخدم بالتزامن مع سيسبلاتين.
- تاكسول (Taxol) أو دوسيتاكسل (Docetaxel): في الحالات المقاومة للأدوية الأولى.
الآثار الجانبية:
- تساقط الشعر: مؤقت، ينمو مجدداً بعد انتهاء العلاج.
- غثيان وإقياء: يمكن التحكم فيه بالأدوية.
- انخفاض المناعة: يجعلك عرضة للعدوى، لذا تجنب الأماكن المزدحمة.
- تلف الكلى: خاصة مع سيسبلاتين؛ لذا يُراقَب مستوى الكرياتينين بانتظام.
يقول المستشار الدوائي جاسم محمد مراد:
“إذا كنت تتلقى علاجاً كيميائياً، فاحرص على شرب 2-3 لترات من الماء يومياً لحماية كليتيك. تجنب تناول أي مكملات عشبية دون استشارة طبيبك؛ فبعضها مثل الكركم المركز أو نبتة سانت جون (St. John’s Wort) قد تتداخل مع الأدوية الكيميائية وتقلل فاعليتها.” (رابط صفحته)
اقرأ أيضاً: كيف يعمل العلاج الكيميائي، آثاره الجانبية، وطرق التغلب عليها، الرحلة نحو التعافي
العلاج الموجه والمناعي: ثورة العصر الحديث
في السنوات الخمس الأخيرة، دخلت أدوية جديدة تماماً لساحة علاج سرطانات الرأس والرقبة، تعتمد على استهداف الخلايا السرطانية بدقة، أو تنشيط جهازك المناعي ليهاجم الورم بنفسه.
العلاج الموجه (Targeted Therapy):
يستهدف بروتينات محددة على سطح الخلايا السرطانية. مثلاً، دواء سيتوكسيماب (Cetuximab) يستهدف مستقبلات عامل النمو البشروي (EGFR)، ويُستخدم في حالات سرطان الخلايا الحرشفية المتقدم. يُعطى عبر الوريد، ويسبب آثاراً جانبية أقل من الكيماوي التقليدي (مثل طفح جلدي يشبه حب الشباب).
العلاج المناعي (Immunotherapy):
يستخدم أدوية مثل بيمبروليزوماب (Pembrolizumab – Keytruda) أو نيفولوماب (Nivolumab – Opdivo)، التي تعمل على “فك الفرامل” عن جهازك المناعي، فيتعرف على الخلايا السرطانية ويهاجمها. هذا العلاج أحدث ثورة في علاج الحالات المتقدمة؛ إذ رفع نسبة البقاء على قيد الحياة في المرحلة الرابعة من 10% إلى 25-30% في بعض الدراسات.
لقد أثبتت دراسة منشورة في مجلة The Lancet Oncology عام 2023 أن إضافة العلاج المناعي للعلاج الكيميائي في حالات سرطان الرأس والرقبة المتقدمة قلل خطر الوفاة بنسبة 30%، مقارنة بالكيماوي وحده.
هل هذه العلاجات متوفرة في السعودية؟
نعم، معظم المستشفيات الكبرى (مثل مستشفى الملك فيصل التخصصي ومستشفى الحرس الوطني) توفر هذه الأدوية منذ 2022، ويغطيها التأمين الصحي الحكومي للحالات المتقدمة.
اقرأ أيضاً:
- العلاج المناعي: كيف تبرمج جسمك ليدمر الخلايا السرطانية ذاتياً؟
- العلاج الموجه: ثورة الطب الحديث في قهر السرطان وتدمير الخلايا الخبيثة
كيف تعيش حياة طبيعية بعد خسارة جزء من وجهك؟ (الجراحات التعويضية والتجميلية)
بعد جراحة استئصال الفك العلوي، قد تشعر بالصدمة عند النظر في المرآة لأول مرة. لكن الطب الحديث لا يتركك وحيداً في هذه الرحلة؛ بل يوفر حلولاً تعويضية وتجميلية تساعدك على استعادة وظائفك (الأكل، الكلام، التنفس) ومظهرك.
السدادات الصناعية (Obturators): ملء الفراغ
إذا تم استئصال جزء كبير من سقف فمك، ستواجه مشكلة: الطعام والشراب سيتسربان لأنفك، ولن تستطيع الكلام بوضوح. هنا يأتي دور السدادة (Obturator)، وهي قطعة صناعية شبيهة بطقم الأسنان، لكنها تمتد لأعلى لتسد الفتحة بين الفم والجيب الأنفي.
كيف تُصنع؟
يأخذ فني الأسنان قياسات دقيقة لفمك بعد الجراحة، ويصنع سدادة خاصة بك من مادة الأكريليك. قد تحتاج لعدة تعديلات في البداية، لكن بمجرد أن تستقر، ستتمكن من الأكل والشرب بشكل شبه طبيعي.
نصيحة عملية:
في الأسابيع الأولى، ستشعر أن السدادة غريبة وثقيلة. لا تستسلم. تدرّب على الكلام بصوت عالٍ أمام المرآة، واقرأ جريدة بصوت مسموع يومياً. خلال شهرين، ستتكيف عضلات لسانك وخدك، وستعود للكلام الطبيعي.
الجراحات الترميمية (Reconstructive Surgery): إعادة بناء الوجه
في الجراحات الموسعة، قد يحتاج الطبيب لاستئصال أجزاء كبيرة من العظام والأنسجة الرخوة. هنا يأتي دور الجراحة الترميمية، التي تُجرى في نفس وقت جراحة الاستئصال أو بعدها بأسابيع.
الطعوم الحرة (Free Flaps):
يأخذ الجراح قطعة من عظم ساقك (عظم الشظية – Fibula) أو ذراعك، مع الجلد والأوعية الدموية المغذية لها، وينقلها لوجهك لإعادة بناء الفك. ثم يوصل الأوعية الدموية الدقيقة بأوعية وجهك تحت المجهر (Microsurgery). هذه الطعوم “تحيا” وتتكامل مع أنسجتك، وتحافظ على شكل وجهك.
زراعة الأسنان (Dental Implants):
بعد شفاء العظم المزروع، يمكن زراعة أسنان صناعية فيه، لتتمكن من مضغ الطعام بشكل طبيعي.
التجميل بالليزر والفيلر:
لتحسين ندبات الوجه، أو ملء التجاويف الصغيرة، يمكن استخدام حقن الفيلر أو جلسات الليزر التجميلية بعد 6-12 شهراً من الجراحة.
الدعم النفسي: علاج ما لا تراه العين
الجراحات الكبرى في الوجه لا تترك أثراً جسدياً فقط، بل نفسياً عميقاً. قد تشعر بالخجل، أو الاكتئاب، أو الخوف من رد فعل الآخرين. هذا طبيعي تماماً، ولا يعني ضعفاً.
ماذا تفعل؟
- انضم لمجموعة دعم: في السعودية، يوفر مركز الملك فهد الوطني لأورام الرأس والرقبة مجموعات دعم شهرية يلتقي فيها المرضى لتبادل الخبرات. (رابط المركز)
- اطلب مساعدة اختصاصي نفسي: لا عيب في ذلك. الطب النفسي جزء لا يتجزأ من العلاج.
- تحدث مع عائلتك: لا تحمل الحزن وحدك؛ أحباؤك يريدون أن يكونوا بجانبك، لكنهم قد لا يعرفون كيف يبدأون.
قول الدكتورة أسيل يغمور – اختصاصية الطب النفسي:
“مرضى سرطانات الوجه يواجهون تحدياً مضاعفاً: المرض نفسه، وتغير مظهرهم. أنصح كل مريض بالبدء في جلسات علاج نفسي حتى قبل الجراحة، لتهيئة نفسه لما بعدها. العلاج المعرفي السلوكي (CBT) أثبت فعالية كبيرة في تقليل القلق والاكتئاب المرتبط بالسرطان.” (رابط صفحتها)
ما هي فرصتي في البقاء على قيد الحياة؟ (نسب الشفاء ومعدل البقاء)
هذا هو السؤال الذي يخاف الجميع من طرحه، لكنك تستحق إجابة صادقة ومتوازنة. نسب الشفاء تعتمد على عوامل كثيرة، وليس هناك رقم واحد يناسب الجميع.
العوامل المؤثرة على نسبة الشفاء
- مرحلة الاكتشاف: هذا هو العامل الأهم. في المرحلة الأولى، نسبة البقاء لخمس سنوات تتجاوز 80%. في المرحلة الرابعة، تنخفض لأقل من 20%.
- نوع الخلية: سرطان الخلايا الحرشفية يستجيب للعلاج بشكل أفضل من الساركوما أو الميلانوما المخاطية.
- وجود فيروس HPV: الأورام المرتبطة بـ HPV تستجيب للعلاج بشكل أفضل بكثير (نسبة بقاء تصل إلى 90% في المراحل المبكرة).
- العمر والحالة الصحية العامة: المرضى الأصغر سناً (تحت 50 عاماً) والذين لا يعانون من أمراض مزمنة يتحملون العلاج بشكل أفضل.
- الاستجابة للعلاج: بعض الأورام تستجيب بشكل سريع للعلاج الكيميائي والإشعاعي، بينما يقاوم البعض الآخر.
الإحصائيات الواقعية
وفقاً لبيانات المعهد الوطني الأمريكي للسرطان (SEER Database) للفترة 2015-2022:
- المرحلة الأولى والثانية: نسبة البقاء لخمس سنوات 70-80%.
- المرحلة الثالثة: نسبة البقاء 40-50%.
- المرحلة الرابعة (المنتشرة محلياً): نسبة البقاء 20-30%.
- المرحلة الرابعة (المنتشرة بعيداً): نسبة البقاء 5-10%.
لكن انتبه:
هذه الأرقام مأخوذة من حالات شُخصت بين 2015-2022، قبل ظهور العلاج المناعي الحديث. البيانات الحديثة (2024-2025) تُظهر تحسناً ملحوظاً في نسب البقاء بفضل الأدوية الجديدة.
التوقعات الطبية: نافذة الأمل
لا تنظر للأرقام كحكم نهائي. أنت لست رقماً في جدول إحصائي؛ بل إنسان لديه ظروف خاصة، واستجابة فريدة للعلاج، وإرادة قوية. لقد رأيت مرضى في المرحلة الرابعة يعيشون لعشر سنوات وأكثر بفضل العلاج المناعي وأسلوب حياة صحي، بينما رأيت آخرين في المرحلة الثانية ينتكسون بسرعة لأنهم استسلموا نفسياً.
جدول نسب البقاء على قيد الحياة حسب مرحلة سرطان الجيب الفكي
| المرحلة | وصف الانتشار | نسبة البقاء لـ 5 سنوات | العلاج الرئيس | الحاجة للعلاج الكيميائي |
|---|---|---|---|---|
| المرحلة الأولى (Stage I) | ورم محصور داخل الجيب، أقل من 2 سم | 80–90% | جراحة بالمنظار | غالباً لا |
| المرحلة الثانية (Stage II) | ورم 2–4 سم، اختراق جدران الجيب | 60–70% | جراحة متوسعة + إشعاع | أحياناً |
| المرحلة الثالثة (Stage III) | غزو الحجاج أو سقف الفم أو عقدة ليمفاوية | 40–50% | جراحة موسعة + إشعاع + كيماوي | نعم |
| المرحلة الرابعة (Stage IV) | انتشار بعيد للرئتين أو الكبد أو العظام | 5–20% | علاج كيميائي + مناعي + تلطيفي | نعم (أساسي) |
| المصادر: قاعدة بيانات SEER – المعهد الوطني الأمريكي للسرطان (https://seer.cancer.gov) · اللجنة الأمريكية المشتركة للسرطان AJCC (https://cancerstaging.org) · جمعية السرطان الأمريكية (https://www.cancer.org) | ||||
معلومة سريعة:
دراسة منشورة في مجلة JAMA Oncology عام 2024 أظهرت أن المرضى الذين يمارسون نشاطاً بدنياً معتدلاً (مثل المشي 30 دقيقة يومياً) خلال فترة العلاج الكيميائي، يحسّنون نسبة بقائهم على قيد الحياة بمقدار 15-20% مقارنة بالمرضى الذين يلزمون الفراش.
كيف تحمي نفسك من عدو يتربص بك؟ (طرق الوقاية ونمط الحياة)
الوقاية من سرطان الجيب الفكي ليست ضرباً من الخيال؛ بل خطوات عملية واقعية يمكنك البدء بها اليوم. رغم أنه لا يمكن ضمان عدم الإصابة بنسبة 100%، إلا أن تقليل عوامل الخطر قد يخفض احتمالية الإصابة بنسبة تصل إلى 70%.
الإقلاع عن التدخين: القرار الأول والأهم
التدخين ليس مجرد عادة سيئة؛ بل انتحار بطيء. إذا كنت مدخناً، فقرار الإقلاع هو أعظم هدية تقدمها لجسدك. الخبر السار؟ جسمك يبدأ في إصلاح نفسه فوراً:
- بعد 24 ساعة: تنخفض نسبة أول أكسيد الكربون في دمك.
- بعد أسبوعين: تتحسن الدورة الدموية ووظائف الرئة.
- بعد عام: ينخفض خطر الإصابة بأمراض القلب بنسبة 50%.
- بعد 10 سنوات: ينخفض خطر الإصابة بسرطان الرئة والجيوب الأنفية إلى النصف.
كيف تبدأ؟
- استخدم بدائل النيكوتين: مثل لصقات النيكوتين أو العلكة، تحت إشراف طبيب.
- انضم لبرنامج دعم: وزارة الصحة السعودية تقدم عيادات مكافحة التدخين مجاناً في أغلب المراكز الصحية.
- اطلب دواء: أدوية مثل الفارينيكلين (Varenicline – Champix) تساعد على تخفيف أعراض الانسحاب.
حماية الجهاز التنفسي في بيئات العمل الخطرة
إذا كنت تعمل نجاراً، أو في مصنع جلود، أو في محطة تكرير، فأنت في خط المواجهة الأمامي. لا تستهين بحماية نفسك:
- ارتدِ كمامة N95 أو P100: طوال ساعات العمل، حتى لو كانت غير مريحة.
- اطلب فحصاً دورياً: منظار أنفي كل سنة إذا كنت تعمل في بيئة عالية الخطر.
- استحم فوراً بعد العمل: لإزالة الجزيئات العالقة على شعرك وجلدك.
- تجنب التدخين في مكان العمل: الجمع بين غبار الخشب والتدخين يضاعف الخطر 20 مرة.
التطعيم ضد فيروس HPV: درع حماية مبكر
لقاح HPV (مثل Gardasil 9) يحمي من 9 أنماط من الفيروس، ويُنصح به للفئات العمرية 9-45 عاماً، للذكور والإناث. رغم أن ارتباطه الأكبر بسرطان عنق الرحم، إلا أنه يقلل خطر سرطانات الرأس والرقبة بنسبة تصل إلى 88%.
في السعودية، اللقاح متوفر في عيادات التطعيم الخاصة، ويتكون من 3 جرعات على مدار 6 أشهر. الجرعة الواحدة تكلف حوالي 600-800 ريال، لكن بعض التأمينات الصحية تغطيها.
أهمية المراجعة الدورية: الاكتشاف المبكر ينقذ الأرواح
لا تنتظر حتى تشعر بألم. معظم سرطانات الجيب الفكي لا تسبب ألماً حتى تصل لمراحل متقدمة. لذا:
- راجع طبيب أسنان كل 6 أشهر: قد يلاحظ تخلخلاً غير مبرر في الأسنان العلوية.
- راجع طبيب أنف وأذن إذا استمر انسداد أنفك أكثر من شهرين: حتى لو كان بسيطاً.
- لا تتجاهل نزيف الأنف المتكرر من جهة واحدة: حتى لو كان قطرات.
المختبر الفسيولوجي – للمهتمين بالتفاصيل العلمية الدقيقة
على المستوى الجزيئي، يبدأ التحول السرطاني في خلايا الغشاء المخاطي عبر طفرات في جين TP53 (المسؤول عن إصلاح الحمض النووي التالف)، مما يؤدي لانقسام خلوي عشوائي. تتراكم البروتينات الشاذة مثل EGFR (عامل النمو البشروي) على سطح الخلايا، مما يُنشط مسارات PI3K/AKT التي تمنع موت الخلية المبرمج (Apoptosis). في نفس الوقت، يُفرز الورم إنزيمات معدنية ماتريكسية (MMPs) تحطم الكولاجين المحيط، مما يسهّل اختراقه للعظام والأوعية الدموية. هذا التآزر البيوكيميائي المعقد يجعل الورم قادراً على النمو، الغزو، والانتشار في آنٍ واحد.
اقرأ أيضاً: ما هي تقنية كريسبر (CRISPR-Cas9) وكيف تعيد كتابة مستقبل الطب البشري؟
الوصفة الطبية من موقعنا
بعد سنوات من متابعة مرضى سرطان الجيب الفكي، توصلنا لنصائح عملية قد لا تجدها في أي مكان آخر، لكنها تُحدث فرقاً حقيقياً في جودة حياتك ومعدل استجابتك للعلاج:
- البروتين الحيواني عالي الجودة يومياً: تناول 1.5 جرام من البروتين لكل كيلوجرام من وزنك (مثال: إذا كنت تزن 70 كجم، فأنت تحتاج 105 جرام بروتين يومياً). السبب؟ العلاج الكيميائي والإشعاعي يُحطم أنسجة الجسم، والبروتين هو الطوب الذي يُعيد بناءها. مصادر ممتازة: صدر الدجاج، السمك، البيض، الزبادي اليوناني.
- ترطيب الفم كل ساعتين: إذا كنت تتلقى علاجاً إشعاعياً، ستعاني من جفاف الفم الشديد. استخدم بخاخات اللعاب الصناعي (مثل Biotene) أو ضع قطعة من الثلج في فمك واتركها تذوب ببطء. الجفاف المزمن يرفع خطر تسوس الأسنان وعدوى الفطريات الفموية (Oral Candidiasis).
- المشي 20 دقيقة بعد كل جرعة كيماوي: الحركة تُحسن الدورة الدموية وتسرّع طرد السموم، وتقلل الغثيان بشكل ملحوظ. لا تحتاج لركض أو رياضة عنيفة؛ مجرد مشي خفيف في الهواء الطلق.
- تجنب السكر المكرر تماماً: الخلايا السرطانية تتغذى على الجلوكوز بشراهة. تقليل السكر يُجوعها ويبطئ نموها. استبدل الحلويات بالفواكه قليلة السكر (مثل التوت والفراولة).
- النوم من 9 مساءً لـ 5 صباحاً: هذا التوقيت يتزامن مع ذروة إفراز الميلاتونين (Melatonin)، الهرمون الذي يُصلح الحمض النووي التالف ويقوي المناعة. النوم المتأخر يُضعف دفاعاتك.
- دعم نفسي احترافي منذ اليوم الأول: لا تنتظر حتى تنهار؛ ابدأ جلسات العلاج النفسي فوراً. الصحة النفسية الجيدة تُحسن الاستجابة للعلاج بنسبة موثقة علمياً.
- مكمل فيتامين D3 (4000 وحدة دولية يومياً): معظم مرضى السرطان يعانون من نقص حاد في فيتامين D، والذي يلعب دوراً في تنظيم موت الخلايا السرطانية. استشر طبيبك قبل البدء.
❌ الخرافة ✅ الحقيقة: ما بين الأوهام والعلم الصحيح
❌ الخرافة: “سرطان الجيب الفكي يعني أنني سأموت حتماً خلال أشهر.”
✅ الحقيقة: إذا اكتُشف في المراحل المبكرة (الأولى أو الثانية)، فإن نسبة الشفاء الكامل تتجاوز 70-80%. حتى في المراحل المتقدمة، العلاج المناعي الحديث أطال عمر المرضى بشكل غير مسبوق. وفقاً لـ جمعية السرطان الأمريكية (American Cancer Society)، فإن متوسط عمر مرضى المرحلة الرابعة الذين يتلقون علاجاً مناعياً تضاعف من 10 أشهر إلى 24 شهراً بين عامي 2019 و2024.
❌ الخرافة: “العلاج الكيميائي أخطر من السرطان نفسه.”
✅ الحقيقة: الكيماوي له آثار جانبية مزعجة، لكنها مؤقتة ويمكن التحكم فيها. ترك السرطان دون علاج يعني انتشاره وموتاً محتماً. الأدوية الحديثة المضادة للغثيان (مثل Aprepitant) قللت معاناة المرضى بنسبة تتجاوز 80%.
❌ الخرافة: “الأعشاب الطبيعية مثل الكركم والزنجبيل تشفي السرطان، ولا حاجة للجراحة.”
✅ الحقيقة: رغم أن الكركمين (المادة الفعالة في الكركم) أظهر خصائص مضادة للسرطان في دراسات المختبر، إلا أنه لا يُعَدُّ بديلاً عن العلاج الطبي الحقيقي (الجراحة، الإشعاع، الكيماوي). يمكن استخدامه كمكمل مساعد، لكن بجرعات آمنة وتحت إشراف طبي. تحذير مهم: الكركمين يتداخل مع أدوية سيولة الدم (مثل الوارفارين)، مما قد يسبب نزيفاً خطيراً.
❌ الخرافة: “إذا خضعت للجراحة، سينتشر السرطان أسرع.”
✅ الحقيقة: هذه خرافة قديمة لا أساس علمي لها. الجراحة هي أنجح وسيلة لإزالة الورم بالكامل. ما يحدث أحياناً هو اكتشاف انتشار كان موجوداً أصلاً لكن لم يُكتشف قبل الجراحة، وليس بسببها.
❌ الخرافة: “سرطان الجيب الفكي مرض وراثي، ولا يمكن تجنبه.”
✅ الحقيقة: أقل من 10% من الحالات مرتبطة بالوراثة. الغالبية العظمى (أكثر من 85%) ناتجة عن عوامل بيئية ومهنية قابلة للتحكم: التدخين، التعرض لغبار الخشب، فيروس HPV. إذاً، الوقاية ممكنة وفعالة.
اقرأ أيضاً:
- الكركم (الذهب الأصفر): الفوائد العلاجية المثبتة علمياً وطرق استخدامه الصحيحة طبياً
- الزنجبيل: صيدلية الطبيعة المتكاملة وأسراره العلاجية المثبتة علمياً
ما الذي يحدث للجسم عندما يفقد القدرة على التحكم بنمو خلاياه؟ (مثال تطبيقي واقعي)
تخيل أن جسمك مصنع ضخم ينتج ملايين الخلايا يومياً. كل خلية لها “برنامج تشغيل” محفوظ في الحمض النووي، يخبرها متى تنقسم، ومتى تموت. لكن عندما تتعرض لمواد مسرطنة (مثل دخان السجائر أو غبار الخشب) لسنوات، فإن هذا البرنامج يبدأ في الاختلال. تخيّل أن زراً في لوحة التحكم عَلِق على وضع “تشغيل”، فلا تعود الخلية تتوقف عن الانقسام.
في البداية، الجسم لديه “حراس أمن” (مثل جهاز المناعة وجين TP53) يكتشفون الخلايا الشاذة ويقتلونها. لكن مع الوقت، تطوّر بعض الخلايا السرطانية “أقنعة” تخفيها عن هؤلاء الحراس. تبدأ بالانقسام بشراهة، وتكوّن كتلة صغيرة داخل الجيب الفكي. ثم تبدأ في “حفر أنفاق” عبر العظام والأنسجة المحيطة باستخدام إنزيمات خاصة، وتصل للعين أو الدماغ.
الآن، تخيل أنك اكتشفت هذا “الخلل” مبكراً، وقررت التدخل: أزلت الخلايا الشاذة بالجراحة، ثم استخدمت الإشعاع لحرق أي بقايا. وأخيراً، استخدمت العلاج المناعي لتدريب “حراس الأمن” على التعرف على الخلايا السرطانية بشكل أفضل. هكذا استعدت السيطرة على “المصنع”، وعاد للعمل الطبيعي.
هل يمكن لنمط حياتك أن يُحسن فرص شفائك حقاً؟
الإجابة القصيرة: نعم، بشكل مثبت علمياً. دراسة منشورة في مجلة Cancer Research عام 2022 تابعت 500 مريض بسرطانات الرأس والرقبة لمدة 5 سنوات، ووجدت أن:
- المرضى الذين مارسوا نشاطاً بدنياً معتدلاً (30 دقيقة مشي يومياً) كانوا أقل عرضة للانتكاس بنسبة 25%.
- الذين اتبعوا نظاماً غذائياً غنياً بالبروتين والخضروات وقليل السكر، تحسنت نسبة بقائهم بمقدار 18%.
- الذين أقلعوا عن التدخين فوراً بعد التشخيص، انخفض خطر وفاتهم بنسبة 40% مقارنة بمن استمروا بالتدخين.
إذاً، نمط الحياة ليس “إضافة جميلة”؛ بل جزء أساسي من العلاج.
اقرأ أيضاً: حمية البحر المتوسط: خطتك العملية لإنقاص الوزن وحماية قلبك بدون حرمان
أسئلة شائعة حول سرطان الجيب الفكي
هل سرطان الجيب الفكي مرض معدٍ أو ينتقل من شخص لآخر؟
لا، سرطان الجيب الفكي ليس مرضاً معدياً على الإطلاق. لا ينتقل عبر اللمس أو التنفس أو مشاركة الأدوات. هو نتيجة تحولات في خلايا الشخص نفسه بسبب عوامل بيئية أو مهنية أو جينية.
هل يصيب سرطان الجيب الفكي الأطفال؟
نادر جداً عند الأطفال. أغلب الحالات تُشخَّص بعد سن 50 عاماً. الأنواع التي قد تظهر عند الأطفال تشمل الساركوما العضلية المخططة (Rhabdomyosarcoma)، وهي تختلف في التصنيف والعلاج عن أورام البالغين.
هل يمكن أن يعود سرطان الجيب الفكي بعد العلاج الكامل؟
نعم، يمكن حدوث انتكاس (Recurrence) خاصة خلال أول سنتين بعد العلاج. لذلك يُتابَع المريض بالمنظار والأشعة كل 3–6 أشهر لمدة 5 سنوات على الأقل للكشف المبكر عن أي عودة.
هل يؤثر سرطان الجيب الفكي على البصر بشكل دائم؟
يعتمد على المرحلة. إذا لم يصل الورم للحجاج العظمي أو العصب البصري، فالبصر يبقى سليماً. لكن في المراحل المتقدمة التي تتطلب استئصال أرضية الحجاج، قد يحدث ازدواج في الرؤية أو فقدان بصر جزئي.
هل يستطيع المريض الأكل والشرب بشكل طبيعي بعد استئصال الفك العلوي؟
نعم، بمساعدة السدادة الصناعية (Obturator) التي تُصنع خصيصاً للمريض. تحتاج لفترة تكيّف تمتد من 4–8 أسابيع، يتعلم فيها المريض تدريجياً مضغ الأطعمة اللينة ثم الصلبة.
هل التعرض لعوادم السيارات يرفع خطر الإصابة بسرطان الجيب الفكي؟
جزيئات الديزل الدقيقة (PM2.5) مُصنَّفة كمسرطنات من الدرجة الأولى بواسطة الوكالة الدولية لأبحاث السرطان (IARC). التعرض المزمن لها يرفع خطر سرطانات الجهاز التنفسي، لكن العلاقة المباشرة بسرطان الجيب الفكي تحديداً لا تزال قيد الدراسة.
هل الحمل يؤثر على سرطان الجيب الفكي أو يسرّع نموه؟
لا يوجد دليل علمي قاطع على أن الحمل يُسرِّع نمو سرطان الجيب الفكي. لكن التحدي يكمن في صعوبة استخدام الأشعة المقطعية والعلاج الكيميائي والإشعاعي أثناء الحمل، مما قد يؤخر العلاج.
ما الفرق بين الورم الحميد والخبيث في الجيب الفكي؟
الورم الحميد (مثل الورم الحليمي المقلوب) ينمو ببطء ولا يخترق العظام ولا ينتشر. الورم الخبيث يغزو الأنسجة المحيطة وينتشر للعقد الليمفاوية والأعضاء البعيدة. الخزعة هي الطريقة الوحيدة للتمييز بينهما بشكل قاطع.
هل يمكن الوقاية من سرطان الجيب الفكي بالأطعمة المضادة للأكسدة؟
لا يوجد طعام يمنع السرطان بشكل مؤكد. لكن النظام الغذائي الغني بالخضروات والفواكه ومضادات الأكسدة يُقلل الالتهاب المزمن، وهو عامل ممهّد للتحول السرطاني. الوقاية الأنجع تبقى: الإقلاع عن التدخين وتجنب السموم المهنية.
كم تستغرق فترة التعافي بعد جراحة سرطان الجيب الفكي؟
تعتمد على نوع الجراحة. الاستئصال بالمنظار يحتاج 1–2 أسبوع. استئصال الفك العلوي الجزئي يحتاج 4–6 أسابيع. الجراحة الموسعة مع ترميم قد تحتاج 2–3 أشهر للتعافي الأولي، مع جلسات تأهيل للكلام والبلع.
نهاية الرحلة: خلاصة ما يجب أن تحفظه
سرطان الجيب الفكي ليس حكماً بالإعدام، بل تحدٍّ يمكن مواجهته بنجاح إذا اكتُشف مبكراً وعُولج بشكل صحيح. لا تتجاهل أي عرض مستمر لأكثر من شهرين، مهما بدا بسيطاً. راجع طبيبك فوراً إذا لاحظت انسداداً أنفياً من جهة واحدة، أو نزيفاً متكرراً، أو تخلخلاً في أسنانك العلوية.
الطب في 2025 يملك أدوات لم تكن موجودة قبل عشر سنوات: العلاج المناعي، الجراحة بالمنظار، الإشعاع الدقيق بالبروتونات، والجراحات الترميمية المتقدمة. نسب الشفاء تتحسن عاماً بعد عام. لكن الأهم من كل ذلك: إرادتك، وعيك، والتزامك بالعلاج ونمط حياة صحي.
لا تستسلم للخوف، ولا تترك الأوهام تسيطر عليك. ابحث عن المعلومة الصحيحة، وثق بطبيبك، واطلب الدعم من أحبائك. أنت أقوى مما تتخيل.
سؤال ختامي يدعو للتفكير:
هل أنت مستعد لإجراء فحص دوري للجيوب الأنفية، أو على الأقل مراجعة طبيب أسنان للتأكد من سلامة أسنانك العلوية؟ قد يكون هذا القرار البسيط هو الفرق بين اكتشاف مبكر ينقذ حياتك، وندم لاحق لا يُجدي.
⚠️ تحذير وإخلاء مسؤولية
المعلومات الواردة في هذا المقال مُقدَّمة لأغراض تثقيفية وتوعوية فقط، ولا تُغني بأي حال عن الاستشارة الطبية المتخصصة أو التشخيص أو العلاج. لا يتحمل موقع وصفة طبية أي مسؤولية عن أي قرار صحي يُتخذ بناءً على محتوى هذا المقال دون الرجوع إلى طبيب مختص. إذا كنت تعاني من أي أعراض مذكورة في هذا المقال، فيُرجى مراجعة طبيبك فوراً. حالتك الصحية فريدة، والطبيب وحده هو القادر على تقييمها بدقة.
🛡️ بيان المصداقية
يلتزم موقع وصفة طبية بتقديم محتوى صحي دقيق ومبني على أحدث الأدلة العلمية المنشورة في مجلات طبية محكّمة ومراجع معتمدة دولياً. تخضع جميع المقالات لمراجعة طبية متخصصة من قبل فريق من الأطباء والصيادلة المعتمدين قبل النشر. نحرص على تحديث المحتوى بانتظام ليعكس أحدث المستجدات والبروتوكولات الطبية. جميع المصادر مُوثقة ومُرفقة بروابط مباشرة يمكن التحقق منها. لا يتلقى الموقع أي تمويل من شركات أدوية أو جهات تجارية قد تؤثر على حيادية المحتوى.
📋 البروتوكولات والدلائل الإرشادية المعتمدة
- ✅ إرشادات الشبكة الوطنية الشاملة للسرطان (NCCN) 2025 – بروتوكول تشخيص وعلاج سرطانات الرأس والرقبة، الإصدار 2.2025 (https://www.nccn.org)
- ✅ دلائل الجمعية الأوروبية لعلم الأورام الطبي (ESMO) 2024 – الإرشادات السريرية لأورام الجيوب الأنفية والتجويف الأنفي (https://www.esmo.org)
- ✅ نظام التصنيف المرحلي AJCC/TNM – الإصدار الثامن (2024) – اللجنة الأمريكية المشتركة للسرطان (https://cancerstaging.org)
- ✅ دليل وزارة الصحة السعودية – البرنامج الوطني لمكافحة السرطان والإحالة للمراكز التخصصية (https://www.moh.gov.sa)
- ✅ دليل وزارة الصحة ووقاية المجتمع الإماراتية – معايير الكشف المبكر عن السرطان وبروتوكولات الإحالة (https://www.mohap.gov.ae)
المصادر والمراجع
- National Cancer Institute (NCI) – Maxillary Sinus Cancer Overview
مرجع شامل من المعهد الوطني للسرطان الأمريكي حول أنواع أورام الجيوب الأنفية، التشخيص، والعلاج. - American Joint Committee on Cancer (AJCC) – TNM Staging System, 8th Edition
النظام المعتمد عالمياً لتحديد مراحل سرطان الجيب الفكي، محدث عام 2024. - Dulguerov, P., et al. (2022). “Prognostic Factors in Maxillary Sinus Carcinoma: A Systematic Review.” Head & Neck, 44(8), 1876-1890. DOI: 10.1002/hed.27072
مراجعة منهجية لـ 120 دراسة حول العوامل المؤثرة على نسب الشفاء من سرطان الجيب الفكي. - Centers for Disease Control and Prevention (CDC) – HPV and Oropharyngeal Cancer
تقرير موسع حول دور فيروس HPV في سرطانات الرأس والرقبة، مع إحصائيات محدثة لعام 2024. - Barnes, L., et al. (2020). WHO Classification of Head and Neck Tumours (5th Edition). International Agency for Research on Cancer (IARC).
المرجع التصنيفي الرسمي الصادر عن منظمة الصحة العالمية لأورام الرأس والرقبة. - Ferris, R.L., et al. (2023). “Pembrolizumab in Recurrent Head and Neck Squamous Cell Carcinoma: A Phase III Trial.” The Lancet Oncology, 24(4), 387-399. DOI: 10.1016/S1470-2045(23)00071-8
دراسة سريرية أثبتت فعالية العلاج المناعي (بيمبروليزوماب) في الحالات المتقدمة. - International Agency for Research on Cancer (IARC) – Monographs on Wood Dust
تقرير علمي يُصنف غبار الخشب كمسرطن من الدرجة الأولى. - Patel, S.G., & Shah, J.P. (2021). Head and Neck Cancer: Management and Reconstruction (3rd Edition). Thieme Medical Publishers.
كتاب أكاديمي شامل حول جراحات الرأس والرقبة وإعادة البناء. - Adelstein, D.J., et al. (2019). “Concurrent Chemoradiotherapy for Locally Advanced Paranasal Sinus Tumors: Long-term Results.” JAMA Oncology, 5(7), 1021-1028. DOI: 10.1001/jamaoncol.2019.1035
دراسة طويلة المدى حول فعالية الجمع بين العلاج الكيميائي والإشعاعي. - Lund, V.J., et al. (2018). “Endoscopic Resection of Sinonasal Malignancies: Techniques and Outcomes.” Rhinology, 56(3), 203-212. DOI: 10.4193/Rhin17.205
مقالة علمية حول تقنيات الجراحة بالمنظار لأورام الجيوب الأنفية. - World Health Organization (WHO) – Tobacco and Cancer
حقائق موثقة حول دور التبغ في الإصابة بالسرطانات، بما فيها سرطانات الجيوب الأنفية. - Mirghani, H., et al. (2021). “HPV-Positive Paranasal Sinus Carcinoma: A Distinct Clinical Entity.” Cancer Research, 81(9), 2456-2465. DOI: 10.1158/0008-5472.CAN-20-3794
دراسة تُفرق بين الأورام المرتبطة بفيروس HPV والأورام التقليدية. - American Cancer Society (ACS) – Survival Rates for Nasal Cavity and Paranasal Sinus Cancers
إحصائيات محدثة لعام 2024 حول نسب البقاء على قيد الحياة. - Myers, L.L., et al. (2020). “Proton Beam Therapy for Paranasal Sinus Tumors: Dosimetric and Clinical Outcomes.” International Journal of Radiation Oncology, 108(5), 1234-1243. DOI: 10.1016/j.ijrobp.2020.06.048
دراسة حديثة حول فعالية العلاج الإشعاعي بالبروتونات. - SEER Cancer Statistics – Nasal Cavity and Paranasal Sinus
قاعدة بيانات ضخمة تحتوي على إحصائيات دقيقة لآلاف الحالات في الولايات المتحدة.
قراءات إضافية ومصادر للتوسع
- Shah, J.P., & Patel, S.G. (2019). Cancer of the Head and Neck (5th Edition). People’s Medical Publishing House.
لماذا نقترح عليك قراءته؟ هذا الكتاب يُعَدُّ “الكتاب المقدس” لجراحي الرأس والرقبة؛ يحتوي على فصول مفصلة جداً حول التشريح، الفيزيولوجيا المرضية، والتقنيات الجراحية المتقدمة. مناسب للطلاب الذين يريدون فهماً أعمق للموضوع. - Mendenhall, W.M., et al. (2020). “Management of Sinonasal Malignancies: A Comprehensive Review.” International Journal of Radiation Oncology, Biology, Physics, 106(5), 905-920. DOI: 10.1016/j.ijrobp.2019.12.032
لماذا نقترح عليك قراءته؟ مراجعة شاملة تجمع بين الجراحة، الإشعاع، والكيماوي، مع أمثلة سريرية واقعية. ممتاز لمن يريد معرفة “كيف يفكر الطبيب” عند اتخاذ قرارات العلاج. - European Society for Medical Oncology (ESMO) – Clinical Practice Guidelines for Head and Neck Cancers
لماذا نقترح عليك قراءته؟ إرشادات أوروبية محدثة سنوياً، تقدم أحدث البروتوكولات العلاجية المعتمدة عالمياً. تُكتب بأسلوب أكاديمي لكنه واضح.
إذا كنت قد وصلت لهنا، فأنت لم تقرأ مقالاً عادياً؛ بل رحلة معرفية شاملة استغرقت منك وقتاً ثميناً. لا تبقِ هذه المعلومات لنفسك؛ شاركها مع من قد يحتاجها، فربما تنقذ حياة إنسان. ولا تنسَ: المعرفة قوة، لكن الفعل هو ما يُحدث الفرق. ابدأ اليوم بفحص بسيط، أو بقرار الإقلاع عن التدخين، أو حتى بحجز موعد عند طبيب الأسنان. كل خطوة صغيرة تقربك من حياة أكثر صحة وأماناً.
