السكري من النوع الثاني: الدليل الشامل لفهم المرض، السيطرة عليه، وتجنب مضاعفاته
هل يمكن عكس مسار المرض بتغييرات بسيطة في حياتك اليومية؟

السكري من النوع الثاني هو اضطراب أيضي مزمن ينشأ حين تقاوم خلايا الجسم تأثير هرمون الإنسولين (Insulin Resistance)، فيتراكم الجلوكوز في الدم بدلاً من دخوله إلى الخلايا لإنتاج الطاقة. يُصيب هذا النوع نحو 90% من إجمالي حالات داء السكري عالمياً، ويرتبط ارتباطاً وثيقاً بالسمنة والخمول البدني والاستعداد الوراثي. يمكن السيطرة عليه وأحياناً عكس مساره من خلال تعديل نمط الحياة والعلاج الدوائي.
هل لاحظت في الفترة الأخيرة أنك تستيقظ ليلاً للذهاب إلى الحمام أكثر من المعتاد؟ أو أنك تشعر بعطش لا ينتهي رغم شربك كميات كبيرة من الماء؟ ربما تجاهلت هذه العلامات واعتبرتها مجرد إرهاق موسمي. لكن ماذا لو كان جسمك يحاول أن يخبرك بشيء أعمق؟ ملايين الأشخاص حول العالم يعيشون مع مرض السكري من النوع الثاني دون أن يعرفوا ذلك، وكثير منهم اكتشف المرض بالصدفة أثناء فحص روتيني. الخبر المطمئن هو أنك إذا فهمت المرض جيداً وتحركت مبكراً، فإنك تملك القدرة على تغيير مساره بالكامل. هذا المقال من “وصفة طبية” سيأخذ بيدك خطوة بخطوة، من التعريف إلى التشخيص إلى العلاج والوقاية من المضاعفات، بمعلومات طبية موثقة راجعها أطباء متخصصون.
الخلاصة التنفيذية — أهم ما يجب أن تعرفه
قراءة في أقل من دقيقة- 🔬 السكري من النوع الثاني ينشأ من مقاومة الخلايا للإنسولين، لا من غيابه — وهو ما يجعله قابلاً للسيطرة.
- 📊 يمثّل 90% – 95% من جميع حالات السكري عالمياً — أكثر من 537 مليون شخص مصاب حالياً.
- 🕵️ يمكن أن يتطور بصمت لسنوات دون أعراض — الشواك الأسود في الرقبة والإبطين علامة تحذيرية مبكرة.
- 🩺 إذا كان عمرك فوق 35 عاماً أو لديك تاريخ عائلي — اطلب فحص HbA1c الآن.
- 🚶 المشي 30 دقيقة يومياً + تقليل الكربوهيدرات المكررة يُحدث فرقاً فسيولوجياً حقيقياً في أسابيع.
- ⚖️ خسارة 7% – 10% من وزنك فقط تُقلل خطر تطور المرض بنسبة 58% وفقاً لدراسة DPP.
- 💊 أدوية GLP-1 وأدوية SGLT2 تُعالج السكري وتحمي القلب والكلى في الوقت ذاته — ثورة علاجية حقيقية.
- 🔄 الهدوء السريري (Remission) ممكن: 46% من المرضى حققوه بعد عام من نظام غذائي منخفض السعرات (دراسة DiRECT).
ما هو السكري من النوع الثاني بالضبط؟
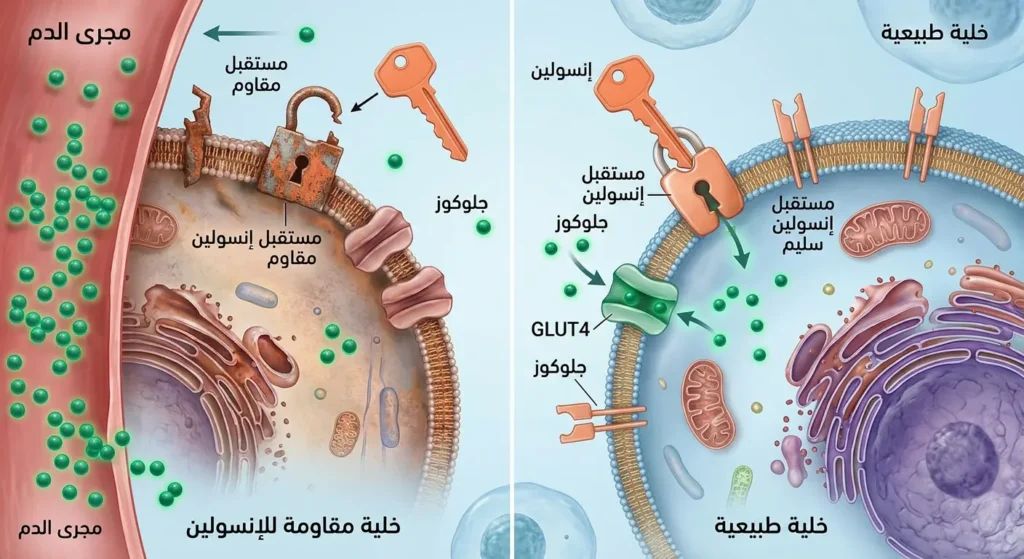
لفهم مرض السكري من النوع الثاني، تخيّل أن جسمك مدينة كبيرة، وأن الجلوكوز (السكر) هو الوقود الذي تحتاجه كل منازلها لتعمل. الإنسولين هو المفتاح الذي يفتح أبواب هذه المنازل ليدخل الوقود. في الحالة الطبيعية، يُفرز البنكرياس (Pancreas) هرمون الإنسولين بكميات مناسبة، فيتعرف على مستقبلات خاصة على سطح الخلايا ويفتح لها الباب لاستقبال الجلوكوز. لكن حين تصاب بهذا المرض، تصبح أقفال الأبواب صدئة؛ أي أن الخلايا تقاوم تأثير الإنسولين ولا تستجيب له كما ينبغي.
النتيجة؟ يبقى السكر عالقاً في مجرى الدم بينما تتضور الخلايا جوعاً. يحاول البنكرياس التعويض بإنتاج المزيد من الإنسولين، لكنه مع مرور السنوات يُنهك ويفقد قدرته على الإنتاج تدريجياً. هذا هو الفرق الجوهري بين النوع الأول والنوع الثاني؛ ففي النوع الأول، يُدمَّر البنكرياس بفعل مناعي ذاتي ولا ينتج إنسولين من الأساس. أما في النوع الثاني، فإن المشكلة تبدأ من الخلايا التي ترفض التعامل مع الإنسولين الموجود فعلاً.
حقيقة طبية مهمة: وفقاً لـ الاتحاد الدولي للسكري (IDF)، بلغ عدد المصابين بالسكري حول العالم نحو 537 مليون بالغ في عام 2021، ومن المتوقع أن يرتفع إلى 783 مليون بحلول عام 2045. النوع الثاني يمثل ما بين 90% إلى 95% من جميع هذه الحالات.
كيف تعمل مقاومة الإنسولين داخل جسمك؟
مقاومة الإنسولين (Insulin Resistance) ليست مرضاً بحد ذاتها، بل هي الخلل الوظيفي الذي يمهّد الطريق لتطور السكري من النوع الثاني. تبدأ القصة عادة قبل سنوات من ظهور أي عرض واضح. حين تتراكم الدهون داخل خلايا العضلات والكبد — خاصة الدهون الحشوية المحيطة بالأعضاء الداخلية في منطقة البطن — تُطلق هذه الدهون مواد التهابية تُسمى “السيتوكينات” (Cytokines) و”الأحماض الدهنية الحرة” (Free Fatty Acids). هذه المواد تتداخل مع مسارات إشارات الإنسولين داخل الخلية، فتُعطل المستقبلات الموجودة على سطحها.
تصوّر الأمر كأن شخصاً ما وضع صمغاً في قفل باب بيتك: المفتاح (الإنسولين) موجود وسليم، لكن القفل (المستقبل الخلوي) لا يستجيب. وحين لا تستطيع الخلايا امتصاص الجلوكوز، يرتفع مستواه في الدم، فيستجيب البنكرياس بضخ كميات أكبر من الإنسولين. هذا يعني أن مستويات الإنسولين في الدم تكون مرتفعة جداً في المراحل المبكرة، وهو ما يُعرف بـ “فرط إنسولين الدم” (Hyperinsulinemia).
المشكلة أن هذا الوضع لا يستمر إلى الأبد. خلايا بيتا (Beta Cells) في جزر لانغرهانس بالبنكرياس تُجهَد وتبدأ بالتراجع. لقد أثبتت دراسة منشورة في مجلة Diabetologia عام 2019 أن مريض السكري من النوع الثاني يفقد ما بين 50% إلى 60% من وظيفة خلايا بيتا بحلول وقت التشخيص. هذا يعني أن المرض كان يتطور بصمت لسنوات طويلة قبل أن تظهر الأعراض أو تُكتشف نتائج التحاليل المرتفعة.
المختبر الفسيولوجي
على المستوى الجزيئي، تتعطل سلسلة الإشارات داخل الخلية بدءاً من مستقبل الإنسولين (Insulin Receptor) من نوع التيروزين كاينيز (Tyrosine Kinase)، مروراً بتثبيط بروتين IRS-1 (Insulin Receptor Substrate-1) عبر الفسفرة على بقايا السيرين بدلاً من التيروزين. هذا التثبيط يُضعف تنشيط إنزيم PI3K (Phosphoinositide 3-Kinase)، وبالتالي يتراجع انتقال ناقلات الجلوكوز من نوع GLUT4 إلى سطح الخلية العضلية والدهنية. النتيجة النهائية: الجلوكوز لا يدخل الخلية رغم وجود الإنسولين بوفرة في الدم، وتتصاعد حلقة مفرغة من الالتهاب والاضطراب الأيضي.
ما هي أبرز أسباب السكري من النوع الثاني وعوامل الخطر؟
لا ينتج هذا المرض عن سبب واحد فحسب، بل هو محصلة تفاعل عوامل متعددة وراثية وبيئية وسلوكية. فهم هذه الأسباب يساعدك على تقييم خطرك الشخصي واتخاذ خطوات وقائية مبكرة.
دور السمنة وتراكم الدهون الحشوية
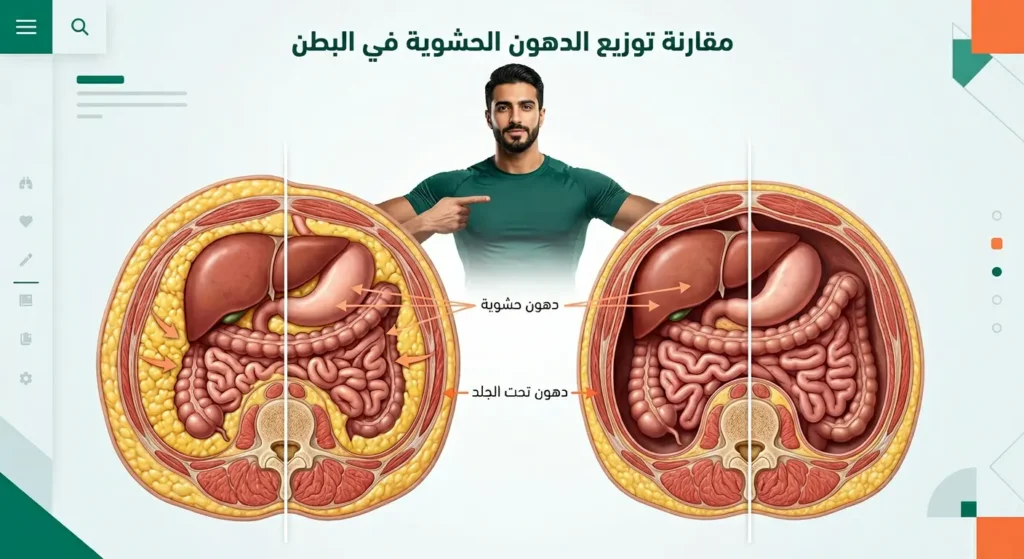
تُعَدُّ السمنة العامل الأقوى والأكثر ارتباطاً بتطور السكري من النوع الثاني. لكن ليست أي سمنة بالتحديد؛ فالخطر الحقيقي يكمن في الدهون الحشوية (Visceral Fat) التي تتراكم حول الأعضاء الداخلية في تجويف البطن. محيط الخصر الذي يتجاوز 102 سم عند الرجل و88 سم عند المرأة يرفع خطر الإصابة بشكل ملحوظ، حتى لو كان مؤشر كتلة الجسم (BMI) ضمن المعدل الطبيعي. هذه الدهون نشطة هرمونياً، فهي تفرز مواد التهابية تزيد من مقاومة الإنسولين وتُربك عمل الكبد.
في السعودية تحديداً، يُشكل هذا الأمر تحدياً كبيراً. فقد أشارت بيانات الهيئة العامة للإحصاء السعودية إلى أن معدلات السمنة بين البالغين تجاوزت 35% في السنوات الأخيرة، وهو ما يُفسر جزئياً الانتشار المرتفع للسكري في المملكة مقارنة بالمعدلات العالمية.
العوامل الوراثية والتاريخ العائلي
إذا كان أحد والديك مصاباً بالسكري من النوع الثاني، فإن احتمال إصابتك يرتفع بنسبة تتراوح بين 30% و40%. وإذا كان كلا الوالدين مصابين، قد تصل النسبة إلى 70%. لكن وجود الجين لا يعني حتمية الإصابة؛ إذ إن الجينات تُهيئ الأرضية فقط، بينما نمط الحياة هو الذي يضغط على الزناد. لقد حددت الأبحاث الجينومية أكثر من 400 موقع جيني مرتبط بخطر الإصابة بهذا المرض، لكن معظمها يؤثر بنسب صغيرة جداً ويتفاعل مع البيئة المحيطة.
نمط الحياة الخامل والعادات الغذائية الخاطئة
الجلوس لأكثر من 8 ساعات يومياً دون نشاط بدني يُضاعف خطر تطور مقاومة الإنسولين. كما أن الإفراط في تناول الكربوهيدرات المكررة (الخبز الأبيض، الأرز الأبيض، المشروبات الغازية) يُرهق البنكرياس بإغراقه بطلبات متكررة لإنتاج الإنسولين. من ناحية أخرى، فإن قلة النوم المزمنة (أقل من 6 ساعات يومياً) ترفع مستوى هرمون الكورتيزول (Cortisol) الذي يُعاكس تأثير الإنسولين ويزيد من مقاومته.
عوامل خطر أخرى
- متلازمة تكيس المبايض (PCOS): تصيب نحو 10% من النساء في سن الإنجاب وترتبط بشدة بمقاومة الإنسولين.
- سكري الحمل (Gestational Diabetes): النساء اللواتي أُصبن بسكري الحمل لديهن خطر مضاعف للإصابة لاحقاً بالسكري من النوع الثاني خلال 5 إلى 10 سنوات.
- العمر: يزداد الخطر بعد سن 45 عاماً، لكن المعدلات ترتفع بشكل مقلق بين الشباب والمراهقين بسبب تغير أنماط الحياة.
- ارتفاع ضغط الدم وارتفاع الدهون الثلاثية (Triglycerides): كلاهما عنصران في ما يُسمى “متلازمة الأيض” (Metabolic Syndrome)، وهي بمثابة إنذار مبكر للسكري.
معلومة سريعة: وفقاً لـ منظمة الصحة العالمية (WHO)، فإن عدد المصابين بالسكري تضاعف أربع مرات منذ عام 1980، وأصبح المرض السبب المباشر في وفاة ما لا يقل عن 1.5 مليون شخص سنوياً حول العالم. المنظمة تؤكد أن “السكري من النوع الثاني قابل للوقاية إلى حد كبير من خلال الحفاظ على وزن صحي ونشاط بدني منتظم وتغذية متوازنة.”
“إن مقاومة الإنسولين ليست حكماً نهائياً، بل هي إشارة تحذيرية. المرضى الذين يتمكنون من خسارة 7% إلى 10% من وزنهم في المراحل المبكرة يمكنهم تأخير تطور المرض بنسبة تصل إلى 58%.”
— البروفيسور Ralph DeFronzo, أستاذ الطب والسكري بجامعة تكساس في سان أنطونيو (UT Health San Antonio)، أحد أبرز الباحثين في فسيولوجيا مقاومة الإنسولين عالمياً.
كيف يخبرك جسمك بالخطر عبر أعراض صامتة؟
من أكثر ما يميز السكري من النوع الثاني أنه مرض “صامت” في مراحله الأولى. كثير من المصابين يعيشون مع المرض لسنوات دون أن يشعروا بأي شيء غير طبيعي. لكن الجسم يُرسل إشارات خفية لمن يعرف كيف يقرأها.
العلامات التحذيرية المبكرة
كثرة التبول (Polyuria) — خاصة أثناء الليل — تُعَدُّ من أولى العلامات. ما يحدث هو أن الكلى تحاول التخلص من السكر الزائد عبر البول، فتسحب معها كميات كبيرة من الماء. وبالتالي يشعر المريض بعطش شديد ومستمر (Polydipsia) لتعويض السوائل المفقودة. كذلك، بما أن الخلايا لا تحصل على الجلوكوز اللازم للطاقة، يشعر المريض بجوع مفرط (Polyphagia) وإرهاق غير مبرر حتى بعد النوم الكافي.
من الأعراض التي يُغفل عنها كثيراً: زغللة العين (Blurred Vision). فارتفاع سكر الدم يُغير تركيز السوائل في عدسة العين ويسبب تشوشاً مؤقتاً في الرؤية. هذا العرض قد يأتي ويذهب، فيظنه المريض مجرد إجهاد بصري.
اقرأ أيضاً
لماذا تشعر بالتعب المستمر رغم النوم الكافي؟ الأسباب المخفية والحلول الفعالة
علامات تظهر على الجلد

هل سمعت بـ “الشواك الأسود” (Acanthosis Nigricans) من قبل؟ هذه بقع داكنة مخملية الملمس تظهر في ثنايا الجلد، خاصة حول الرقبة وتحت الإبطين وعند ثنيات المرفق والفخذ. ظهور هذه البقع يُعَدُّ علامة قوية ومبكرة على مقاومة الإنسولين، حتى قبل ارتفاع مستوى السكر في الدم إلى المعدلات التشخيصية. الإنسولين المرتفع يُحفز نمو خلايا الجلد بشكل مفرط ويزيد إنتاج صبغة الميلانين فيها.
من ناحية أخرى، قد يُلاحظ المريض جفافاً شديداً في الجلد وحكة مزمنة، خاصة في منطقة الأعضاء التناسلية بسبب تكرار العدوى الفطرية (Candidiasis) الناتج عن ارتفاع السكر.
تأخر التئام الجروح وتكرار الالتهابات
ارتفاع السكر المزمن يُضعف الجهاز المناعي ويُعيق وصول الدم بكفاءة إلى الأطراف والأنسجة. لهذا يُلاحظ مريض السكري من النوع الثاني أن الجروح البسيطة — مثل خدش أو قطع صغير — تأخذ وقتاً أطول بكثير للشفاء مقارنة بالسابق. كما تتكرر الالتهابات البولية والجلدية بوتيرة ملحوظة. إذا وجدت نفسك تعاني من هذه الأعراض مجتمعة، فلا تتأخر في إجراء فحص السكر.
هل تعلم؟ أن نحو ثلث المصابين بالسكري من النوع الثاني على مستوى العالم لا يعرفون أنهم مصابون! هذا يعني أن شخصاً من بين كل ثلاثة يحمل المرض يسير في حياته اليومية دون أي فكرة عما يحدث داخل جسمه. مصدر هذا الرقم هو الاتحاد الدولي للسكري (IDF).
كيف يُشخَّص السكري من النوع الثاني بدقة؟
لا يمكن الاعتماد على الأعراض وحدها لتشخيص المرض؛ إذ إن كثيراً من المرضى لا تظهر عليهم أعراض واضحة. التشخيص الدقيق يعتمد على فحوصات مخبرية محددة، وكل فحص منها يُعطي صورة مختلفة عن حالة سكر الدم.
ما هو تحليل السكر التراكمي (HbA1c) وما أهميته؟
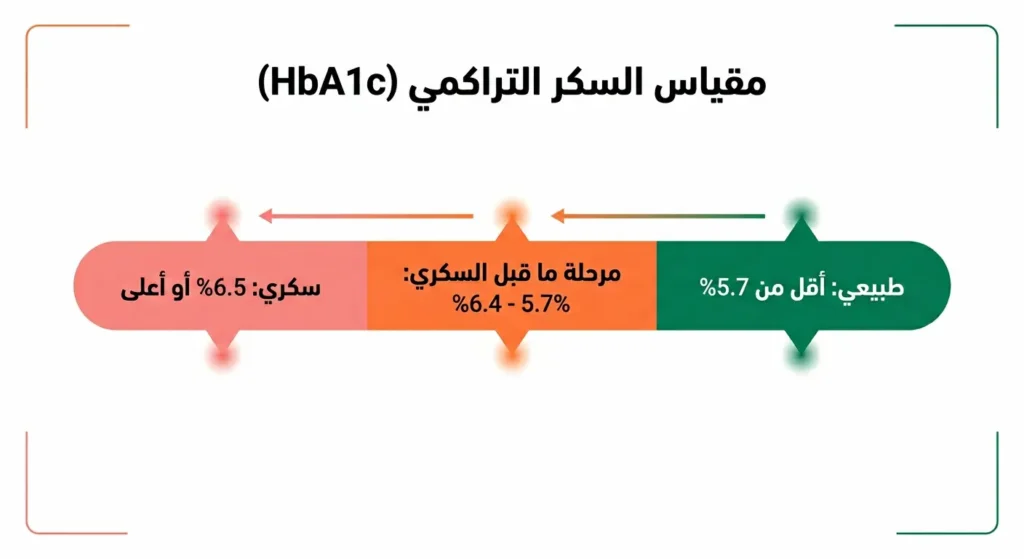
يُعَدُّ تحليل السكر التراكمي (Glycated Hemoglobin – HbA1c) الفحص الذهبي لتشخيص ومتابعة السكري من النوع الثاني. هذا التحليل يقيس نسبة الهيموجلوبين المرتبط بالجلوكوز في كريات الدم الحمراء، مما يعكس متوسط مستوى السكر خلال الشهرين إلى ثلاثة أشهر الماضية. ميزته أنه لا يتأثر بما أكلته في اليوم السابق أو بصيامك قبل التحليل.
كيف تقرأ نتيجتك؟
- أقل من 5.7%: معدل السكر التراكمي الطبيعي.
- بين 5.7% و6.4%: مرحلة ما قبل السكري (Prediabetes) — وهي مرحلة حرجة يمكن فيها عكس المسار.
- 6.5% أو أعلى: تأكيد الإصابة بالسكري.
من المهم معرفة أن بعض الحالات تؤثر على دقة هذا التحليل، مثل فقر الدم المنجلي (Sickle Cell Anemia) أو أمراض الكلى المتقدمة. في هذه الحالات، يعتمد الطبيب على فحوصات بديلة.
| الفحص | النتيجة الطبيعية | ما قبل السكري | سكري مؤكد | الإجراء المقترح |
|---|---|---|---|---|
| السكر التراكمي (HbA1c) | أقل من 5.7% | 5.7% – 6.4% | 6.5% فأكثر | إعادة الفحص كل 3 سنوات / سنوياً / فوراً |
| سكر الصائم (FPG) | أقل من 100 ملجم/ديسيلتر | 100 – 125 ملجم/ديسيلتر | 126 ملجم/ديسيلتر فأكثر | مراقبة نمط الحياة / تغيير فوري / تأكيد بفحص ثانٍ |
| اختبار تحمل الجلوكوز (OGTT) بعد ساعتين | أقل من 140 ملجم/ديسيلتر | 140 – 199 ملجم/ديسيلتر | 200 ملجم/ديسيلتر فأكثر | المراقبة السنوية / تدخل غذائي / بدء علاج |
| السكر العشوائي (Random Plasma Glucose) | أقل من 140 ملجم/ديسيلتر | — غير محدد — | 200 ملجم/ديسيلتر فأكثر مع أعراض | تأكيد فوري بفحص آخر إذا كان مع أعراض |
| هدف السكر التراكمي للمريض المُشخَّص | أقل من 7% (للبالغين العموميين) — يُحدد بشكل فردي بحسب العمر والحالة الصحية | مراجعة كل 3 أشهر مع الطبيب | ||
| 📌 المصادر: الجمعية الأمريكية للسكري (ADA) — Standards of Care in Diabetes 2024 (diabetesjournals.org/care) | المعاهد الوطنية للصحة الأمريكية (NIH/NIDDK) (niddk.nih.gov) | منظمة الصحة العالمية (WHO) — Definition and Diagnosis of Diabetes Mellitus (who.int) | ||||
ما دور تحليل سكر الصائم واختبار تحمل الجلوكوز؟
تحليل سكر الصائم (Fasting Plasma Glucose – FPG) يتطلب صيام 8 ساعات على الأقل. النتيجة الطبيعية أقل من 100 ملجم/ديسيلتر. بين 100 و125 تُشير إلى مرحلة ما قبل السكري. و126 أو أعلى في مناسبتين مختلفتين تُؤكد التشخيص.
أما اختبار تحمل الجلوكوز الفموي (Oral Glucose Tolerance Test – OGTT)، فيُجرى بشرب محلول يحتوي على 75 جراماً من الجلوكوز، ثم قياس السكر بعد ساعتين. نتيجة 200 ملجم/ديسيلتر أو أعلى تُثبت الإصابة. هذا الاختبار حساس جداً ويكشف حالات لا يكتشفها تحليل الصائم وحده، لكنه أقل شيوعاً في الممارسة اليومية لأنه يحتاج وقتاً أطول.
فما هو أفضل وقت لقياس السكر إذا كنت تراقب مستوياته في المنزل؟ الإجابة تعتمد على هدفك. لتقييم مستوى السكر القاعدي: قِسه فور الاستيقاظ قبل الأكل. لمعرفة تأثير وجبة معينة: قِسه بعد ساعتين من بداية الأكل. طبيبك سيُحدد لك الأوقات الأنسب بناء على خطتك العلاجية.
معلومة مهمة: أظهرت دراسة نُشرت في مجلة The Lancet عام 2021 أن أكثر من 70% من حالات ما قبل السكري تتطور إلى سكري مؤكد خلال 10 سنوات إذا لم يتخذ المريض إجراءً تدخلياً بتغيير نمط حياته. هذه المرحلة هي “نافذة الفرصة الذهبية” للوقاية.
اقرأ أيضاً
الفحوصات الطبية الدورية: متى يجب أن تبدأ وما الذي تحتاجه في كل عمر؟
ما هي الخطة العلاجية الشاملة للسكري من النوع الثاني؟
علاج السكري من النوع الثاني لا يعني فقط تناول دواء يومي. العلاج الحقيقي هو منظومة متكاملة تبدأ بتغيير نمط الحياة — وهو الأساس الذي لا بديل عنه — ثم تُضاف الأدوية حسب الحاجة. يقول الدكتور محمد الشامي: “أنصح كل مريض شُخّص حديثاً بالسكري من النوع الثاني ألا يستسلم لفكرة أن الدواء وحده كافٍ. نزول الوزن بنسبة 5% إلى 10% فقط يمكن أن يُحدث تحولاً جذرياً في استجابة الجسم للإنسولين، وأحياناً يُغني عن بعض الأدوية.”
لماذا يُعَدُّ تغيير نمط الحياة خط الدفاع الأول؟
لقد أثبتت دراسة “برنامج الوقاية من السكري” (Diabetes Prevention Program – DPP) التي نُشرت في مجلة New England Journal of Medicine عام 2002 — وتابعت المشاركين لأكثر من 20 عاماً بعدها — أن تعديل نمط الحياة المتمثل في خسارة الوزن المعتدلة (7% من وزن الجسم) وممارسة 150 دقيقة من المشي الأسبوعي قلّل خطر تطور ما قبل السكري إلى سكري فعلي بنسبة 58%. هذه النسبة تفوقت على تأثير دواء الميتفورمين الذي حقق انخفاضاً بنسبة 31% فقط.
ما يحدث فسيولوجياً حين تفقد الوزن هو أن الدهون الحشوية تتقلص، فتنخفض المواد الالتهابية التي تُعيق مستقبلات الإنسولين. تتحسن حساسية الخلايا للإنسولين، ويُخفَّف العبء عن البنكرياس. إنه تغيير يحدث على مستوى الخلية قبل أن يظهر على الميزان.
النشاط البدني بحد ذاته — بغض النظر عن فقدان الوزن — يُحسّن امتصاص الجلوكوز في العضلات. فالعضلات العاملة تسحب الجلوكوز من الدم دون الحاجة إلى الإنسولين، وهذا التأثير يمتد حتى 48 ساعة بعد التمرين. لهذا تُوصي الجمعية الأمريكية للسكري (ADA) بعدم ترك أكثر من يومين متتاليين بدون نشاط بدني.
مثال تطبيقي من الواقع: أبو خالد، رجل سعودي في الثامنة والأربعين من عمره، يعمل موظفاً مكتبياً في الرياض. اكتشف بالصدفة أن سكره التراكمي بلغ 7.2% خلال فحص دوري في عمله. كان وزنه 104 كيلوجرامات ومحيط خصره 112 سم. الطبيب وصف له الميتفورمين وطلب منه تعديل غذائه وممارسة المشي. بدأ أبو خالد بالمشي 30 دقيقة يومياً بعد العشاء في ممشى حيّه، وقلّل الأرز الأبيض إلى نصف الكمية واستبدل الخبز الأبيض بخبز الحبوب الكاملة. خلال 6 أشهر، نزل وزنه 9 كيلوجرامات، وانخفض سكره التراكمي إلى 6.1%. طبيبه أخبره أنه دخل مرحلة “الهدوء السريري” وأنه قد يتمكن من تقليل جرعة الدواء تدريجياً إذا حافظ على هذا النمط. هذا ليس سيناريو خيالياً؛ إنه ما تراه العيادات يومياً.
ما هو النظام الغذائي الأمثل لمريض السكري من النوع الثاني؟

لا يوجد “حمية واحدة” تناسب الجميع، لكن هناك مبادئ عامة أثبتت فعاليتها علمياً. الهدف ليس حرمان المريض من الطعام، بل تعليمه اختيار الأطعمة التي لا تُسبب ارتفاعات حادة في سكر الدم.
المبدأ الأول: تقليل الكربوهيدرات المكررة. الأرز الأبيض والخبز الأبيض والعصائر المحلاة ترفع السكر بسرعة صاروخية لأن الجسم يهضمها بسرعة. استبدالها بكربوهيدرات معقدة (الحبوب الكاملة، البقوليات، الشوفان) يُبطئ الامتصاص ويُقلل ذروة الإنسولين بعد الوجبة.
المبدأ الثاني: زيادة الألياف الغذائية. الألياف (Dietary Fiber) تُبطئ هضم الكربوهيدرات وتُحسّن حساسية الإنسولين. الخضروات الورقية، البروكلي، الفاصوليا، والبامية من المصادر الممتازة. تُوصي الجمعية الأمريكية للسكري بتناول 25 إلى 30 جراماً من الألياف يومياً.
المبدأ الثالث: حمية البحر المتوسط (Mediterranean Diet). أثبتت دراسة منشورة في مجلة Annals of Internal Medicine عام 2014 أن حمية البحر المتوسط الغنية بزيت الزيتون البكر والمكسرات والأسماك والخضروات قلّلت خطر تطور السكري بنسبة 30% مقارنة بالحميات قليلة الدهون التقليدية. هذه الحمية لا تتطلب تغييرات جذرية مؤلمة، بل تعديلات تدريجية تتناسب مع المطبخ العربي.
أما عن الصيام المتقطع (Intermittent Fasting)، فقد أظهرت دراسات أولية نتائج واعدة في تحسين حساسية الإنسولين، لكن يجب تطبيقه تحت إشراف طبي وليس عشوائياً، خاصة لمن يتناول أدوية تُسبب انخفاض السكر.
🔬 اقتباس طبي من إدارة الغذاء والدواء الأمريكية (FDA):
أصدرت إدارة الغذاء والدواء الأمريكية (FDA) تحذيرات متكررة بشأن المنتجات والمكملات الغذائية التي تدّعي “علاج السكري” أو “خفض السكر طبيعياً” دون أدلة علمية، مؤكدة أن “لا يوجد مكمل غذائي معتمد كبديل للعلاج الدوائي الموصوف لمرض السكري من النوع الثاني”، وأن استخدام هذه المنتجات دون استشارة طبية قد يُعرض المريض لمضاعفات خطيرة.
الوصفة الطبية من موقعنا
لا يقتصر التعامل مع السكري من النوع الثاني على ضبط الجلوكوز فحسب، بل يمتد إلى إعادة تهيئة المحور العصبي الهرموني بأكمله. ننصح بالبدء بتبني “التآزر الغذائي الجزيئي” (Nutrient Synergy): تناول مزيج من الكروم العضوي (Chromium Picolinate) مع القرفة السيلانية (Cinnamomum verum) ضمن الوجبات، إذ يعمل الكروم كعامل مساعد في تنشيط مستقبلات الإنسولين من نوع GLUT4 على سطح الخلية العضلية، بينما تُبطئ مركبات البوليفينول (Polyphenols) في القرفة نشاط إنزيم ألفا-جلوكوزيداز (Alpha-Glucosidase) في الأمعاء فتُقلل امتصاص الجلوكوز بعد الوجبة.
كذلك، فإن تفعيل الجهاز العصبي نظير الودي (Parasympathetic Nervous System) من خلال تمارين التنفس العميق البطني لمدة 10 دقائق قبل النوم يُخفض مستوى الكورتيزول المزمن الذي يُعاكس تأثير الإنسولين ويُحفز إنتاج الجلوكوز من الكبد. هذه الإستراتيجية تعمل على مستوى الميتوكوندريا (Mitochondria) داخل الخلية، إذ تُحسّن كفاءة أكسدة الأحماض الدهنية وتُقلل تراكم الدهون السامة (Lipotoxicity) التي تُعطل مسارات إشارة الإنسولين.
كيف تعمل الأدوية الفموية في علاج السكري من النوع الثاني؟
حين لا يكفي تغيير نمط الحياة وحده للسيطرة على مستويات السكر، يلجأ الطبيب إلى الأدوية. وهناك عدة مجموعات دوائية، لكل منها آلية عمل مختلفة.
الميتفورمين (Metformin): يُعَدُّ الخط الأول في علاج السكري من النوع الثاني عالمياً. يعمل بشكل رئيس على الكبد بتقليل إنتاج الجلوكوز الزائد منه، كما يُحسّن حساسية الخلايا للإنسولين. من مميزاته أنه لا يُسبب انخفاضاً حاداً في السكر (Hypoglycemia) ولا يزيد الوزن. قد يُسبب اضطرابات هضمية خفيفة في البداية (غثيان، إسهال)، لكنها تتحسن مع الوقت.
مثبطات SGLT2 (مثل: إمباغليفلوزين Empagliflozin، وداباغليفلوزين Dapagliflozin): تعمل على الكلى بمنع إعادة امتصاص الجلوكوز، فيُطرح السكر الزائد مع البول. الاكتشاف المذهل لهذه الفئة أنها أظهرت فوائد واضحة في حماية القلب والكلى بشكل مستقل عن تأثيرها على السكر، مما جعلها محل اهتمام كبير في السنوات الأخيرة.
محفزات مستقبل GLP-1 (مثل: سيماجلوتايد Semaglutide، وليراجلوتايد Liraglutide): تُعطى بالحقن الأسبوعية أو اليومية. تُحاكي هرمون الإنكريتين الطبيعي فتُحفز إفراز الإنسولين عند ارتفاع السكر فقط، وتُبطئ إفراغ المعدة، وتُقلل الشهية. أصبحت هذه المجموعة من أكثر الأدوية شهرة بعد إثبات فعاليتها في إنقاص الوزن بشكل ملحوظ إلى جانب ضبط السكر.
| المجموعة الدوائية | أمثلة شائعة | آلية العمل | تأثير على الوزن | خطر انخفاض السكر | فائدة إضافية | الخط العلاجي |
|---|---|---|---|---|---|---|
| الميتفورمين (Biguanides) | Metformin | يُقلل إنتاج الجلوكوز في الكبد ويُحسّن حساسية الإنسولين | محايد أو إنقاص خفيف | منخفض جداً | تكلفة منخفضة، تاريخ أمان طويل | الخط الأول دائماً |
| مثبطات SGLT2 | Empagliflozin, Dapagliflozin | تمنع إعادة امتصاص الجلوكوز في الكلى فيُطرح مع البول | إنقاص ملحوظ | منخفض | حماية القلب والكلى مستقلة عن السكر | الخط الثاني (خاصة لأمراض القلب والكلى) |
| محفزات GLP-1 | Semaglutide, Liraglutide | تُحاكي هرمون الإنكريتين: تُحفز الإنسولين وتُبطئ المعدة وتُقلل الشهية | إنقاص كبير | منخفض | حماية قلبية مثبتة، علاج السمنة | الخط الثاني أو الثالث (حقن) |
| المحفزات المزدوجة (GLP-1 + GIP) | Tirzepatide | ينشط مستقبلَي GLP-1 وGIP معاً لتأثير مضاعف | إنقاص استثنائي (حتى 15%+) | منخفض | الأقوى حتى الآن في ضبط السكر والوزن | حديث — موافقة FDA 2022 |
| سلفونيل يوريا (Sulfonylureas) | Glibenclamide, Glimepiride | تُحفز البنكرياس على إفراز المزيد من الإنسولين | زيادة في الوزن | مرتفع نسبياً | تكلفة منخفضة، فعالية سريعة | الخط الثاني (يتراجع استخدامها) |
| مثبطات DPP-4 | Sitagliptin, Saxagliptin | تمنع تكسير هرمون الإنكريتين الطبيعي فتطيل تأثيره | محايد | منخفض | جيدة التحمل وآمنة للكلى | الخط الثاني أو الثالث (أقراص) |
| الإنسولين (Insulin) | Glargine, Aspart, NPH | يعوض نقص إفراز الإنسولين الطبيعي من البنكرياس | زيادة محتملة | مرتفع (يحتاج مراقبة) | الأكثر فعالية عند استنزاف البنكرياس | عند فشل الأدوية الفموية أو في الحالات الشديدة |
| 📌 المصادر: الجمعية الأمريكية للسكري (ADA) — Standards of Care 2024 (diabetesjournals.org/care) | إدارة الغذاء والدواء الأمريكية (FDA) — Approved Diabetes Treatments (fda.gov/patients/diabetes) | الجمعية الأوروبية لدراسة السكري (EASD) — Consensus Report 2022 (easd.org) | ||||||
حقيقة مثيرة: دواء السيماجلوتايد (الذي يُسوَّق تجارياً باسم Ozempic® و Wegovy®) أحدث ثورة في مجال علاج السكري والسمنة معاً. لقد أثبتت دراسة STEP التي نُشرت في NEJM عام 2021 أنه يمكن أن يُنقص الوزن بمعدل 15% من وزن الجسم الأصلي عند استخدامه بجرعات عالية.
متى يحتاج مريض السكري من النوع الثاني إلى حقن الإنسولين؟
هذا السؤال يُقلق كثيراً من المرضى. البعض يعتبر الإنسولين “نهاية الطريق” أو علامة على الفشل، لكن هذا اعتقاد خاطئ تماماً. الحقيقة أن البنكرياس في مريض السكري من النوع الثاني يفقد وظيفته تدريجياً مع مرور السنين، حتى مع الالتزام بالأدوية. وحين تصل وظيفة خلايا بيتا إلى مستوى منخفض جداً، لا تستطيع الأدوية الفموية وحدها ضبط السكر، ويصبح الإنسولين ضرورة لا خياراً.
متى يحتاج مريض السكري النوع الثاني للإنسولين تحديداً؟ عادة حين يظل السكر التراكمي مرتفعاً (أعلى من 9% إلى 10%) رغم استخدام دوائين أو ثلاثة بجرعاتها القصوى، أو عند التشخيص الأولي إذا كانت مستويات السكر مرتفعة جداً مع ظهور أعراض شديدة كفقدان الوزن السريع. كما أن بعض الحالات الخاصة مثل الحمل أو دخول المستشفى تستدعي الإنسولين مؤقتاً.
الجدير بالذكر أن بدء الإنسولين لا يعني بالضرورة الاستمرار عليه مدى الحياة في كل الحالات. بعض المرضى يبدأون الإنسولين لتخفيف “سمية الجلوكوز” (Glucotoxicity) المؤقتة، ثم يُسحب تدريجياً بعد استقرار مستويات السكر وتعافي البنكرياس جزئياً.
“الإنسولين ليس عقوبة، بل هو أداة علاجية قوية. على الأطباء والمرضى التخلص من وصمة الإنسولين وإدراك أن التأخير في استخدامه حين يكون ضرورياً يُعرض المريض لمضاعفات كان يمكن تجنبها.”
— البروفيسور Stefano Del Prato, أستاذ طب الغدد الصماء بجامعة بيزا (University of Pisa)، إيطاليا، ورئيس سابق للجمعية الأوروبية لدراسة السكري (EASD).
أغرب معلومة في هذا المقال: هل تعلم أن رائحة الفم الكريهة التي تُشبه رائحة الفاكهة أو طلاء الأظافر (الأسيتون) قد تكون علامة على حالة طارئة تُسمى “الحماض الكيتوني السكري” (Diabetic Ketoacidosis – DKA)؟ رغم أن هذه الحالة أكثر شيوعاً في النوع الأول، إلا أنها يمكن أن تحدث في حالات متقدمة من النوع الثاني عند إهمال العلاج تماماً.
كيف يتحول السكري إلى “قاتل بطيء” عبر مضاعفاته؟
الخطورة الحقيقية للسكري من النوع الثاني لا تكمن في ارتفاع الرقم على جهاز القياس، بل في ما يفعله هذا الارتفاع المزمن بالأوعية الدموية والأعصاب على مدار سنوات. الجلوكوز الزائد في الدم يتفاعل مع بروتينات جدران الأوعية الدموية فيُتلفها تدريجياً ويُسرّع تصلب الشرايين.
ما تأثير السكري على القلب والأوعية الدموية؟
أمراض القلب والأوعية الدموية (Cardiovascular Disease – CVD) تُعَدُّ السبب الأول لوفاة مرضى السكري من النوع الثاني. خطر الإصابة بنوبة قلبية أو سكتة دماغية يتضاعف مرتين إلى أربع مرات مقارنة بغير المصابين. فالسكر المرتفع يُتلف بطانة الأوعية الدموية (Endothelium)، ويُسرّع ترسب الكوليسترول فيها، ويرفع ضغط الدم. وبالتالي فإن التحكم بالسكري وحده لا يكفي؛ يجب ضبط ضغط الدم والكوليسترول أيضاً.
ما هو اعتلال الأعصاب السكري وكيف يؤدي إلى القدم السكرية؟
اعتلال الأعصاب السكري (Diabetic Neuropathy) يُصيب نحو 50% من مرضى السكري في مرحلة ما. يبدأ بتنميل وخدر في أصابع القدمين يمتد تدريجياً إلى أعلى. فقدان الإحساس في القدمين يعني أن المريض قد لا يشعر بجرح صغير أو ضغط حذاء ضيق، فيتطور إلى قرحة ثم التهاب عميق قد ينتهي — في أسوأ السيناريوهات — ببتر الأطراف.
في السعودية، تُشكّل القدم السكرية عبئاً صحياً واقتصادياً ضخماً. وقد أكدت بيانات وزارة الصحة السعودية أن حالات البتر المرتبطة بالسكري لا تزال مرتفعة، رغم أن معظمها كان يمكن تجنبه بالفحص الدوري للقدمين واستخدام أحذية مناسبة.
لماذا يُصر الأطباء على الفحص الدوري للعين والكلى؟
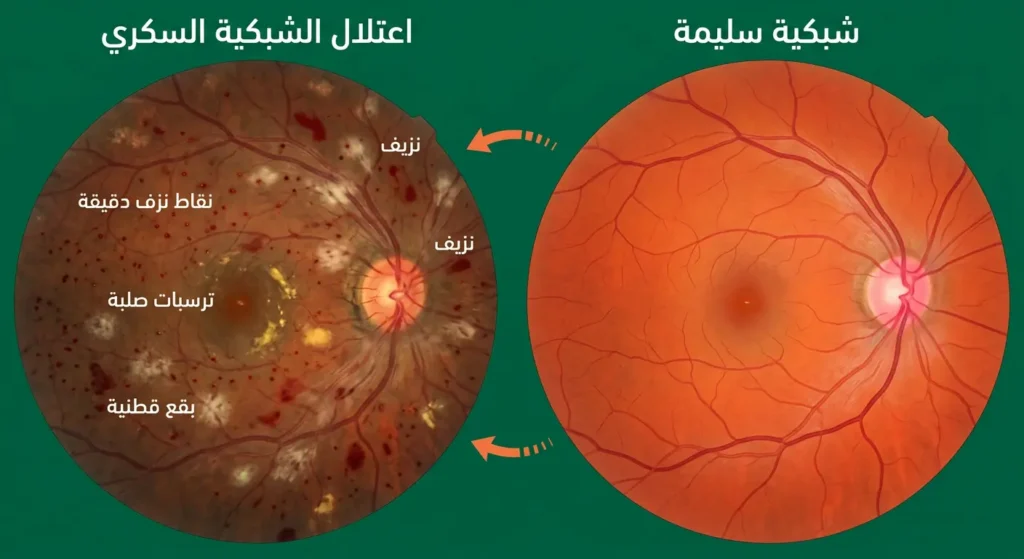
اعتلال الشبكية السكري (Diabetic Retinopathy) يُعَدُّ السبب الأول للعمى بين البالغين في سن العمل عالمياً. الأوعية الدموية الدقيقة في شبكية العين تتضرر ببطء، وقد تنزف أو تُسبب انتفاخاً في مركز الإبصار (Macular Edema) دون أن يشعر المريض بأي شيء حتى مراحل متأخرة. لهذا يُنصح كل مريض بفحص قاع العين سنوياً من قِبل طبيب عيون متخصص.
بالنسبة للكلى، فإن اعتلال الكلى السكري (Diabetic Nephropathy) يتطور بصمت أيضاً. أولى علاماته ظهور كميات صغيرة من بروتين الألبومين في البول (Microalbuminuria). إذا لم يُعالج، يتطور إلى فشل كلوي يستلزم الغسيل الكلوي. الفحص السنوي لنسبة الألبومين في البول ووظائف الكلى يمكن أن يكشف المشكلة في بدايتها حين يكون العلاج فعالاً.
رقم صادم: وفقاً لـ المعاهد الوطنية للصحة الأمريكية (NIH), فإن السكري هو السبب الأول للفشل الكلوي في الولايات المتحدة، مسؤولاً عن 44% من حالات الغسيل الكلوي الجديدة سنوياً.
“الأهم من خفض مستوى السكر في الدم هو حماية الأعضاء المستهدفة. لقد تحول تفكيرنا في العقد الأخير من مجرد التركيز على الأرقام إلى التركيز على النتائج القلبية الكلوية، وهذا هو ما يجب أن يفهمه كل مريض وكل طبيب.”
— البروفيسور David M. Nathan, أستاذ الطب بجامعة هارفارد ومدير مركز السكري في مستشفى ماساتشوستس العام (Massachusetts General Hospital)، ومن أبرز الباحثين في مضاعفات السكري طويلة الأمد.
| وجه المقارنة | 🟢 السكري من النوع الأول (Type 1) | 🟠 السكري من النوع الثاني (Type 2) |
|---|---|---|
| الآلية الأساسية | تدمير مناعي ذاتي لخلايا بيتا في البنكرياس — لا يُنتج إنسولين أصلاً | مقاومة الخلايا للإنسولين الموجود، ثم تراجع تدريجي في إنتاجه |
| نسبة الانتشار العالمي | 5% – 10% من إجمالي حالات السكري | 90% – 95% من إجمالي حالات السكري |
| سن الإصابة الأكثر شيوعاً | الطفولة والمراهقة (لكن يمكن في أي عمر) | فوق 45 عاماً تقليدياً، لكنه يتصاعد بين الشباب الآن |
| الوزن عند التشخيص | غالباً وزن طبيعي أو نقص في الوزن | غالباً زيادة في الوزن أو سمنة |
| العلاج الأساسي | الإنسولين ضرورة مطلقة ودائمة منذ التشخيص | تغيير نمط الحياة، أدوية فموية، والإنسولين عند الحاجة |
| قابلية العكس أو الهدوء | لا يمكن عكسه حالياً (علاجات تجريبية تحت البحث) | ممكن تحقيق هدوء سريري (Remission) بفقدان الوزن والنظام الغذائي |
| دور نمط الحياة في السببية | لا دخل لنمط الحياة في حدوثه — سبب مناعي وراثي | نمط الحياة (السمنة، الخمول) عامل محوري في التسبب والتطور |
| سرعة ظهور الأعراض | مفاجئة وسريعة (أيام إلى أسابيع) | تدريجية وصامتة قد تمتد سنوات قبل التشخيص |
| خطر الحماض الكيتوني (DKA) | مرتفع جداً — مضاعفة حادة شائعة في النوع الأول | نادر نسبياً — يحدث في حالات الإهمال الشديد |
| الفحص التشخيصي المميز | أجسام مضادة (Anti-GAD, Anti-IA2) + C-Peptide منخفض | HbA1c + سكر الصائم + OGTT (لا يحتاج أجساماً مضادة) |
| إمكانية الوقاية | لا يمكن الوقاية منه حالياً | يمكن الوقاية أو تأخيره بنسبة تصل إلى 58% بتغيير نمط الحياة |
| 📌 المصادر: الاتحاد الدولي للسكري (IDF) — Diabetes Atlas 10th Edition 2021 (idf.org) | الجمعية الأمريكية للسكري (ADA) — Standards of Care 2024 (diabetesjournals.org/care) | منظمة الصحة العالمية (WHO) (who.int) | برنامج الوقاية من السكري الأمريكي (DPP) — NEJM 2002 (nejm.org) | ||
هل يمكن الشفاء من السكري النوع الثاني أم فقط السيطرة عليه؟
هذا من أكثر الأسئلة التي يطرحها المرضى، وهو سؤال مشروع يستحق إجابة صريحة ودقيقة. الإجابة المختصرة: نعم، يمكن تحقيق ما يُعرف طبياً بـ “الهدوء السريري” أو “عكس مسار المرض” (Remission) — لكنه ليس “شفاء تاماً” بالمعنى الكامل للكلمة.
ماذا يعني ذلك عملياً؟ يعني أن بعض المرضى يستطيعون الوصول إلى مستويات سكر تراكمي أقل من 6.5% دون أي أدوية، والحفاظ على هذا المستوى لمدة ثلاثة أشهر على الأقل. لكنهم يظلون عرضة لعودة المرض إذا عادوا لنمط حياتهم السابق.
لقد أحدثت دراسة DiRECT الشهيرة التي نُشرت في مجلة The Lancet عام 2018 ضجة كبيرة حين أظهرت أن 46% من المشاركين الذين خضعوا لبرنامج غذائي منخفض السعرات (800-850 سعرة يومياً لمدة 3-5 أشهر) مع إشراف طبي مكثف حققوا هدوءاً سريرياً كاملاً بعد عام واحد. المشاركون الذين خسروا 15 كجم أو أكثر حققوا نسبة هدوء بلغت 86%. الآلية الأساسية هي إزالة الدهون المتراكمة داخل البنكرياس والكبد، مما يُعيد لخلايا بيتا قدرتها على إنتاج الإنسولين بكفاءة.
لكن هناك شروط مهمة لنجاح هذا الأمر:
- كلما كان التشخيص حديثاً (أقل من 6 سنوات)، زادت فرص النجاح.
- المرضى الذين لا يزال لديهم احتياطي وظيفي كافٍ في البنكرياس يستجيبون بشكل أفضل.
- الالتزام بتغيير نمط الحياة يجب أن يكون طويل الأمد وليس مؤقتاً.
من جهة ثانية، يجب الحذر من الادعاءات التجارية التي تُروّج لـ “علاج نهائي للسكري” عبر أعشاب أو مكملات سحرية. الوقاية من السكري وعكس مساره ممكنان علمياً، لكن من خلال أدوات مثبتة: تغذية سليمة، نشاط بدني منتظم، وإشراف طبي دقيق.
معلومة للتأمل: حتى بعد تحقيق الهدوء السريري، يظل الشخص بحاجة إلى فحص السكر التراكمي كل 3 إلى 6 أشهر، لأن الاستعداد الوراثي لا يختفي والمقاومة قد تعود.
ما الذي تخبرنا به أحدث الأبحاث والتطورات العلاجية؟
يشهد مجال علاج السكري من النوع الثاني تطورات متسارعة. من أبرز ما ظهر في السنوات الأخيرة:
أدوية المحفزات المزدوجة (Dual Agonists): دواء تيرزيباتايد (Tirzepatide) الذي يُنشط مستقبلي GLP-1 وGIP معاً أظهر نتائج مبهرة في دراسة SURPASS المنشورة في NEJM عام 2021، حيث حقق خفضاً في السكر التراكمي يصل إلى 2.6% وإنقاصاً في الوزن يتجاوز 12 كجم في المتوسط. هذا الدواء يُمثل نقلة نوعية في فلسفة العلاج.
أجهزة المراقبة المستمرة للجلوكوز (Continuous Glucose Monitoring – CGM): لم تعد مقتصرة على مرضى النوع الأول. أصبح الأطباء يوصون بها بشكل متزايد لمرضى النوع الثاني، خاصة من يستخدمون الإنسولين أو من يعانون تقلبات كبيرة في السكر. هذه الأجهزة — مثل FreeStyle Libre — تُوضع على الذراع وتقرأ السكر كل دقيقة عبر مستشعر تحت الجلد، مما يُعطي صورة كاملة عن سلوك السكر على مدار اليوم.
دور الذكاء الاصطناعي: بدأت بعض التطبيقات الذكية في مساعدة المرضى على التنبؤ بارتفاعات السكر قبل حدوثها بناء على أنماط الأكل والنشاط البدني والنوم. هذا المجال لا يزال في بداياته، لكنه يَعِد بتغيير كبير في إدارة المرض الذاتية.
على خط الأبحاث: تُجرى حالياً دراسات سريرية متقدمة حول إمكانية استخدام العلاج الجيني (Gene Therapy) لإعادة برمجة خلايا الكبد أو الأمعاء لإنتاج الإنسولين، لكن هذا لا يزال بعيداً عن التطبيق السريري العملي.
كيف تبدو الوقاية من السكري عملياً في حياتك اليومية؟
الوقاية من السكري ليست شعاراً مثالياً، بل هي إجراءات عملية مثبتة علمياً يمكن لأي شخص تطبيقها، خاصة من لديه عوامل خطر. إليك الخطوات الأكثر تأثيراً بناء على الأدلة:
أولاً، حافظ على وزن صحي. لا يُشترط الوصول إلى وزن مثالي حسب المخططات؛ حتى خسارة 5% من وزنك الحالي تُحدث فرقاً فسيولوجياً حقيقياً. ثانياً، امشِ 30 دقيقة يومياً بخطى سريعة. ثالثاً، قلّل المشروبات المحلاة — فعلبة واحدة من المشروب الغازي يومياً ترفع خطر السكري بنسبة 26% وفقاً لتحليل منشور في BMJ عام 2015. رابعاً، نم 7 ساعات على الأقل. قلة النوم المزمنة تُعبث بهرمونات الشبع والجوع وترفع مقاومة الإنسولين.
في السياق السعودي والخليجي، تستحق العادات الغذائية خلال المناسبات الاجتماعية اهتماماً خاصاً. الولائم الكبيرة والإفراط في الأرز والحلويات والعصائر خلال المناسبات تُمثل تحدياً واقعياً. النصيحة العملية: ابدأ بملء نصف طبقك بالسلطة أو الخضار، ثم ربعه بالبروتين، وربعه الأخير بالأرز أو الخبز. هذا “نظام الطبق الصحي” (Healthy Plate Model) الذي تُوصي به جامعة هارفارد لا يتطلب حرماناً بل وعياً بسيطاً.
معلومة ختامية للتأمل: هل تعلم أن المشي بعد الوجبة مباشرة — حتى لمدة 10 دقائق فقط — يمكن أن يُخفض ذروة السكر بعد الأكل بنسبة تصل إلى 22%؟ العضلات العاملة تمتص الجلوكوز بآلية مستقلة عن الإنسولين تسمى “الانقباض العضلي المحفز لنقل GLUT4″، وهذا يُفسّر لماذا يُنصح مريض السكري بالحركة بعد كل وجبة.
الأسئلة الشائعة
اضغط على السؤال لتعرف الإجابة
الخاتمة
السكري من النوع الثاني ليس نهاية الطريق، بل هو بداية رحلة وعي جديدة مع جسمك. لقد استعرضنا معاً في هذا المقال كيف تبدأ مقاومة الإنسولين بصمت، وكيف يُرسل الجسم إشارات تحذيرية يمكن قراءتها مبكراً. تحدثنا عن الفحوصات التي تكشف المرض قبل أن يستفحل، وعن الأدوية الحديثة التي غيّرت قواعد اللعبة، وعن إمكانية عكس المسار فعلاً من خلال تغييرات مدروسة في الغذاء والحركة.
الرسالة الأهم: لا تنتظر الأعراض. إذا كان عمرك فوق 35 عاماً، أو لديك تاريخ عائلي مع السكري، أو تعاني زيادة في الوزن — اطلب فحص السكر التراكمي في أقرب فرصة. الاكتشاف المبكر يصنع كل الفرق بين حياة طبيعية ومضاعفات كان يمكن تجنبها.
اقرأ أيضاً
- مرض السكري: ما هو وكيف تتعرف على أعراضه وأسبابه؟
- السكري من النوع الأول: ما هو وكيف تتعامل معه منذ التشخيص حتى التعايش؟
هل فحصت سكرك التراكمي هذا العام؟
تحذير طبي مهم — إخلاء مسؤولية
المعلومات الواردة في هذا المقال على موقع وصفة طبية مُعدَّة للأغراض التثقيفية والتوعوية العامة فحسب، ولا تُمثّل تشخيصاً طبياً، ولا وصفةً علاجية، ولا بديلاً عن استشارة طبيب مختص.
لا تبدأ أي علاج أو تُوقفه أو تُعدّل جرعاته بناءً على ما ورد في هذه المقالة دون الرجوع إلى طبيبك المعالج. إذا كنت تُعاني من أعراض مرض السكري أو تشكّ في إصابتك، تواصل فوراً مع مختص في الغدد الصماء أو طبيب الرعاية الأولية.
موقع وصفة طبية غير مسؤول عن أي قرار طبي يتخذه القارئ بناءً على هذا المحتوى بشكل منفرد. جميع الحالات الطبية فردية وتختلف من شخص لآخر.
بيان المصداقية — كيف نضمن دقة المحتوى في وصفة طبية؟
يلتزم موقع وصفة طبية بأعلى معايير الدقة الطبية والمسؤولية التحريرية. يمر كل مقال بمراحل تحقق صارمة قبل النشر:
- ✦ مراجعة طبية متخصصة: يراجع كل مقال طبيب أو متخصص ذو صلة مباشرة بموضوع المقالة.
- ✦ توثيق المصادر: نعتمد حصراً على دراسات محكّمة من مجلات علمية مرموقة، وتقارير منظمات صحية دولية معتمدة.
- ✦ التحديث الدوري: تُراجَع المقالات ويُحدَّث محتواها بانتظام وفق أحدث التوجيهات العلمية.
- ✦ الشفافية التحريرية: نُفصح عن هوية المراجعين الطبيين وروابط صفحاتهم الرسمية.
- ✦ معايير E-E-A-T: نحرص على تحقيق معايير الخبرة والسلطة والثقة المعتمدة من محرك بحث جوجل.
للاطلاع على هيئة التحرير الطبية الكاملة: فريقنا الطبي — وصفة طبية
بروتوكولات علمية وطبية رسمية معتمدة — السكري من النوع الثاني
الجمعية الأمريكية للسكري (ADA) — 2024
معايير الرعاية في السكري 2024: تُوصي بـ HbA1c أقل من 7% لمعظم المرضى، وبدء الميتفورمين مع تغيير نمط الحياة فوراً عند التشخيص.
diabetesjournals.org/careالجمعية الأوروبية لدراسة السكري (EASD) — 2023
التوافق المشترك مع ADA يُرسّخ أولوية مثبطات SGLT2 ومحفزات GLP-1 لمرضى أمراض القلب والكلى والسمنة.
easd.orgمنظمة الصحة العالمية (WHO) — دلائل التشخيص
تعتمد HbA1c ≥ 6.5% أو سكر صائم ≥ 126 ملجم/ديسيلتر كمعايير تشخيص موحّدة دولياً للسكري من النوع الثاني.
who.intوزارة الصحة السعودية — الدلائل الإرشادية
تعتمد المملكة على الدلائل العالمية مع تكيّف محلي؛ تُوصي بالفحص الدوري للسكر لكل شخص فوق 40 عاماً أو لديه عوامل خطر.
moh.gov.saوزارة الصحة الإماراتية — برنامج السكري الوطني
أطلقت الإمارات خارطة طريق وطنية للحد من السكري تشمل الفحص المجتمعي والتدخل المبكر ومراكز رعاية متخصصة.
mohap.gov.aeالمعاهد الوطنية للصحة الأمريكية (NIH) — 2023
تدعم NIH تمويل برامج الوقاية من السكري القائمة على نمط الحياة (DPP) وتُثبت فعاليتها على مدار 20 عاماً من المتابعة.
niddk.nih.govالمراجع والمصادر
الدراسات والأوراق البحثية
- Knowler, W. C., et al. (2002). Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. New England Journal of Medicine, 346(6), 393-403.
- دراسة DPP الأشهر عالمياً: تثبت أن تغيير نمط الحياة يتفوق على الميتفورمين في الوقاية من السكري.
- Lean, M. E., et al. (2018). Primary care-led weight management for remission of type 2 diabetes (DiRECT). The Lancet, 391(10120), 541-551.
- دراسة رائدة تُثبت إمكانية عكس مسار السكري من النوع الثاني من خلال إنقاص الوزن.
- Jastreboff, A. M., et al. (2021). Tirzepatide once weekly for the treatment of obesity. NEJM, 387(3), 205-216.
- دراسة SURPASS حول فعالية التيرزيباتايد في خفض السكر والوزن معاً.
- Wilding, J. P. H., et al. (2021). Once-weekly semaglutide in adults with overweight or obesity. NEJM, 384, 989-1002.
- دراسة STEP حول تأثير السيماجلوتايد على الوزن والسكر.
- Zheng, Y., Ley, S. H., & Hu, F. B. (2018). Global aetiology and epidemiology of type 2 diabetes mellitus and its complications. Nature Reviews Endocrinology, 14(2), 88-98.
- مراجعة شاملة لأسباب وانتشار ومضاعفات السكري من النوع الثاني عالمياً.
- Butler, A. E., et al. (2003). Beta-cell deficit and increased beta-cell apoptosis in humans with type 2 diabetes. Diabetes, 52(1), 102-110.
- دراسة محورية عن فقدان خلايا بيتا في البنكرياس عند مرضى النوع الثاني.
الجهات الرسمية والمنظمات
- World Health Organization (WHO). Diabetes Fact Sheet.
- ملخص شامل من منظمة الصحة العالمية حول وبائيات السكري وأنواعه والوقاية منه.
- International Diabetes Federation (IDF). Diabetes Atlas, 10th Edition, 2021.
- أحدث إحصائيات عالمية عن انتشار السكري والتوقعات المستقبلية.
- American Diabetes Association (ADA). Standards of Care in Diabetes — 2024.
- أحدث إرشادات علاجية أمريكية لإدارة السكري بجميع أنواعه.
- National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK/NIH). Type 2 Diabetes Overview.
- مرجع شامل من المعاهد الوطنية للصحة حول النوع الثاني وعلاجه ومضاعفاته.
- U.S. Food and Drug Administration (FDA). Diabetes Information.
- تحديثات FDA حول الأدوية المعتمدة والتحذيرات المتعلقة بمنتجات السكري.
الكتب والموسوعات العلمية
- DeFronzo, R. A., Ferrannini, E., Zimmet, P., & Alberti, K. G. M. M. (2015). International Textbook of Diabetes Mellitus (4th ed.). Wiley-Blackwell.
- من أضخم المراجع الأكاديمية في طب السكري، يشمل الفسيولوجيا المرضية والعلاج الشامل.
- Kahn, C. R., et al. (2021). Joslin’s Diabetes Mellitus (15th ed.). Wolters Kluwer.
- “إنجيل السكري” كما يُسميه الأطباء؛ مرجع كلاسيكي شامل يُغطي كل جوانب المرض.
- American Diabetes Association. (2023). Medical Management of Type 2 Diabetes (8th ed.). ADA.
- كتاب عملي مخصص للأطباء لإدارة السكري من النوع الثاني يومياً.
مقالات علمية مبسطة
- Taubes, G. (2021). “Rethinking Sugar: The Case Against Sweetness.” Scientific American.
- مقال مبسط يستعرض الأدلة العلمية حول تأثير السكر المكرر على الصحة الأيضية.
قراءات إضافية ومصادر للتوسع
- Taylor, R. (2019). “Calorie restriction and reversal of type 2 diabetes.”Expert Review of Endocrinology & Metabolism, 14(4), 279-287.
- لماذا نقترح عليك قراءته؟ لأن البروفيسور روي تايلور هو العقل وراء نظرية “الدورة المزدوجة” (Twin Cycle Hypothesis) التي تُفسر كيف تؤدي الدهون الزائدة في الكبد والبنكرياس إلى السكري — وكيف يمكن عكس ذلك.
- Pratley, R. E., & Aroda, V. R. (2022). “GLP-1 receptor agonists and dual agonists in type 2 diabetes management.”Annual Review of Medicine, 73, 409-424.
- لماذا نقترح عليك قراءته؟ يُقدم مراجعة أكاديمية محدثة عن آليات عمل أحدث أدوية السكري ومستقبلها، وهو مثالي لطلاب الطب والصيدلة.
- Chatterjee, S., Khunti, K., & Davies, M. J. (2017). “Type 2 diabetes.”The Lancet, 389(10085), 2239-2251.
- لماذا نقترح عليك قراءته؟ مراجعة “أم المصادر” في The Lancet تُغطي المرض من الألف إلى الياء بأسلوب أكاديمي رفيع ومحدّث.
إذا وجدت هذا المقال مفيداً، شاركه مع شخص تعرفه قد يستفيد منه. وإذا كنت تشك أنك في خطر أو لديك أي من الأعراض التي ذكرناها، لا تتردد في حجز موعد مع طبيبك لإجراء الفحوصات اللازمة. صحتك قرار يومي، وأنت أحق الناس باتخاذه.


