السكري من النوع الأول: ما هو وكيف تتعامل معه منذ التشخيص حتى التعايش؟
هل يمكن أن يعيش مريض سكري النوع الأول حياة طبيعية مع التطورات الطبية الحديثة؟

السكري من النوع الأول هو مرض مناعي ذاتي مزمن يهاجم فيه الجهاز المناعي خلايا بيتا (Beta cells) المنتجة للإنسولين في البنكرياس ويدمرها. يؤدي ذلك إلى توقف إنتاج الإنسولين كلياً، مما يجعل المريض معتمداً على حقن الإنسولين الخارجي مدى الحياة. يُشخَّص غالباً في مرحلة الطفولة أو المراهقة، لكنه قد يظهر في أي عمر.
هل تلقيت يوماً خبراً مفاجئاً بأن طفلك أو أحد أفراد أسرتك مصاب بـ السكري؟ تلك اللحظة التي ينقلب فيها كل شيء رأساً على عقب، وتبدأ الأسئلة تتدافع: هل سيعيش حياة طبيعية؟ هل سيحتاج إلى الإبر طوال عمره؟ ماذا عن المدرسة والرياضة والأصدقاء؟ أنت لست وحدك في هذا القلق. ففي المملكة العربية السعودية وحدها، تُعَدُّ معدلات الإصابة بسكري النوع الأول عند الأطفال من بين الأعلى عالمياً وفقاً لتقارير الاتحاد الدولي للسكري (IDF) لعام 2024. لكن الخبر الجيد هو أن الطب تقدم تقدماً هائلاً، وأن الأدوات المتاحة اليوم — من مضخات الإنسولين الذكية إلى أجهزة المراقبة المستمرة — جعلت التعايش مع هذا المرض أفضل بكثير مما كان عليه قبل عقد واحد فقط. هذا المقال من “وصفة طبية” سيأخذك في مسار واضح ومتسلسل: من فهم الآلية المناعية وراء المرض، مروراً بالتشخيص الدقيق والخطة العلاجية، وصولاً إلى أدق تفاصيل التعايش اليومي. كل ذلك بمراجعة طبية متخصصة لتطمئن أنك تقرأ معلومات يمكنك الاعتماد عليها.
⚡ حقائق أساسية لا تقبل الجدل
- سكري النوع الأول مرض مناعي ذاتي — لا ذنب لك ولا لطفلك في الإصابة به.
- الإنسولين هو العلاج الوحيد — لا حبوب ولا أعشاب تُغني عنه.
- يُصيب جميع الأعمار، لكنه أكثر شيوعاً عند الأطفال والشباب.
- يختلف جذرياً عن النوع الثاني في الآلية والعلاج والأسباب.
🚨 أعراض تستوجب طوارئ فورية
- عطش شديد + كثرة تبول + فقدان وزن سريع = توجه للطبيب فوراً.
- رائحة فم كالأسيتون + غثيان + تنفس سريع = حماض كيتوني (DKA) — إسعاف عاجل.
- تعرق + رجفة + دوخة = هبوط سكر — تناول 15 غ كربوهيدرات سريعة فوراً.
🔬 فحوصات تؤكد النوع الأول تحديداً
- تحليل الأجسام المضادة (GAD65, IA-2, ZnT8) — يؤكد الهجوم المناعي.
- تحليل الببتيد سي (C-Peptide) — يقيس ما تبقى من إنتاج البنكرياس.
- السكر التراكمي (HbA1c) وحده لا يكفي للتفريق بين النوعين.
💡 أدوات تُحدث فارقاً حقيقياً في حياتك
- مضخة الإنسولين الذكية — تحل محل 3-4 حقن يومية.
- جهاز المراقبة المستمرة CGM (فري ستايل ليبري، ديكسكوم) — ينهي وخز الأصابع.
- حساب الكربوهيدرات — مهارة لا غنى عنها لضبط جرعة الإنسولين.
- عقار تيبليزوماب (Teplizumab) — أول دواء يُؤخّر ظهور المرض (FDA 2022).
ما هو السكري من النوع الأول علمياً وكيف تحدث آلية المرض؟
لفهم سكري النوع الأول، يجب أن نبدأ من البنكرياس (Pancreas)؛ وهو غدة تقع خلف المعدة وتحتوي على تجمعات خلوية دقيقة تُسمى “جزر لانغرهانس” (Islets of Langerhans). داخل هذه الجزر توجد خلايا بيتا المسؤولة عن إنتاج هرمون الإنسولين (Insulin). الإنسولين هو المفتاح الذي يسمح للغلوكوز (السكر) الموجود في الدم بالدخول إلى خلايا الجسم لاستخدامه كوقود للطاقة.
في السكري من النوع الأول، يحدث خلل جوهري: الجهاز المناعي — الذي وظيفته حماية الجسم من الفيروسات والبكتيريا — يُخطئ في التعرف على خلايا بيتا ويعتبرها جسماً غريباً. فيبدأ بإنتاج أجسام مضادة ذاتية (Autoantibodies) وخلايا مناعية من نوع (T-lymphocytes) تهاجم خلايا بيتا وتدمرها بشكل تدريجي. هذا الهجوم لا يحدث بين ليلة وضحاها؛ بل قد يستمر لأشهر أو حتى سنوات قبل أن تظهر الأعراض. لكن بمجرد أن يُدمَّر ما يقارب 80-90% من خلايا بيتا، يفقد البنكرياس قدرته على إنتاج الإنسولين بالكمية الكافية، فيرتفع مستوى السكر في الدم بشكل خطير.
من المهم جداً التأكيد على حقيقة كثيراً ما يساء فهمها: السكري من النوع الأول لا علاقة له بتناول السكريات أو بنمط الحياة الخامل أو بالسمنة. على النقيض من ذلك، فإن السكري من النوع الثاني (Type 2 Diabetes) هو الذي يرتبط بعوامل نمط الحياة ومقاومة الإنسولين. أما النوع الأول فهو مرض مناعي ذاتي (Autoimmune disease) بامتياز، ولا يمكن للمريض أو لأسرته منعه أو التسبب فيه بأي سلوك غذائي.
حقيقة طبية مهمة: وفقاً للاتحاد الدولي للسكري (IDF Diabetes Atlas, 10th Edition)، يُقدَّر عدد الأطفال والمراهقين المصابين بسكري النوع الأول حول العالم بأكثر من 1.2 مليون شخص تحت سن العشرين (بيانات 2024)، وتُسجَّل أكثر من 100,000 حالة جديدة سنوياً في هذه الفئة العمرية.
المختبر الفسيولوجي
على المستوى الجزيئي، يبدأ التدمير المناعي لخلايا بيتا حين تُقدِّم الخلايا العارضة للمستضد (Antigen-presenting cells) بروتينات خاصة بخلايا بيتا — مثل إنزيم ديكاربوكسيلاز حمض الغلوتاميك (GAD65) وبروتين الإنسولين ذاته — إلى الخلايا التائية المساعدة (CD4+ T cells) عبر مركب التوافق النسيجي من الدرجة الثانية (MHC Class II). تتنشط بعدها الخلايا التائية القاتلة (CD8+ Cytotoxic T cells) التي تتسلل إلى جزر لانغرهانس وتُطلق إنزيمات البيرفورين (Perforin) والغرانزيم (Granzyme) لتثقب أغشية خلايا بيتا وتقتلها بآلية الموت الخلوي المبرمج (Apoptosis). هذه العاصفة المناعية الصامتة قد تستمر لسنوات قبل أن يشعر المريض بأي عرض سريري.
ما هي أسباب السكري من النوع الأول ولماذا يحدث هذا الخلل؟
لا يزال السبب الدقيق وراء أسباب سكري النوع الأول غير مفهوم بالكامل حتى الآن، وهذا ما يجعله محيراً للباحثين والأطباء على حد سواء. لكن الأدلة العلمية المتراكمة تشير إلى أن المرض ينتج عن تفاعل معقد بين عدة عوامل لا يكفي أي منها وحده لإحداث الإصابة.
العامل الوراثي والجيني: يلعب الاستعداد الجيني دوراً محورياً. فقد أثبتت الأبحاث أن جينات معينة على الكروموسوم السادس — تحديداً جينات منطقة (HLA – Human Leukocyte Antigen) — ترفع خطر الإصابة بشكل ملحوظ. الأنماط الجينية HLA-DR3 وHLA-DR4 مرتبطة بأكثر من 50% من الحالات. ومع ذلك، فإن وجود هذه الجينات لا يعني حتمية الإصابة؛ إذ يحمل كثير من الأشخاص هذه الجينات ولا يصابون أبداً. لقد وجدت دراسة نُشرت في مجلة Nature Reviews Endocrinology عام 2020 أن أكثر من 60 موقعاً جينياً مختلفاً يساهم في تحديد القابلية للإصابة بالنوع الأول من السكري.
المحفزات البيئية: يعتقد العلماء أن عوامل بيئية معينة تعمل كـ”الشرارة” التي تُشعل الهجوم المناعي لدى الأشخاص المستعدين وراثياً. من أبرز هذه المحفزات:
- العدوى الفيروسية: بعض الفيروسات مثل فيروسات كوكساكي (Coxsackievirus) وفيروس الحصبة الألمانية (Rubella) والفيروس المعوي (Enterovirus) قد تؤدي إلى تحفيز الجهاز المناعي بطريقة خاطئة. فقد أشارت دراسة منشورة في مجلة The BMJ عام 2019 إلى أن العدوى بالفيروسات المعوية في مرحلة الطفولة المبكرة ترتبط بزيادة خطر الإصابة بسكري النوع الأول.
- عوامل غذائية مبكرة: تُشير بعض الأبحاث إلى أن التعرض المبكر جداً لحليب البقر أو نقص فيتامين D في مرحلة الرضاعة قد يكون له دور — وإن كانت الأدلة لا تزال غير حاسمة.
- عوامل جغرافية: ومن الملاحظ أن معدلات الإصابة ترتفع كلما ابتعدنا عن خط الاستواء. فنلندا والسويد تسجلان أعلى المعدلات عالمياً.
هذا المزيج المعقد بين الجينات والبيئة يجعل من المستحيل حالياً “منع” المرض. وعليه فإن أي شخص يدعي أن سبب إصابة طفلك هو طعام معين أو إهمال في الرعاية — فهو مخطئ تماماً.
لمحة سريعة: في المملكة العربية السعودية، كشفت دراسة نُشرت في مجلة Annals of Saudi Medicine عام 2022 أن معدل الإصابة بسكري النوع الأول بين الأطفال السعوديين يصل إلى نحو 31.4 حالة لكل 100,000 طفل سنوياً، وهو من أعلى المعدلات في منطقة الشرق الأوسط.
تصريح طبي متخصص — الدكتور محمد الشامي | اختصاصي السكري والغدد الصماء:
“أنصح كل أسرة لديها طفل مصاب بسكري النوع الأول بالتخلي عن الشعور بالذنب فوراً. لقد قابلت مئات العائلات التي تعتقد أنها السبب، والحقيقة العلمية الراسخة أنه مرض مناعي لا يستطيع أحد التحكم فيه. ركزوا طاقتكم على الإدارة الذكية للمرض بدلاً من البحث عن سبب لا ذنب لكم فيه.”
— الدكتور محمد الشامي، موقع وصفة طبية
اقرأ أيضاً: لماذا تشعر بالتعب المستمر رغم النوم الكافي؟ الأسباب المخفية والحلول الفعالة
ما هي الأعراض المبكرة ومتى يجب التوجه للطبيب فوراً؟
تظهر أعراض السكري من النوع الأول عادةً بشكل سريع نسبياً — خلال أسابيع قليلة — وهذا يختلف عن النوع الثاني الذي قد يتطور ببطء على مدار سنوات. من الضروري التعرف على هذه العلامات لأن التأخر في التشخيص قد يؤدي إلى مضاعفات خطيرة تهدد الحياة.
الأعراض الأساسة تتضمن عدة علامات يسهل ملاحظتها إذا كنت منتبهاً. العطش الشديد المستمر (Polydipsia) يأتي في المقدمة؛ إذ يشرب المريض كميات غير معتادة من الماء والسوائل دون أن يشعر بالارتواء. كثرة التبول (Polyuria) — خاصة أثناء الليل — تُعَدُّ من أولى العلامات التي يلاحظها الأهل عند الأطفال. الجوع الشديد (Polyphagia) رغم تناول الطعام بشكل طبيعي يحدث لأن الخلايا لا تستطيع استخدام الغلوكوز بدون الإنسولين فتبقى “جائعة”. وفقدان الوزن السريع غير المبرر يُعَدُّ من أكثر الأعراض إنذاراً؛ إذ يبدأ الجسم بتكسير الدهون والعضلات للحصول على الطاقة. بالإضافة إلى ذلك، يعاني المريض من إرهاق شديد وضبابية في الرؤية.
كيف تختلف الأعراض عند الأطفال والمراهقين؟
عند الأطفال تحديداً، هناك علامات خاصة يجب ألا يتجاهلها أي أب أو أم. التبول اللاإرادي المفاجئ (Bedwetting) عند طفل كان قد تخطى هذه المرحلة منذ سنوات يُعَدُّ ناقوس خطر واضحاً. فقدان الوزن الملحوظ خلال أسابيع قليلة — خاصة مع شهية مفتوحة — يستوجب فحصاً فورياً. كذلك تغيرات المزاج الحادة والعصبية المفاجئة والصعوبة في التركيز الدراسي قد تكون مرتبطة بارتفاع السكر. ومن الأعراض التي يغفل عنها كثيرون: الالتهابات الفطرية المتكررة في منطقة الحفاض عند الأطفال الصغار، أو الالتهابات الجلدية التي لا تستجيب للعلاج التقليدي.
مثال تطبيقي من واقع الحياة: تخيل أن ابنتك ذات السبع سنوات بدأت تستيقظ مرتين أو ثلاثاً كل ليلة للذهاب إلى الحمام. لاحظتِ أنها تشرب الماء بشراهة غير معتادة، وبدأت تفقد وزنها رغم أنها تأكل جيداً. قد تظنين أنها مرحلة عابرة أو نتيجة الطقس الحار. لكن هذه العلامات الثلاث مجتمعة — العطش، كثرة التبول، فقدان الوزن — هي إشارة واضحة تستوجب إجراء تحليل سكر فوري. فحص بسيط بقطرة دم واحدة يمكنه كشف الأمر خلال ثوانٍ. التشخيص المبكر في هذه الحالة قد ينقذ طفلتك من الدخول في حالة الحماض الكيتوني السكري الخطيرة.
معلومة مهمة: وفقاً لمراكز السيطرة على الأمراض والوقاية منها (CDC)، فإن نحو 40% من حالات سكري النوع الأول عند الأطفال تُشخَّص لأول مرة عندما يصل الطفل إلى غرفة الطوارئ في حالة حماض كيتوني — وهذا يعني أن الأعراض أُهملت لأسابيع.
كيف يتم التشخيص الدقيق وما الفحوصات الطبية المطلوبة؟
تشخيص السكري بشكل عام ليس صعباً؛ تحليل سكر الدم العشوائي أو الصائم يكفي لكشف الارتفاع. لكن التحدي الحقيقي يكمن في تأكيد أن المريض مصاب تحديداً بالنوع الأول وليس بالنوع الثاني أو أحد الأنواع النادرة الأخرى (مثل MODY أو LADA). هذا التمييز حيوي لأنه يحدد خطة العلاج بالكامل.
يبدأ التقييم عادة بالفحوصات الأساسة: قياس سكر الدم الصائم (Fasting Blood Glucose) — والقيمة الطبيعية أقل من 100 mg/dL، بينما تشير قراءة 126 mg/dL أو أعلى إلى السكري. كذلك تحليل السكر التراكمي (HbA1c) الذي يعكس متوسط مستوى السكر خلال الأشهر الثلاثة السابقة — وقراءة 6.5% أو أعلى تؤكد التشخيص. لكن هذه الفحوصات وحدها لا تكفي للتفريق بين النوعين.
اقرأ أيضاً: الفحوصات الطبية الدورية: متى يجب أن تبدأ وما الذي تحتاجه في كل عمر؟
ما أهمية تحليل الأجسام المضادة في تأكيد التشخيص؟
تحليل الأجسام المضادة الذاتية (Autoantibodies testing) هو الفحص الذهبي لتأكيد أن السكري من النوع الأول. يبحث هذا التحليل عن أجسام مضادة يصنعها الجهاز المناعي ضد مكونات خلايا بيتا. من أهم هذه الأجسام المضادة: مضادات GAD65 (Glutamic Acid Decarboxylase antibodies)، ومضادات IA-2 (Insulinoma-associated antigen-2 antibodies)، ومضادات الإنسولين (Insulin Autoantibodies – IAA)، ومضادات ZnT8 (Zinc transporter 8 antibodies). وجود واحد أو أكثر من هذه الأجسام المضادة — مع ارتفاع السكر — يؤكد بشكل شبه قاطع أن المرض مناعي ذاتي.
كيف يقيس تحليل الببتيد سي كمية الإنسولين المتبقية؟
تحليل الببتيد سي (C-Peptide) يُعَدُّ أداة تشخيصية بالغة الأهمية. الببتيد سي هو جزيء يُفرَز من البنكرياس بكميات متساوية مع الإنسولين. قياسه يُعطي الطبيب صورة دقيقة عن مقدار الإنسولين الذي لا يزال البنكرياس قادراً على إنتاجه. في سكري النوع الأول، تكون مستويات الببتيد سي منخفضة جداً أو غير قابلة للقياس، مما يؤكد أن البنكرياس توقف فعلياً عن العمل. بينما في النوع الثاني، تكون المستويات طبيعية أو مرتفعة لأن المشكلة ليست في إنتاج الإنسولين بل في مقاومة الخلايا له.
🔬 إضاءة تشخيصية: يُمكن لتحليل الأجسام المضادة أن يكشف عن المرض قبل سنوات من ظهور أي أعراض. ولهذا السبب تُجري بعض المراكز البحثية الكبرى — مثل دراسة TrialNet الأمريكية — فحوصات مسحية لأقارب المصابين من الدرجة الأولى لتحديد من هم “في مرحلة ما قبل السكري المناعي” وتقديم تدخلات وقائية مبكرة.
اقتباس من باحث متخصص — البروفيسور Mark A. Atkinson:
“إن فهمنا لمرحلة ما قبل الأعراض في سكري النوع الأول قد تغير جذرياً. أصبح بإمكاننا الآن تحديد الأفراد المعرضين للخطر قبل سنوات من فقدان خلايا بيتا بالكامل، وهذا يفتح نافذة حقيقية للتدخل المبكر.”
— البروفيسور Mark A. Atkinson، مدير مركز أبحاث السكري في جامعة فلوريدا (University of Florida)، أحد أبرز الباحثين عالمياً في المناعة الذاتية للسكري.
كيف تُبنى الخطة العلاجية ولماذا الإنسولين هو الحياة؟
لنكن واضحين تماماً: لا يوجد حتى الآن أي علاج يشفي من السكري من النوع الأول بشكل نهائي. لا حبوب، لا أعشاب، لا وصفات شعبية، لا حجامة، ولا أي ادعاء تسمعه على وسائل التواصل الاجتماعي. علاج السكري من النوع الأول يعتمد حصرياً على تعويض الإنسولين المفقود من الخارج. هذه ليست “نظرة تشاؤمية”؛ بل هي حقيقة علمية يجب أن يفهمها كل مريض وكل أسرة لأن التأخر في بدء الإنسولين بسبب البحث عن “بدائل طبيعية” قد يودي بحياة المريض.
ما هي أنواع الإنسولين وطرق الحقن التقليدية؟
يعتمد علاج السكري من النوع الأول على نظام يُعرف بـ”العلاج المكثف بالإنسولين” (Intensive Insulin Therapy)، يحاكي الطريقة الطبيعية التي يفرز بها البنكرياس السليم الإنسولين. هذا النظام يتكون من نوعين أساسين:
الإنسولين القاعدي (Basal Insulin) طويل المفعول — مثل غلارجين (Glargine) أو ديتيمير (Detemir) أو ديغلوديك (Degludec) — يُحقن مرة أو مرتين يومياً. وظيفته تغطية احتياجات الجسم الأساسة من الإنسولين بين الوجبات وأثناء النوم، إذ يعمل على إبقاء مستوى السكر مستقراً طوال اليوم.
الإنسولين السريع (Rapid-acting Insulin) أو البلعي (Bolus Insulin) — مثل ليسبرو (Lispro) أو أسبارت (Aspart) أو غلوليسين (Glulisine) — يُحقن قبل كل وجبة مباشرة. وظيفته التعامل مع الارتفاع الحاد في السكر الذي يحدث بعد تناول الطعام. جرعته تعتمد على كمية الكربوهيدرات في الوجبة ومستوى السكر الحالي.
يحتاج معظم المرضى إلى 3-4 حقن يومياً على الأقل باستخدام أقلام الإنسولين (Insulin pens) الحديثة التي جعلت عملية الحقن أقل إيلاماً بكثير مقارنة بالحقن القديمة.
كيف غيّرت مضخات الإنسولين حياة المرضى؟
مضخة الإنسولين (Insulin Pump) تُعَدُّ قفزة نوعية في علاج السكري من النوع الأول. هي جهاز صغير بحجم الهاتف المحمول تقريباً يُثبَّت على الجسم ويُوصل الإنسولين السريع بشكل مستمر عبر أنبوب رفيع (Cannula) يُدخل تحت الجلد. المضخة تحل محل الحقن المتكررة؛ فهي تُوفر جرعة قاعدية مستمرة (Basal rate) على مدار الساعة، ويُمكن للمريض برمجة جرعات إضافية (Bolus) عند الوجبات بضغطة زر.
من أبرز المضخات الحديثة المتوفرة في الأسواق العربية (2025-2026): مضخة ميدترونيك 780G (Medtronic 780G) ومضخة تانديم تي سليم (Tandem t:slim X2). وما يميز الجيل الأحدث هو تقنية “الحلقة المغلقة الهجينة” (Hybrid Closed-Loop System)، حيث تتصل المضخة بجهاز مراقبة السكر المستمر وتُعدِّل جرعة الإنسولين تلقائياً بناءً على قراءة السكر الفعلية. هذا يقترب — ولو جزئياً — من فكرة “البنكرياس الاصطناعي” (Artificial Pancreas).
رقم يستحق التوقف: أثبتت دراسة منشورة في مجلة The New England Journal of Medicine عام 2022 أن أنظمة الحلقة المغلقة الهجينة حسّنت نسبة الوقت الذي يقضيه المريض ضمن نطاق السكر الطبيعي (Time in Range) بمعدل 2.6 ساعة إضافية يومياً مقارنة بالحقن التقليدية.
ما دور أجهزة المراقبة المستمرة للسكر في الإدارة اليومية؟
جهاز قياس السكر المستمر (Continuous Glucose Monitor – CGM) أحدث ثورة حقيقية في كيفية التعايش مع السكري من النوع الأول. بدلاً من وخز الأصابع 6-8 مرات يومياً، يُثبَّت حساس صغير تحت الجلد (عادة على الذراع أو البطن) يقيس مستوى الغلوكوز في السائل الخلالي كل 1-5 دقائق ويُرسل القراءات إلى تطبيق على الهاتف الذكي أو شاشة مخصصة.
من أشهر الأجهزة المتاحة حالياً: نظام فري ستايل ليبري (FreeStyle Libre 3) من شركة أبوت (Abbott)، وأجهزة ديكسكوم (Dexcom G7). هذه الأجهزة لا تُظهر الرقم الحالي فحسب؛ بل تعرض اتجاه السكر (هل يرتفع أم ينخفض) وتُطلق إنذارات تنبيهية إذا اقترب السكر من مستويات خطرة. هذه الميزة تُعَدُّ منقذة للحياة خاصة أثناء النوم.
📱 أتعلم؟ يستطيع الآباء والأمهات مراقبة مستويات سكر أطفالهم عن بُعد عبر تطبيقات مرتبطة بأجهزة CGM. تخيل أن طفلك في المدرسة وأنت في العمل، وتتلقى إشعاراً على هاتفك بأن سكره بدأ بالانخفاض — يمكنك الاتصال بالمدرسة فوراً لإعطائه عصيراً قبل أن يشعر بأي أعراض.
صندوق اقتباس طبي — بيان رسمي:
وفقاً لإدارة الغذاء والدواء الأمريكية (FDA)، فقد منحت الموافقة في عام 2023 لأول نظام توصيل إنسولين آلي بالكامل (Fully Automated Insulin Delivery) للأطفال والبالغين المصابين بسكري النوع الأول، مما يمثل خطوة تاريخية نحو تقليل العبء اليومي لإدارة المرض وتحسين السيطرة على مستويات السكر.
اقتباس من باحث متخصص — البروفيسور Roman Hovorka:
“تكنولوجيا الحلقة المغلقة لم تعد حلماً مستقبلياً. البيانات السريرية تؤكد أنها تُحسِّن بشكل كبير جودة السيطرة على السكر وتُقلل من نوبات الانخفاض الحاد، خاصة عند الأطفال والمراهقين الذين يعانون من صعوبة التحكم اليدوي.”
— البروفيسور Roman Hovorka، أستاذ الهندسة الأيضية في جامعة كامبريدج (University of Cambridge)، المملكة المتحدة، ورائد تطوير أنظمة البنكرياس الاصطناعي.
ما هي مضاعفات السكري من النوع الأول الحادة وكيف تتصرف في حالات الطوارئ؟
مضاعفات السكري من النوع الأول تنقسم إلى نوعين: حادة (قصيرة المدى) ومزمنة (طويلة المدى). في هذا القسم سنركز على المضاعفات الحادة لأنها تهدد الحياة مباشرة وتتطلب تصرفاً فورياً. معرفة هذه المضاعفات ليست رفاهية؛ بل هي مهارة إنقاذ حياة يجب أن يتقنها كل مريض وكل شخص يعيش بجواره.
ما هو الحماض الكيتوني السكري وكيف تميز أعراضه؟
الحماض الكيتوني السكري (Diabetic Ketoacidosis – DKA) هو أخطر المضاعفات الحادة لسكري النوع الأول وأكثرها رعباً. يحدث عندما ينخفض الإنسولين بشكل حاد — سواء بسبب عدم أخذ الجرعة أو بسبب مرض آخر يرفع الحاجة للإنسولين — فيبدأ الجسم بتكسير الدهون بشكل مفرط كمصدر بديل للطاقة. ينتج عن ذلك تراكم مواد حمضية تُسمى “الكيتونات” (Ketones) في الدم، مما يُحدث تحمضاً خطيراً يؤثر على كل أعضاء الجسم.
كيف تتعرف على أعراضه؟ رائحة الفم تصبح شبيهة برائحة الفاكهة المتخمرة أو الأسيتون (رائحة طلاء الأظافر). غثيان وقيء متكرر. آلام شديدة في البطن. تنفس سريع وعميق يُعرف بـ”تنفس كوسماول” (Kussmaul breathing) — وهو محاولة الجسم للتخلص من الحموضة الزائدة عبر الرئتين. جفاف شديد وتسارع في نبضات القلب. وفي الحالات المتقدمة: تشوش في الوعي أو فقدان كامل للوعي.
إذا لاحظت هذه الأعراض، توجه إلى أقرب طوارئ فوراً. الحماض الكيتوني يُعالج في المستشفى بالسوائل الوريدية والإنسولين تحت مراقبة مكثفة. التأخر في العلاج قد يكون قاتلاً.
⚠️ تنبيه عاجل: وفقاً لمنظمة الصحة العالمية (WHO)، فإن الحماض الكيتوني السكري لا يزال يمثل سبباً رئيساً للوفاة عند الأطفال المصابين بسكري النوع الأول في البلدان ذات الموارد المحدودة، حيث يصعب الوصول إلى الإنسولين أو الرعاية الطبية الطارئة في الوقت المناسب.
كيف تتعامل مع هبوط السكر الحاد بسرعة وأمان؟

هبوط السكر الحاد (Hypoglycemia) هو الوجه الآخر للخطر. يحدث عندما ينخفض مستوى الغلوكوز في الدم عن 70 mg/dL. أسبابه عديدة: جرعة إنسولين زائدة، تأخر وجبة الطعام، ممارسة رياضة شاقة دون تعديل الجرعة، أو شرب الكحول. أعراض هبوط السكر المفاجئ تبدأ عادةً بالتعرق البارد والرجفة والدوخة وتسارع ضربات القلب. قد يشعر المريض بجوع مفاجئ شديد أو تنميل حول الفم. في الحالات الشديدة، يحدث تشوش ذهني أو تشنجات أو فقدان وعي.
العلاج السريع يعتمد على “قاعدة الـ 15” الشهيرة:
- تناول 15 غراماً من الكربوهيدرات سريعة الامتصاص — مثل 3-4 حبات تمر صغيرة، أو نصف كوب عصير فواكه، أو 3-4 أقراص غلوكوز.
- انتظر 15 دقيقة ثم أعد قياس السكر.
- إذا بقي أقل من 70 mg/dL، كرر العملية.
- بمجرد عودة السكر فوق 70، تناول وجبة خفيفة تحتوي على بروتين وكربوهيدرات معقدة لمنع الهبوط مرة أخرى.
أما إذا فقد المريض وعيه، فلا تحاول إعطاءه طعاماً أو شراباً عبر الفم أبداً — خطر الاختناق حقيقي. استخدم حقنة الغلوكاغون (Glucagon) الطارئة إن توفرت، واتصل بالإسعاف فوراً.
نصيحة عملية من المستشار الدوائي جاسم محمد مراد: “أنصح كل مريض بسكري النوع الأول أن يحتفظ دائماً بحقنة غلوكاغون في متناول اليد — واحدة في المنزل وواحدة في حقيبته الشخصية. كما يجب أن يتعلم أفراد الأسرة والأصدقاء المقربون كيفية استخدامها. الدقائق القليلة التي تمر بين فقدان الوعي ووصول الإسعاف قد تكون الفارق بين الحياة والموت.”
— المستشار الدوائي جاسم محمد مراد، موقع وصفة طبية
غرابة طبية تستحق التأمل: هل تعلم أن مريض سكري النوع الأول قد يعاني من هبوط سكر أثناء النوم دون أن يستيقظ؟ تُعرف هذه الحالة بـ”هبوط السكر الليلي غير المحسوس” (Nocturnal Hypoglycemia Unawareness). ولهذا السبب أصبحت أجهزة المراقبة المستمرة — التي تُطلق إنذاراً صوتياً عند الانخفاض — أداة منقذة للحياة حرفياً أثناء ساعات الليل.
كيف يتعايش مريض السكري يومياً مع التغذية والرياضة؟
التعايش مع السكري من النوع الأول ليس مجرد “أخذ إبر”؛ بل هو منظومة يومية متكاملة تشمل: مراقبة السكر، ضبط جرعات الإنسولين، اختيار الطعام بذكاء، وممارسة النشاط البدني بوعي. هذه المنظومة ليست عقوبة — بل هي مهارة حياتية يتقنها المريض تدريجياً حتى تصبح جزءاً طبيعياً من روتينه.
التغذية لمريض سكري النوع الأول لا تعني “حرمان” بقدر ما تعني “وعي”. يستطيع المريض تناول كل أنواع الطعام تقريباً — بما فيها الحلويات في المناسبات — بشرط أن يعرف كيف يحسب كمية الكربوهيدرات ويُعدِّل جرعة الإنسولين السريع وفقاً لها. هذا التوازن بين الطعام والإنسولين هو جوهر الإدارة اليومية الناجحة.
من ناحية أخرى، الرياضة ليست ممنوعة بل هي مطلوبة ومفيدة جداً. تُحسِّن حساسية الجسم للإنسولين وتساعد في ضبط مستوى السكر على المدى الطويل. لكنها تتطلب تخطيطاً ذكياً: قياس السكر قبل التمرين وبعده، وتقليل جرعة الإنسولين أو تناول وجبة خفيفة إضافية قبل النشاط الشاق لتجنب الهبوط. أبطال عالميون في كرة القدم والسباحة وألعاب القوى يعيشون مع سكري النوع الأول ويحققون إنجازات استثنائية.
كيف يعمل نظام حساب الكربوهيدرات وما أهميته العملية؟

حساب الكربوهيدرات (Carbohydrate Counting) هو المهارة الأهم التي يتعلمها مريض سكري النوع الأول. الفكرة بسيطة: الكربوهيدرات هي المكون الغذائي الذي يرفع السكر أكثر من غيره. إذا عرفت كم غراماً من الكربوهيدرات ستأكل، يمكنك حساب جرعة الإنسولين السريع بدقة.
كيف يتم ذلك عملياً؟ يُحدد الطبيب لكل مريض ما يُسمى “نسبة الإنسولين إلى الكربوهيدرات” (Insulin-to-Carb Ratio – ICR). مثلاً: إذا كانت نسبتك 1:10، فهذا يعني أنك تحتاج وحدة إنسولين واحدة لكل 10 غرامات كربوهيدرات. فإذا كنت ستأكل وجبة تحتوي على 60 غراماً من الكربوهيدرات، ستحتاج 6 وحدات إنسولين سريع.
مثال تطبيقي: لنفترض أن شاباً عمره 18 عاماً مصاباً بسكري النوع الأول يريد تناول وجبة غداء تتكون من طبق أرز صغير (45 غرام كربوهيدرات) + قطعة دجاج مشوية (0 كربوهيدرات تقريباً) + سلطة خضار (5 غرام كربوهيدرات) + كوب لبن (12 غرام كربوهيدرات). المجموع: 62 غراماً. نسبته (ICR) هي 1:10. إذاً جرعته: 6 وحدات إنسولين سريع يأخذها قبل الأكل بـ 10-15 دقيقة. هذه العملية تبدو معقدة في البداية، لكنها تصبح تلقائية بعد أسابيع من الممارسة.
تعليق تغذوي متخصص — الدكتورة علا الأحمد | اختصاصية تغذية علاجية:
“أحب أن أذكّر مرضى سكري النوع الأول وأسرهم بأن النظام الغذائي الصحي لمريض السكري هو نفسه النظام الصحي لأي إنسان: إكثار من الخضروات والبروتينات والدهون الصحية، وتقليل السكريات المكررة والمصنعة. الفارق الوحيد هو أن المريض يجب أن يكون واعياً بكمية الكربوهيدرات لضبط جرعة الإنسولين — وهذا مهارة وليس عقوبة.”
— الدكتورة علا الأحمد، موقع وصفة طبية
اقتباس من باحث متخصص — البروفيسور Jay S. Skyler:
“التقدم الذي أحرزناه في العقد الأخير في مجال سكري النوع الأول — من أنظمة التوصيل الآلي للإنسولين إلى العلاجات المناعية المعدِّلة — يجعلني متفائلاً بأننا أقرب من أي وقت مضى إلى تغيير المسار الطبيعي للمرض جذرياً.”
— البروفيسور Jay S. Skyler, أستاذ الطب والأطفال وعلم النفس في كلية الطب بجامعة ميامي (University of Miami Miller School of Medicine)، ورائد عالمي في الأبحاث السريرية لسكري النوع الأول.
ما أحدث التطورات العلاجية والأمل في المستقبل؟
لا يكتمل الحديث عن السكري من النوع الأول دون التطرق إلى أحدث علاجات السكري من النوع الأول التي تجعل المستقبل أكثر إشراقاً. فالمجتمع العلمي لم يتوقف عند الإنسولين؛ بل يعمل على عدة جبهات واعدة قد تُغير قواعد اللعبة بالكامل.
في نوفمبر 2022، وافقت إدارة الغذاء والدواء الأمريكية (FDA) على عقار تيبليزوماب (Teplizumab) — المعروف تجارياً باسم “تزيلد” (Tzield) — وهو أول دواء على الإطلاق مُصمم لتأخير ظهور سكري النوع الأول عند الأشخاص المعرضين لخطر مرتفع (المرحلة الثانية من المرض المناعي). أثبتت دراسة منشورة في The New England Journal of Medicine عام 2019 أن تيبليزوماب أخّر ظهور الأعراض السريرية بمتوسط عامين. هذا التطور يُعَدُّ تاريخياً لأنه أول مرة يتم فيها التدخل في المسار المناعي للمرض قبل أن يتحول إلى سكري كامل.
كذلك تُجرى حالياً أبحاث واعدة على زراعة خلايا بيتا المُشتقة من الخلايا الجذعية (Stem cell-derived beta cells). شركة فيرتكس فارماسيوتيكالز (Vertex Pharmaceuticals) أعلنت عام 2024 عن نتائج أولية مبشرة لعلاج يُدعى VX-880، حيث تمكن بعض المشاركين في التجربة من التوقف عن الإنسولين الخارجي بالكامل — وهو إنجاز لم يسبق تحقيقه من قبل. لكن هذه العلاجات لا تزال في مراحل التجارب السريرية ولم تُعتمد بعد للاستخدام العام.
أما سؤال “هل يمكن الشفاء من السكري النوع الأول؟” — فالإجابة الصادقة حتى منتصف 2026 هي: ليس بعد، لكننا أقرب مما كنا في أي وقت مضى. الأبحاث تسير بوتيرة متسارعة، والأمل حقيقي ومبني على بيانات علمية صلبة.
أغرب معلومة في هذا المقال: في عام 2023، أعلنت شركة فيرتكس أن مريضاً واحداً مشاركاً في تجربة VX-880 — كان مصاباً بسكري النوع الأول منذ أكثر من 40 عاماً — استطاع لأول مرة في حياته الاستغناء عن الإنسولين الخارجي بالكامل بعد زراعة خلايا بيتا المشتقة من الخلايا الجذعية. نعم، أربعون عاماً من الحقن اليومية ثم توقف عنها. هذا ليس خيالاً علمياً؛ بل بيانات منشورة في مؤتمرات طبية دولية رسمية — وإن كان الطريق نحو التعميم لا يزال طويلاً.
الفرق بين السكري النوع الأول والثاني: أوجه الاختلاف الجوهرية
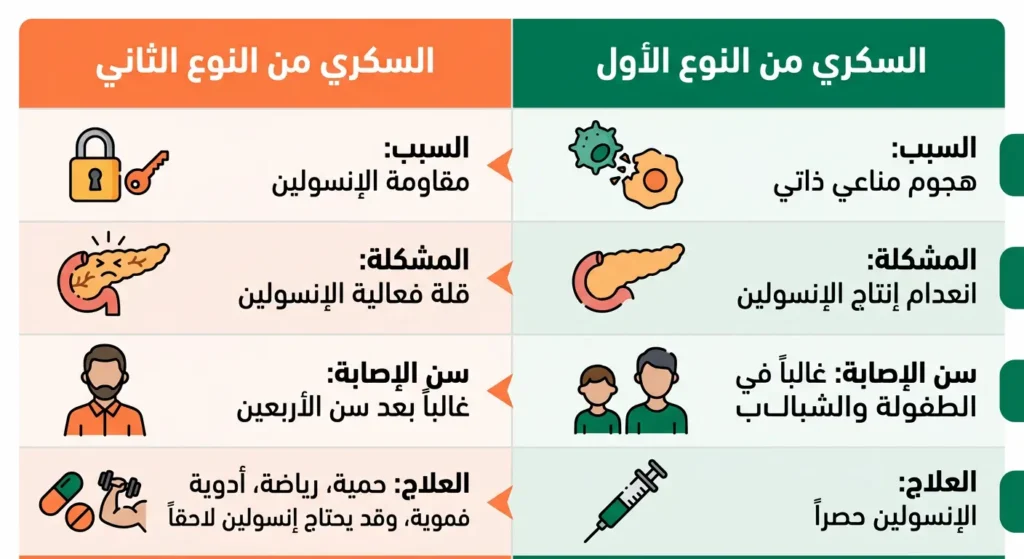
يخلط كثير من الناس بين النوعين رغم أنهما مرضان مختلفان تماماً في الآلية والسبب والعلاج. في السكري من النوع الأول، يتوقف البنكرياس عن إنتاج الإنسولين بسبب تدمير مناعي لخلايا بيتا. بينما في النوع الثاني، ينتج البنكرياس إنسولين لكن خلايا الجسم تقاوم تأثيره (مقاومة الإنسولين – Insulin Resistance)، وقد ينخفض إنتاجه تدريجياً لاحقاً.
النوع الأول يُشخَّص غالباً في الطفولة أو الشباب ويتطلب إنسولين فوري ومدى الحياة. النوع الثاني يظهر عادةً بعد سن الأربعين ويرتبط بالسمنة وقلة النشاط البدني، ويمكن السيطرة عليه أحياناً بالحمية والرياضة والأدوية الفموية. بالمقابل، النوع الأول يمثل نحو 5-10% فقط من إجمالي حالات السكري عالمياً، بينما النوع الثاني يمثل الغالبية العظمى (90-95%). لكن هذه النسبة الصغيرة لا تُقلل من خطورته — فمضاعفاته الحادة (كالحماض الكيتوني) قد تكون أسرع وأخطر.
ربط مفيد: إذا أردت التعمق أكثر في الفرق بين السكري النوع الأول والثاني أو فهم الأنواع الأخرى من السكري، ننصحك بقراءة مقال “ما هو السكري” على موقع وصفة طبية لفهم الصورة الكاملة.
الحياة اليومية في السعودية: تحديات وحلول
التعايش مع سكري النوع الأول في المملكة العربية السعودية يحمل تحديات خاصة تتعلق بالمناخ والثقافة الغذائية والتوعية المجتمعية. الحرارة المرتفعة في فصل الصيف قد تؤثر على فعالية الإنسولين إذا لم يُحفظ بشكل صحيح — درجة حرارة التخزين المثالية بين 2-8 درجات مئوية في الثلاجة، ويجب ألا يتعرض للحرارة المباشرة أبداً. وخلال شهر رمضان، يواجه المرضى وأسرهم سؤالاً متكرراً: هل يمكن لمريض سكري النوع الأول الصيام؟
الجواب ليس موحداً؛ بل يعتمد على حالة كل مريض. لقد أوصت الجمعية الأمريكية للسكري (ADA) وتقرير IDF-DAR لإدارة السكري في رمضان بأن مرضى سكري النوع الأول يُصنَّفون عادةً ضمن الفئة “عالية الخطورة” للصيام. كثير من الأطباء ينصحون بعدم الصيام خاصة عند الأطفال والمراهقين والحوامل ومن يعانون من تقلبات شديدة في السكر. لكن بعض البالغين المستقرين — وبعد استشارة طبيبهم وتعديل الجرعات بعناية — قد يتمكنون من الصيام تحت مراقبة لصيقة. القرار يجب أن يكون طبياً وليس اجتماعياً.
من الناحية الإيجابية، أطلقت المملكة عدة مبادرات لدعم مرضى السكري، أبرزها تطبيق “صحتي” الذي يتيح حجز المواعيد ومتابعة النتائج، وتوفير مستلزمات السكري مجاناً عبر مستشفيات وزارة الصحة. كما أن أجهزة المراقبة المستمرة ومضخات الإنسولين أصبحت متاحة بشكل أوسع في المراكز المتخصصة في الرياض وجدة والدمام.
واقع محلي مهم: تُشير بيانات الهيئة العامة للإحصاء في السعودية إلى أن السكري بنوعيه يُصيب نحو ربع السكان البالغين. وبرغم أن النوع الثاني يمثل الغالبية، إلا أن ارتفاع معدل النوع الأول عند الأطفال السعوديين جعل المملكة من أكثر البلدان استثماراً في أبحاث السكري عبر مراكز مثل مركز الملك سلمان لأبحاث الإعاقة ومستشفى الملك فيصل التخصصي.
الوصفة الطبية من موقعنا
ننصح كل مريض بسكري النوع الأول — وكل أسرة تعيش مع هذا المرض — بعدم الاكتفاء بالإنسولين وحده، بل بتبني نمط حياة يُعزز صحة الميتوكوندريا (Mitochondria) داخل خلاياكم. تناول الأطعمة الغنية بأحماض أوميغا-3 الدهنية (مثل سمك السلمون وبذور الكتان) يُقلل من الالتهاب المزمن منخفض الدرجة (Low-grade chronic inflammation) الذي يُسرّع المضاعفات الوعائية؛ إذ تعمل هذه الأحماض الدهنية على تثبيط مسار NF-κB الالتهابي داخل البطانة الوعائية (Endothelium).
كذلك فإن ممارسة تمارين التنفس العميق والتأمل الواعي (Mindfulness) يُعيد ضبط محور HPA (Hypothalamic-Pituitary-Adrenal axis) ويُخفض مستويات الكورتيزول — وهو الهرمون الذي يرفع السكر ويزيد مقاومة الإنسولين في الأنسجة المحيطية. إن دمج هذه الأدوات مع العلاج الدوائي يُنشئ بيئة جزيئية أكثر ملاءمة لعمل الإنسولين المعطى خارجياً ويُبطئ تقدم المضاعفات الدقيقة (Microvascular complications) على مستوى الكلى والشبكية والأعصاب الطرفية.
معلومة تربط العلم بحياتك اليومية: يظن كثيرون أن مريض السكري لا يستطيع السفر أو ممارسة الرياضات المغامراتية. الحقيقة أن عدداً من الرياضيين المحترفين حول العالم مصابون بسكري النوع الأول ويتنافسون على أعلى المستويات. السباح الأولمبي الأمريكي غاري هال جونيور (Gary Hall Jr.) فاز بعدة ميداليات ذهبية بعد تشخيصه بالمرض. المفتاح ليس غياب المرض — بل إتقان إدارته.
أسئلة شائعة حول السكري من النوع الأول
هل سكري النوع الأول يمكن الشفاء منه نهائياً؟ +
حتى عام 2026 لا يوجد علاج شافٍ معتمد بالكامل، لكن تجارب زراعة خلايا بيتا المشتقة من الخلايا الجذعية (VX-880) أظهرت نتائج مبشرة جداً. عقار تيبليزوماب (Teplizumab) يُؤخّر ظهور المرض لكنه لا يمنعه. الأبحاث تسير بوتيرة متسارعة والأمل حقيقي.
هل يستطيع مريض سكري النوع الأول الصيام في رمضان؟ +
يُصنَّف مرضى النوع الأول ضمن الفئة “عالية الخطورة” للصيام وفق إرشادات IDF-DAR. القرار يعتمد على استقرار المريض وإشراف طبي دقيق وتعديل الجرعات. الأطفال والحوامل وغير المستقرين يُنصحون بعدم الصيام.
ما الفرق بين مضخة الإنسولين وحقن الإنسولين العادية؟ +
المضخة توصّل الإنسولين بشكل مستمر وتلقائي طوال اليوم عبر أنبوب صغير تحت الجلد، مما يُقلل الحقن المتكررة (3-4 يومياً) ويُتيح ضبطاً أدق. أنظمة الحلقة المغلقة الهجينة تعدّل الجرعة تلقائياً بناءً على قراءة جهاز CGM.
هل ينتقل سكري النوع الأول بالوراثة من الوالدين للأبناء؟ +
لا يُورَّث المرض مباشرة، لكن يُورَّث الاستعداد الجيني (جينات HLA). إذا كان الأب مصاباً، يرتفع خطر الإصابة عند الأبناء إلى 6-7%. إذا كانت الأم مصابة، يبلغ الخطر 2-3%. الوراثة تزيد القابلية لكنها لا تحتم الإصابة.
كيف يؤثر سكري النوع الأول على النمو والطول عند الأطفال؟ +
عند ضبط السكر جيداً، لا يُؤثر المرض على النمو. لكن ارتفاع السكر المزمن غير المسيطر عليه قد يُعيق إنتاج هرمون النمو ويُؤثر سلباً على الوزن والطول. الإدارة الدقيقة مع متابعة طبية منتظمة تحمي النمو الطبيعي.
هل يستطيع مريض سكري النوع الأول ممارسة الرياضة بشكل طبيعي؟ +
نعم، الرياضة مشجَّعة ومفيدة جداً. تُحسّن حساسية الإنسولين وتُساعد في ضبط السكر. يحتاج المريض قياس السكر قبل التمرين وبعده، وقد يحتاج تقليل جرعة الإنسولين أو تناول وجبة خفيفة مسبقاً لتجنب الهبوط.
ما المستوى الطبيعي للسكر التراكمي (HbA1c) لمريض النوع الأول؟ +
توصي الجمعية الأمريكية للسكري (ADA 2025) بالحفاظ على HbA1c أقل من 7% للبالغين، وأقل من 7.5% للأطفال. لكن الهدف يُحدَّد شخصياً من الطبيب مراعاةً لعمر المريض وتكرار هبوط السكر وجودة حياته.
كيف يؤثر الإجهاد النفسي والضغط العصبي على مستوى السكر؟ +
الإجهاد يرفع مستوى الكورتيزول والأدرينالين اللذين يرفعان السكر بشكل مباشر. يُعاني مرضى النوع الأول من صعوبة ضبط السكر في أوقات الضغط النفسي. تقنيات الاسترخاء والتأمل تساعد في تخفيف هذا الأثر الفسيولوجي.
هل تتأثر المرأة المصابة بسكري النوع الأول أثناء الحمل؟ +
الحمل يُغيّر احتياجات الإنسولين بشكل كبير وديناميكي. يتطلب الحمل مراقبة مكثفة جداً وضبطاً دقيقاً لتجنب المضاعفات للأم والجنين. مع إشراف فريق طبي متعدد التخصصات، تستطيع معظم النساء الوصول إلى حمل وولادة طبيعيين.
كيف يُخزَّن الإنسولين بشكل صحيح في الأجواء الحارة كالسعودية؟ +
يُحفظ الإنسولين غير المفتوح في الثلاجة بين 2-8 درجات مئوية. القلم أو الأمبولة المفتوحة تُحفظ في درجة حرارة الغرفة (أقل من 30°م) لمدة 4 أسابيع. يُمنع تعريضه للشمس المباشرة أو الحرارة الشديدة كصندوق السيارة. في السفر، تُستخدم حقائب حفظ الإنسولين المبردة.
الخاتمة
وصلنا إلى نهاية هذا المقال، لكن رحلتك مع فهم السكري من النوع الأول لا تنتهي هنا — بل تبدأ. لقد استعرضنا معاً الآلية المناعية وراء المرض، وأسبابه المعقدة التي تجمع بين الجينات والبيئة، وأعراضه التي يجب ألا تُهمل أبداً، وطرق التشخيص الدقيقة التي تُفرّق بينه وبين الأنواع الأخرى. تحدثنا عن الإنسولين كعلاج لا بديل عنه، وعن التقنيات الحديثة من مضخات وأجهزة مراقبة مستمرة جعلت التعايش أسهل وأكثر أماناً. واستعرضنا مضاعفاته الحادة وكيفية التصرف الطارئ فيها.
سكري النوع الأول هو رفيق درب. إذا فهمته واحترمته وتعاملت معه بعلم ووعي، لن يمنعك من تحقيق أي شيء في حياتك. الأطفال المصابون به ينجحون في دراستهم ويمارسون رياضاتهم ويتخرجون من الجامعات ويتزوجون ويعيشون حياة كاملة. الفارق الوحيد هو أنهم يحملون في جيوبهم أداة إضافية — قلم إنسولين أو مضخة ذكية — ويفهمون أجسامهم أفضل من معظم الأصحاء.
إذا كنت قد استفدت من هذا المقال، ندعوك لقراءة مقال “السكري من النوع الثاني” على موقع وصفة طبية لفهم الصورة الكاملة لأمراض السكري والفرق الجوهري بينها.
هل فحصت مستوى السكر التراكمي (HbA1c) لطفلك أو لنفسك خلال الأشهر الثلاثة الأخيرة؟ إن لم تكن قد فعلت، فاحجز موعداً لفحصه هذا الأسبوع — فالتشخيص المبكر هو أقوى سلاح في مواجهة السكري.
تحذير طبي مهم — إخلاء مسؤولية
المعلومات الواردة في هذا المقال على موقع وصفة طبية هي لأغراض تثقيفية وتوعوية فقط، ولا تُعدّ بديلاً عن الاستشارة الطبية المتخصصة أو التشخيص الطبي الدقيق أو العلاج السريري المناسب. لا تبدأ أي خطة علاجية أو تُعدّل جرعة إنسولين أو توقف دواء دون الرجوع إلى طبيبك المختص في السكري والغدد الصماء. في حالات الطوارئ كالحماض الكيتوني أو هبوط السكر الحاد، اتصل بالإسعاف فوراً أو توجه إلى أقرب غرفة طوارئ. موقع وصفة طبية لا يتحمل أي مسؤولية عن قرارات طبية تُتخذ بناءً على محتوى هذا المقال بمعزل عن إشراف طبي مباشر.
بيان المصداقية والمراجعة العلمية
جرت مراجعة هذا المقال من قبل هيئة التحرير الطبية في موقع وصفة طبية، وتشمل المراجعة:
- مراجعة المحتوى الطبي: د. محمد الشامي — اختصاصي السكري والغدد الصماء
- مراجعة قسم التغذية: د. علا الأحمد — اختصاصية تغذية علاجية
- مراجعة قسم الأدوية: جاسم محمد مراد — مستشار دوائي
آخر تحديث للمحتوى: 2026 · المصادر: دراسات محكمة من PubMed، The Lancet، NEJM، وبيانات منظمة الصحة العالمية واتحاد السكري الدولي.
📋 البروتوكولات العلمية والطبية الرسمية المعتمدة
- معايير رعاية السكري 2025 — الجمعية الأمريكية للسكري (ADA): Standards of Care in Diabetes 2025
- دليل إدارة السكري في رمضان — اتحاد السكري الدولي وDAR International Alliance: IDF-DAR Practical Guidelines 2021
- دليل الغدد الصماء وعلاج سكري النوع الأول — جمعية الغدد الصماء الأمريكية (Endocrine Society): Clinical Practice Guidelines — Type 1 Diabetes
- بروتوكول علاج الحماض الكيتوني السكري (DKA) — الجمعية الأوروبية لدراسة السكري (EASD): EASD Clinical Practice Recommendations
- دليل وزارة الصحة السعودية لإدارة السكري: وزارة الصحة — المملكة العربية السعودية
- منظمة الصحة العالمية — صحيفة حقائق السكري 2023: WHO Diabetes Fact Sheet
المصادر والمراجع
- DiMeglio, L. A., Evans-Molina, C., & Oram, R. A. (2018). Type 1 diabetes. The Lancet, 391(10138), 2449–2462.
رابط الدراسة
مراجعة شاملة لآلية المرض والتشخيص والعلاج الحديث لسكري النوع الأول. - Herold, K. C., et al. (2019). An anti-CD3 antibody, teplizumab, in relatives at risk for type 1 diabetes. The New England Journal of Medicine, 381(7), 603–613.
رابط الدراسة
الدراسة التي أثبتت قدرة تيبليزوماب على تأخير ظهور سكري النوع الأول. - Skrivarhaug, T., et al. (2019). Incidence of type 1 diabetes in children and associations with enterovirus infections. The BMJ, 364, k5092.
رابط الدراسة
دراسة تربط العدوى الفيروسية المعوية بزيادة خطر النوع الأول. - Breton, M. D., et al. (2022). A randomized trial of closed-loop control in children with type 1 diabetes. The New England Journal of Medicine, 383(9), 836–845.
رابط الدراسة
دراسة أثبتت تفوق أنظمة الحلقة المغلقة على الحقن التقليدية. - Insel, R. A., et al. (2015). Staging presymptomatic type 1 diabetes: A scientific statement of JDRF, the Endocrine Society, and the ADA. Diabetes Care, 38(10), 1964–1974.
رابط الدراسة
بيان علمي يُحدد مراحل المرض المناعي قبل ظهور الأعراض. - Bluestone, J. A., Herold, K., & Eisenbarth, G. (2010). Genetics, pathogenesis and clinical interventions in type 1 diabetes. Nature, 464, 1293–1300.
رابط الدراسة
مرجع أساسي في فهم الجينات والمناعة الذاتية في النوع الأول. - International Diabetes Federation. (2024). IDF Diabetes Atlas, 10th Edition (Updated).
أحدث إحصائيات عالمية عن انتشار السكري بنوعيه. - World Health Organization. (2023). Diabetes – Key Facts.
صحيفة حقائق من منظمة الصحة العالمية حول السكري ومضاعفاته. - Centers for Disease Control and Prevention. (2024). National Diabetes Statistics Report.
تقرير CDC الأمريكي بأحدث إحصائيات السكري. - U.S. Food and Drug Administration. (2023). FDA Clears First Automated Insulin Dosing Controller.
بيان FDA حول الموافقة على أول نظام توصيل إنسولين آلي. - National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK). Type 1 Diabetes Overview.
مرجع شامل من المعاهد الوطنية للصحة حول النوع الأول. - Katsarou, A., et al. (2017). Type 1 diabetes mellitus. Nature Reviews Disease Primers, 3, 17016.
رابط الدراسة
كتاب مرجعي على شكل ورقة شاملة يُعَدُّ من أمهات المصادر. - Holt, R. I. G., et al. (Eds.). (2024). Textbook of Diabetes (6th ed.). Wiley-Blackwell.
كتاب أكاديمي معتمد في كليات الطب لتدريس السكري بكل أنواعه. - American Diabetes Association. (2024). Standards of Care in Diabetes – 2024. Diabetes Care, 47(Suppl. 1).
رابط المعايير
المعايير السريرية المحدثة لعلاج السكري من الجمعية الأمريكية. - Steck, A. K., & Rewers, M. J. (2011). Genetics of type 1 diabetes. Clinical Chemistry, 57(2), 176–185.
رابط الدراسة
مقالة علمية مبسطة تشرح الأساس الجيني لسكري النوع الأول.
قراءات إضافية ومصادر للتوسع
- Eisenbarth, G. S. (Ed.). (2011). Type 1 Diabetes: Molecular, Cellular and Clinical Immunology. Barbara Davis Center for Childhood Diabetes.
رابط الكتاب الإلكتروني
لماذا نقترح عليك قراءته؟ هذا الكتاب يُعَدُّ الموسوعة الأشمل في المناعة الذاتية لسكري النوع الأول، ويتناول الآليات الجزيئية والخلوية بعمق لا تجده في أي مرجع آخر. - Atkinson, M. A., Eisenbarth, G. S., & Michels, A. W. (2014). Type 1 diabetes. The Lancet, 383(9911), 69–82.
رابط الدراسة
لماذا نقترح عليك قراءته؟ مراجعة سريرية شاملة تُلخص عقوداً من الأبحاث في ورقة واحدة متماسكة، وهي مرجع أساسي لكل طالب طب أو باحث. - Pugliese, A. (2017). Autoreactive T cells in type 1 diabetes. Journal of Clinical Investigation, 127(8), 2881–2891.
رابط الدراسة
لماذا نقترح عليك قراءته؟ إذا كنت مهتماً بفهم كيف تتعرف الخلايا المناعية على خلايا بيتا وتهاجمها بالتحديد، فهذه الورقة تُقدم شرحاً تفصيلياً لآلية التعرف المناعي على المستوى الجزيئي.
إذا كنت مريضاً بسكري النوع الأول أو والداً لطفل مصاب أو متخصصاً في الرعاية الصحية، نأمل أن يكون هذا المقال قد أضاف إلى معرفتك ما يُعينك على اتخاذ قرارات أفضل. شاركنا تجربتك أو أسئلتك في التعليقات، وتابع موقع “وصفة طبية” للاطلاع على أحدث المقالات الطبية المراجعة والمحدثة.
مراجعة المحتوى الطبي: الدكتور محمد الشامي | اختصاصي السكري والغدد الصماء
مراجعة قسم التغذية: الدكتورة علا الأحمد | اختصاصية تغذية علاجية
مراجعة قسم الأدوية: المستشار الدوائي جاسم محمد مراد
جرت مراجعة هذا المقال من قبل هيئة التحرير الطبية في موقعنا لضمان الدقة والمعلومة الصحيحة.
إخلاء مسؤولية: المعلومات الواردة في هذا المقال لأغراض تثقيفية فقط ولا تُغني عن استشارة الطبيب المختص. لا تبدأ أو توقف أي علاج دون إشراف طبي مباشر. موقع “وصفة طبية” لا يتحمل مسؤولية أي قرار علاجي يُتخذ بناءً على محتوى هذا المقال دون مراجعة الطبيب.