مضادات الهيستامين — كيف تعمل وما الفرق بين أجيالها؟
أدوية الحساسية بين الجيل الأول والثاني — أيهما يناسبك؟

مضادات الهيستامين أدوية تعمل على تثبيط مستقبلات الهيستامين في الجسم، فتمنع ظهور أعراض الحساسية كالعطس وسيلان الأنف والحكة والطفح الجلدي. تنقسم إلى ثلاثة أجيال تختلف في تأثيرها على الجهاز العصبي المركزي ومدة فعاليتها ودواعي استعمالها.
هل تعرف ذلك الصباح الذي تستيقظ فيه وأنت لا تزال في فراشك، ثم تبدأ سلسلة لا تنتهي من العطسات وكأن جسمك يُعلن الحرب على اليوم قبل أن يبدأ؟ أنت لا تعاني من برد عادي، بل جسمك يُطلق جرعة مكثفة من مادة كيميائية اسمها الهيستامين، وكل ما تشعر به هو “ضرره الجانبي”. مضادات الهيستامين موجودة تحديداً لوقف هذا الهجوم؛ لكن السؤال الحقيقي هو: هل تستخدمها بالطريقة الصحيحة؟ هذه المقالة تضع بين يديك كل ما تحتاجه لتفهم هذه الأدوية من داخلها، لا من على السطح.
- الجيل الأول (كلورفينيرامين، ديفينهيدرامين) يُسبب نعاساً واضحاً — مناسب للحكة الليلية ودوار السفر.
- الجيل الثاني (لوراتادين، سيتريزين، فيكسوفينادين) لا يُسبب نعاساً — مناسب للحياة اليومية النشطة.
- الجيل الثالث (ديسلوراتادين، ليفوسيتريزين) أعلى انتقائيةً وأقل آثاراً جانبية — الخيار المثالي للاستخدام المزمن.
- تناول مضاد الهيستامين مساءً — ليس صباحاً — لأفضل حماية في ساعات الذروة.
- ابدأ العلاج الوقائي قبل موسم الحساسية بأسبوعين على الأقل.
- لا تستخدم الجيل الأول قبل القيادة أو العمل على الآلات.
- اختر الأقراص لا الشراب إن كنت مصاباً بالسكري (لتجنب السكر المضاف).
- مضادات الهيستامين تُعالج الأعراض فقط — لا السبب الجذري للحساسية.
- الكيرسيتين وفيتامين C يعملان مكملَين طبيعيَّين بآلية مختلفة — لكنهما لا يُغنيان عن الدواء في الحالات الحادة.
- العلاج المناعي التحسيسي هو الخيار الوحيد لتعديل مسار الحساسية على المدى البعيد.
ما هو الهيستامين وكيف يُشعل فتيل الحساسية؟
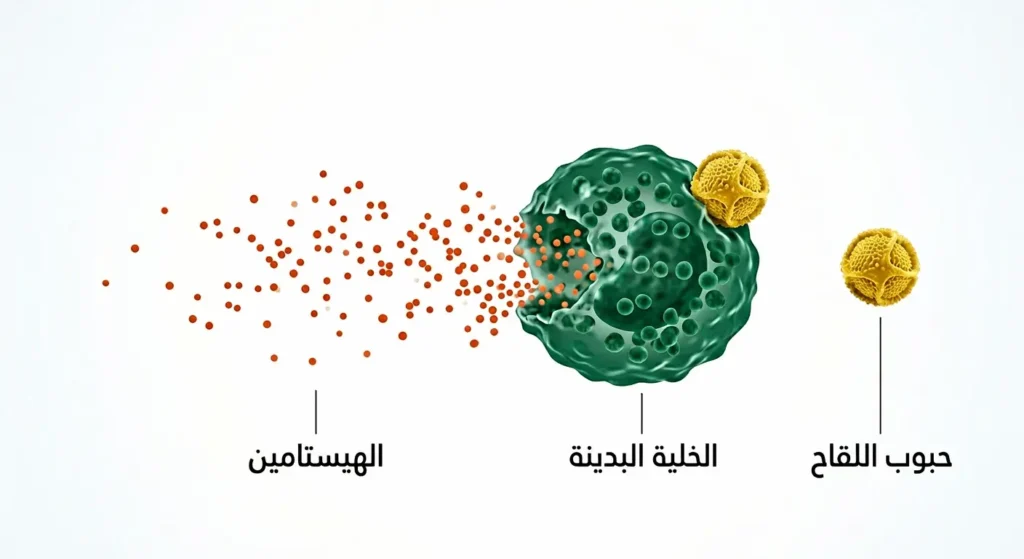
الهيستامين (Histamine) مادة كيميائية حيوية تُفرز بشكل طبيعي في خلايا متخصصة تُسمى الخلايا البدينة (Mast Cells) والخلايا القاعدية (Basophils)، وهي جزء أصيل من الجهاز المناعي. وظيفته الأساسية هي تنبيه الجسم حين يرصد جسماً غريباً، سواء أكان حبوب اللقاح أم وبر الحيوانات أم الغبار أم حتى لدغة نحلة.
حين يتعرض الجسم لمثير تحسسي، تتحرك الخلايا البدينة على الفور وتُطلق كميات كبيرة من الهيستامين في الدم والأنسجة. هذا الهيستامين يرتبط بمستقبلات محددة موزعة على أجهزة الجسم المختلفة؛ فيتوسع الأوعية الدموية، ويزيد نفاذية الشعيرات، ويحفز الغدد المخاطية على إفراز مزيد من السوائل، وينبه النهايات العصبية مُسبباً الحكة. النتيجة هي تلك “الثلاثية المقيتة”: العطس والحكة وسيلان الأنف.
لحظة توقف — معلومة خفية:
الهيستامين لا يُعَدُّ عدواً بطبيعته؛ فهو يلعب دوراً جوهرياً في تنظيم إفراز حمض المعدة، وتنظيم دورة النوم والاستيقاظ، وتوصيل الإشارات العصبية. المشكلة تظهر فقط حين يُفرز بكميات مفرطة رداً على مواد غير ضارة حقيقياً كحبوب اللقاح.
اقرأ أيضاً:
توجد أربعة أنواع رئيسة من مستقبلات الهيستامين يُرمز إليها بـ (H1, H2, H3, H4). المستقبلات H1 هي المسؤولة عن أعراض الحساسية الكلاسيكية كالحكة والعطس وسيلان الأنف، بينما تتحكم مستقبلات H2 في إفراز حمض المعدة؛ وهذا هو السبب في أن ثمة أدوية مضادة للهيستامين تُستخدم لعلاج قرحة المعدة وليس الحساسية.
كيف تعمل مضادات الهيستامين داخل جسمك؟
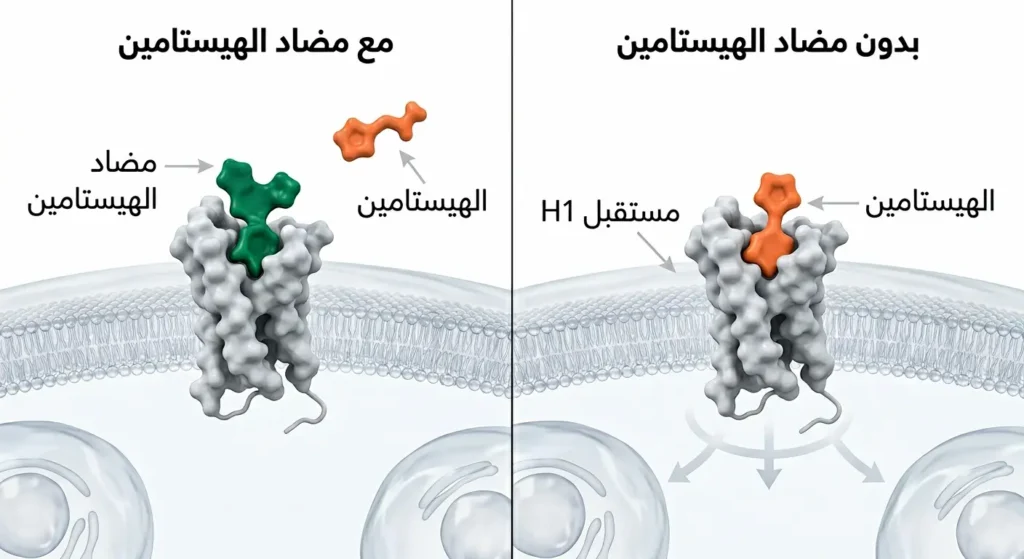
الآلية بسيطة في جوهرها ورائعة في تفاصيلها. تخيل أن مستقبل H1 هو قفل، والهيستامين هو المفتاح الذي يفتحه لتبدأ أعراض الحساسية. مضادات الهيستامين (Antihistamines) تعمل بأن تدخل إلى هذا القفل قبل أن يصل المفتاح؛ فتسده تماماً وتمنع الهيستامين من الارتباط به. هذا النوع من التثبيط يُسمى علمياً التثبيط التنافسي العكسي (Competitive Inverse Agonism).
بهذه الطريقة، لا تزال الخلايا البدينة تُفرز الهيستامين، لكنه يبقى عاجزاً عن إحداث أثره. الأعراض تخف أو تختفي، لكن السبب الجذري للحساسية يبقى قائماً. وهنا تكمن نقطة مهمة كثيراً ما يُغفلها المرضى: مضادات الهيستامين تُعالج الأعراض ولا تُعالج الحساسية ذاتها.
المختبر الفسيولوجي:
حين يرتبط مضاد الهيستامين من الجيل الثاني بمستقبل H1، فإنه لا يكتفي بسد الموقع الفعال، بل يُثبت البروتين المستقبلي في حالته غير النشطة عبر تغيير توافقي (Conformational Change) في بنيته الثلاثية الأبعاد، فيعطّل تسلسل إشارات الـ NF-κB الالتهابية داخل الخلية ويُخفض من إنتاج السيتوكينات المُحرضة للالتهاب كـ IL-4 وIL-13، مما يقطع الحلقة الالتهابية من جذرها على المستوى الجزيئي.
ما الفرق الحقيقي بين أجيال مضادات الهيستامين؟
هذا هو القسم الذي يبحث عنه معظم القراء، والسبب وجيه. كثير من الناس يتناولون مضاد هيستامين ثم يجدون أنفسهم نائمين في العمل أو في الفصل الدراسي، وهذا ليس “طبيعياً” بالضرورة بل هو ميزة مرتبطة بجيل بعينه.
الجيل الأول — فعال لكن بثمن
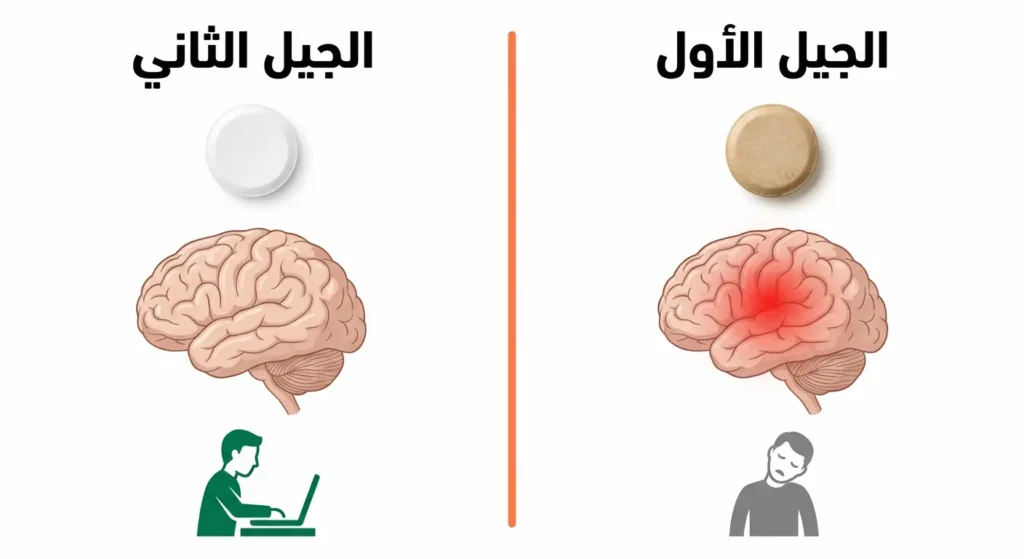
أدوية الجيل الأول (First-Generation Antihistamines) ظهرت في الأربعينيات من القرن الماضي، وكانت طفرة طبية في وقتها. ميزتها أنها تعبر حاجز الدم-الدماغ (Blood-Brain Barrier) بسهولة لأنها مواد قابلة للذوبان في الدهون (Lipophilic)؛ مما يعني أنها تصل مباشرة إلى الجهاز العصبي المركزي وتُسبب النعاس. بعض المرضى يعتبر هذا عيباً، لكنه يتحول إلى ميزة حين يكون الهدف هو المساعدة على النوم أو تهدئة حكة حادة ليلاً.
أشهر أدوية هذا الجيل:
- كلورفينيرامين (Chlorpheniramine): يُباع في السعودية تحت أسماء تجارية عدة، وهو من أكثر أدوية الحساسية انتشاراً في الوصفات الطبية.
- ديفينهيدرامين (Diphenhydramine): يدخل في تركيب كثير من أدوية البرد والنوم.
- بروميتازين (Promethazine): يُستخدم لمكافحة الغثيان ودوار السفر وتحضير ما قبل الجراحة.
- هيدروكسيزين (Hydroxyzine): يُستعمل أيضاً في علاج القلق الحاد بجرعات معينة.
الجيل الثاني والثالث — مريح ولا نعاس
جاء الجيل الثاني في ثمانينيات القرن العشرين ليحل مشكلة النعاس. هذه الأدوية أقل قدرة على عبور حاجز الدم-الدماغ؛ لأنها أكثر استقطاباً (More Polar) وترتبط ببروتينات البلازما بدرجة أعلى، فلا تدخل الدماغ بكميات تُحدث تأثيراً ملحوظاً. وعليه فإن المريض يستطيع قيادة سيارته وأداء عمله بشكل طبيعي.
أشهر أدوية هذا الجيل:
- لوراتادين (Loratadine): مدة عمله 24 ساعة، ويُباع دون وصفة طبية في معظم الدول.
- سيتريزين (Cetirizine): أقوى تأثيراً من لوراتادين، وقد يُسبب نعاساً خفيفاً لدى بعض المرضى.
- فيكسوفينادين (Fexofenadine): يُعَدُّ الأكثر أماناً من حيث غياب أثر النعاس تماماً، وهو مشتق نشط من تيرفينادين.
- بيلاستين (Bilastine): وصل إلى الأسواق حديثاً، وتُشير البيانات الحديثة حتى عام 2024 إلى فعاليته المرتفعة دون تأثير في الأداء المعرفي.
أما “الجيل الثالث” فهو تسمية يستخدمها بعض الباحثين ليشير إلى المستقلبات النشطة (Active Metabolites) كالديسلوراتادين (Desloratadine) واللي فيتيريزين (Levocetirizine)، وهي أيزومرات محسّنة توفر تأثيراً أقوى بجرعة أقل.
معلومة لافتة — هل تعلم؟
أثبتت دراسة منشورة في مجلة Journal of Allergy and Clinical Immunology عام 2020 أن سيتريزين يبدأ في تثبيط مستقبلات H1 خلال 30 دقيقة من تناوله، ويبلغ ذروة تأثيره بعد ساعة إلى ساعتين، مما يجعله من أسرع أدوية الجيل الثاني مفعولاً.
جدول مقارنة أجيال مضادات الهيستامين: الجيل الأول مقابل الجيل الثاني والثالث
| وجه المقارنة | الجيل الأول | الجيل الثاني | الجيل الثالث |
|---|---|---|---|
| أمثلة على الأدوية | كلورفينيرامين، ديفينهيدرامين، بروميتازين | لوراتادين، سيتريزين، فيكسوفينادين | ديسلوراتادين، ليفوسيتريزين، بيلاستين |
| عبور حاجز الدم-الدماغ | نعم (بسهولة) | محدود جداً | لا يكاد يعبر |
| تأثير النعاس | مرتفع (تأثير مركزي واضح) | خفيف أو معدوم | معدوم تقريباً |
| التأثير المضاد للكولين | قوي (جفاف الفم، احتباس البول) | ضعيف جداً | ضعيف جداً |
| مدة التأثير | 4 – 6 ساعات | 12 – 24 ساعة | 24 ساعة أو أكثر |
| الجرعة اليومية | 3 – 4 مرات يومياً | مرة أو مرتان يومياً | مرة واحدة يومياً |
| الأمان أثناء القيادة | غير آمن (يضعف التركيز) | آمن في الغالب | آمن جداً |
| الاستخدام لدى الأطفال | بحذر شديد (خطر فرط النشاط) | مناسب مع تعديل الجرعة | مناسب مع تعديل الجرعة |
| الاستخدام لدى كبار السن | خطر السقوط والارتباك | أكثر أماناً | الأكثر أماناً |
| دواعي الاستعمال المميزة | دوار السفر، النوم المؤقت، الحكة الحادة | الحساسية اليومية، التهاب الأنف | الحساسية المزمنة، الشرى المستمر |
| توافر بدون وصفة طبية | متاح في أغلب الدول | متاح في أغلب الدول | متاح في أغلب الدول |
| تأثير انتقائية المستقبل | غير انتقائي (H1 + مستقبلات أخرى) | انتقائي للـ H1 | عالي الانتقائية للـ H1 |
متى يصف لك الطبيب مضاد هيستامين؟ (دواعي الاستعمال)
دواعي استعمال مضادات الهيستامين (Indications) أوسع مما يتصور كثيرون. إليك الصورة الكاملة:
التهاب الأنف التحسسي (Allergic Rhinitis): سواء الموسمي (حساسية الربيع وحبوب اللقاح) أو المستمر على مدار العام (حساسية الغبار ووبر الحيوانات)، تُعَدُّ مضادات الهيستامين خط العلاج الأول وفق إرشادات ARIA المعتمدة عالمياً.
الشرى (Urticaria) والطفح الجلدي: الحويصلات والبثور الحمراء المصحوبة بحكة تستجيب بشكل ممتاز لمضادات H1. وقد أثبتت دراسة منشورة في مجلة British Journal of Dermatology عام 2022 أن الجمع بين مضاد H1 من الجيل الثاني ومضاد H2 يُعطي نتائج أفضل في حالات الشرى المزمن مقارنة باستخدام أحدهما منفرداً.
التهاب الملتحمة التحسسي (Allergic Conjunctivitis): احمرار العين وحكتها وتورم الجفنين يستجيبان لقطرات العين المحتوية على مضادات هيستامين موضعية كالأزيلاستين (Azelastine) والكيتوتيفين (Ketotifen).
لسعات الحشرات: التورم والحكة الموضعية الناجمة عن لسعة النحلة أو البعوضة تُخففها مضادات الهيستامين تناولاً أو تطبيقاً موضعياً.
دوار السفر والغثيان: بعض أدوية الجيل الأول كديفينهيدرامين وميكليزين (Meclizine) لها تأثير مضاد للغثيان (Antiemetic) يجعلها مفيدة في دوار البحر والسفر الجوي.
اضطرابات النوم المؤقتة: يُستخدم ديفينهيدرامين في تركيبة أدوية النوم المتاحة دون وصفة طبية، لكن يجب التنبيه أن الاستخدام المزمن يُفقده فعاليته بسبب التحمل الدوائي (Tachyphylaxis).
تصريح طبي — اقتباس من متخصص:
البروفيسور Eli O. Meltzer، أستاذ الحساسية والمناعة في جامعة كاليفورنيا سان دييغو، ومدير مركز الحساسية والربو (Allergy & Asthma Medical Group and Research Center):
“مضادات الهيستامين من الجيل الثاني باتت تُمثل حجر الزاوية في علاج التهاب الأنف التحسسي عالمياً، غير أن كثيراً من المرضى يُخطئون في توقيت تناولها. تناولها قبل التعرض للمُحسِّس بـ 30 دقيقة يُعطي حماية وقائية أفضل بكثير من تناولها بعد ظهور الأعراض.”
اقرأ أيضاً:
ما هي الأشكال الصيدلانية لمضادات الهيستامين؟

التنوع في أشكال مضادات الهيستامين (Dosage Forms) يمنح الطبيب والمريض مرونة كبيرة في اختيار الطريقة الأنسب للحالة:
الأقراص والكبسولات (Tablets/Capsules) هي الشكل الأكثر شيوعاً للبالغين؛ إذ تُعطي تأثيراً جهازياً (Systemic) يصل إلى جميع أنسجة الجسم. شراب الأطفال (Syrup) يُتيح ضبط الجرعة بدقة وفق وزن الطفل، ويُعَدُّ الشكل المفضل لمن يجدون صعوبة في ابتلاع الأقراص.
بخاخات الأنف (Nasal Sprays) كأزيلاستين تُعطي تأثيراً موضعياً سريعاً في الغشاء المخاطي للأنف مع حد أدنى من الامتصاص الجهازي؛ مما يقلل الآثار الجانبية. قطرات العين (Eye Drops) تستهدف ملتحمة العين مباشرة للسيطرة على الحكة والاحمرار.
الكريمات والمراهم (Topical Creams) تُستخدم موضعياً لعلاج الحساسية الجلدية كالأكزيما والحكة الموضعية، وأشهرها كريمات الديفينهيدرامين والهيدروكورتيزون المدمجة. وأخيراً، الحقن (Injections) تُستخدم في حالات الطوارئ الحادة كالصدمة التأقية (Anaphylaxis).
الوصفة الطبية من موقعنا
إن إدارة الحساسية لا تنتهي عند حبة دواء. على المستوى الجزيئي، تناول الكيرسيتين (Quercetin) — الموجود بتركيز مرتفع في البصل والتفاح — يُثبط إطلاق الهيستامين من الخلايا البدينة عبر تعطيل مسار الـ PI3K/Akt داخل هذه الخلايا، مما يجعله “مضاد هيستامين طبيعياً” على المستوى الخلوي.
تناول مضاد الهيستامين في المساء بدلاً من الصباح يُوافق الذروة الليلية لإفراز الهيستامين، ويُقلل من احتمالية التحريض المبكر للأعراض عند الاستيقاظ. الحد من الأطعمة الغنية بالهيستامين كالجبن المخمر والنبيذ والرنجة يُخفف من العبء التراكمي على مستقبلات H1. الجدير بالذكر أن فيتامين C يعمل مُضاداً للأكسدة (Antioxidant) يُثبط إنزيم هيستيدين ديكربوكسيلاز (Histidine Decarboxylase) المسؤول عن تحويل الهيستيدين إلى هيستامين في الخلايا البدينة. كذلك تُشير الأبحاث إلى أن تنظيم الجهاز العصبي اللاإرادي عبر تمارين التنفس العميق يُخفض من نشاط العصب الودي المُحرض لإفراز الهيستامين، مما يُقلل من حدة الاستجابة التحسسية. وأخيراً، نوم 7-8 ساعات ليلياً يُتيح لخلايا T التنظيمية (Regulatory T Cells) القيام بوظيفتها في إعادة معايرة الاستجابة المناعية وتخفيض فرط الحساسية.
ما الآثار الجانبية التي يجب أن تعرفها؟
صندوق تحذير طبي — تصريح منظمة الغذاء والدواء الأمريكية (FDA):
أصدرت إدارة الغذاء والدواء الأمريكية (FDA) تحذيراً رسمياً عام 2020 من تناول جرعات كبيرة من ديفينهيدرامين، مؤكدةً أن التناول الزائد يُسبب ضربات قلب غير منتظمة وتشنجات وحتى الوفاة، وأن هذا الدواء لا يجب أن يُستخدم كدواء نوم دائم.
الآثار الجانبية في الجيل الأول تشمل: النعاس والخمول، جفاف الفم والعينين والأنف، احتباس البول، الإمساك، عدم وضوح الرؤية، وصعوبة التركيز. هذه التأثيرات تعكس الخصائص المضادة للكولين (Anticholinergic Effects) لهذه الأدوية.
أما الجيل الثاني فآثاره الجانبية أخف بكثير، وتقتصر أحياناً على: صداع خفيف، جفاف فم طفيف عند بعض المرضى، ونادراً نعاس خفيف مع سيتريزين.
الأعراض النادرة التي تستوجب التوقف الفوري والتواصل مع الطبيب تشمل: اضطراب ضربات القلب (خاصة مع بعض الأدوية كتيرفينادين وأستيمزول المسحوبان من الأسواق)، نوبات الصرع، والطفح الجلدي الشديد.
من يجب أن يتجنب هذه الأدوية؟
ثمة فئات تحتاج إلى حذر شديد:
- مرضى تضخم البروستاتا (Benign Prostatic Hyperplasia) مع الجيل الأول لأنه يُفاقم احتباس البول.
- مرضى الجلوكوما ذات الزاوية الضيقة (Narrow-Angle Glaucoma) لأن التأثير المضاد للكولين يرفع ضغط العين.
- مرضى الكبد الشديد لأن معظم هذه الأدوية تُستقلب عبر الكبد.
- المسنون وخاصةً مع الجيل الأول بسبب خطر السقوط والارتباك.
اقرأ أيضاً: الفحوصات الطبية الدورية: متى يجب أن تبدأ وما الذي تحتاجه في كل عمر؟
دليل الفئات الخاصة: مستوى أمان مضادات الهيستامين حسب الحالة الصحية
| الفئة / الحالة | الجيل الأول | الجيل الثاني | الجيل الثالث | الخيار الأنسب |
|---|---|---|---|---|
| الحامل (الثلث الأول) | تجنب | بحذر | بحذر | استشارة طبية إلزامية |
| الحامل (الثلث الثاني والثالث) | تجنب | لوراتادين / سيتريزين | بيانات محدودة | لوراتادين (الأكثر دراسةً) |
| المرضع | تجنب (نعاس الرضيع) | لوراتادين | بيانات محدودة | لوراتادين (AAP مُوصى به) |
| الأطفال (2 – 6 سنوات) | غير موصى به | مناسب بجرعة مضبوطة | فوق 6 سنوات فقط | سيتريزين شراب / لوراتادين |
| كبار السن (فوق 65 سنة) | خطر السقوط والارتباك | مناسب | الأكثر أماناً | فيكسوفينادين / ليفوسيتريزين |
| تضخم البروستاتا | يفاقم احتباس البول | آمن | آمن | لوراتادين / فيكسوفينادين |
| الجلوكوما (ضيق الزاوية) | يرفع ضغط العين | آمن | آمن | الجيل الثاني أو الثالث |
| أمراض الكبد الشديدة | تراكم سمي خطر | تعديل الجرعة | تعديل الجرعة | فيكسوفينادين (أقل اعتماداً على الكبد) |
| القصور الكلوي | بحذر | تعديل الجرعة | تعديل الجرعة | استشارة طبية إلزامية |
| مرضى القلب / إطالة QT | تجنب (خطر الاضطراب) | آمن في الغالب | آمن | لوراتادين / فيكسوفينادين |
| مرضى السكري | بعضها يحتوي سكر | أشكال خالية من السكر متاحة | أشكال خالية من السكر متاحة | اختر الأقراص لا الشراب |
| السائقون وأصحاب الآلات | غير آمن | آمن (لوراتادين / فيكسوفينادين) | الأكثر أماناً | فيكسوفينادين / بيلاستين |
دليل الحامل والمرضع مع مضادات الهيستامين
هذا السؤال يُقلق كثيراً من الأمهات، والإجابة تحتاج إلى دقة. وفق تصنيف الـ FDA للأدوية في الحمل، فإن معظم مضادات الهيستامين تقع في الفئة B (Category B)، أي أن الدراسات على الحيوانات لم تُظهر خطراً على الجنين ولكن لا توجد دراسات كافية على البشر.
اللوراتادين والسيتريزين يُعَدان الخياران الأكثر أماناً خلال الحمل وفق أغلب إرشادات الأطباء الراهنة. في المقابل، الجيل الأول خاصةً الكلورفينيرامين وديفينهيدرامين يُستخدمان أحياناً في الحمل لكن بحذر وتحت إشراف طبي، مع تجنبهما في الثلث الأول والثلث الأخير من الحمل. أما ديفينهيدرامين فقد ارتبط بانقباضات الرحم إذا أُخذ قرب موعد الولادة.
تنبيه خاص بالرضاعة:
تنتقل مضادات الهيستامين إلى حليب الأم، وخاصةً الجيل الأول الذي قد يُسبب نعاساً للرضيع. اللوراتادين هو الخيار المفضل أثناء الرضاعة وفق الأكاديمية الأمريكية لطب الأطفال (AAP).
ما البدائل الطبيعية لمضادات الهيستامين؟
جرت مراجعة هذه الفقرة من قبل اختصاصية التغذية العلاجية الدكتورة علا الأحمد: صفحة الدكتورة علا الأحمد
يبحث كثير من المرضى عن بدائل طبيعية، وبينما لا تحل هذه البدائل محل الدواء في الحالات الحادة، فإن لها دوراً داعماً حقيقياً:
فيتامين C (Vitamin C): يعمل مضاداً للأكسدة يُخفض مستويات الهيستامين في الدم. أثبتت دراسة منشورة في مجلة Nutrients عام 2018 أن جرعة 2 غرام يومياً من فيتامين C تُخفض مستويات الهيستامين في الدم بنسبة ملموسة لدى مرضى الحساسية. كما أن الكيرسيتين (Quercetin) — وهو مركب فلافونويدي (Flavonoid) — يُثبط إفراز الهيستامين من الخلايا البدينة ويوجد بكميات وفيرة في البصل والتفاح والشاي الأخضر.
عشبة القراص (Stinging Nettle / Urtica dioica) استُخدمت تاريخياً لعلاج أعراض الحساسية؛ إذ تحتوي على مثبطات طبيعية لإنزيم COX وعلى مركبات تُثبط مستقبلات H1. البروميلين (Bromelain)، وهو إنزيم مستخرج من الأناناس، يُقلل الالتهاب المصاحب لأعراض الحساسية ويُحسن امتصاص الكيرسيتين، وكثيراً ما يُباعان معاً في تركيبة مكملات واحدة.
لفت نظر — معلومة جوهرية:
البروبيوتيك (Probiotics) يدعم صحة الميكروبيوم المعوي (Gut Microbiome)، وهناك علاقة وثيقة بين صحة الأمعاء والاستجابة التحسسية. بعض السلالات البكتيرية كـ Lactobacillus rhamnosus أثبتت فعالية في تقليل شدة أعراض الحساسية الموسمية وفق بيانات 2023.
اقرأ أيضاً: مكملات أوميغا 3: الفوائد المؤكدة، الجرعات الصحيحة، وكيف تتجنب الخداع التجاري
ما التطورات العلمية الحديثة في مجال مضادات الهيستامين؟
لقد شهدت الساحة الصيدلانية حتى عام 2026 تطورات لافتة في هذا الحقل. أبرزها ظهور أدوية تُركز على مستقبلات H4 التي اكتُشفت عام 2001 وتوجد بصفة رئيسة في خلايا الجهاز المناعي؛ إذ تجري حالياً تجارب سريرية على مثبطات H4 لعلاج الأكزيما التأتبية (Atopic Dermatitis) والتهاب المفاصل الروماتويدي.
كذلك برز اهتمام بالجمع بين مضادات H1 الحديثة ومثبطات الليوكوترين (Leukotriene Antagonists) كمونتيلوكاست (Montelukast) في بروتوكولات علاجية مشتركة لتحسين النتائج في الشرى المزمن. وقد أصدرت المبادرة العالمية للربو وتحالف الحساسية GINA/ARIA تحديثاً عام 2023 يُعلي من مكانة بيلاستين وروباتادين (Rupatadine) كخيارات من الجيل المحسّن بفضل خصائصها المضادة للالتهاب إضافةً إلى تأثير الحجب المستقبلي.
مثال تطبيقي من الحياة اليومية
تخيل أن محمد، موظف في الرياض يعاني من حساسية الغبار كل موسم ربيع. كل صباح يستيقظ وعيناه تدمعان وأنفه يسيل، ويتناول قرصاً من أدوية الجيل الأول (كلورفينيرامين) قبل الذهاب للعمل. النتيجة؟ يصل إلى مكتبه ويجد نفسه ينعس بشكل لا يُحتمل أمام الشاشة، ويشرب القهوة كأنها دواء.
الخطأ هنا ليس في الدواء بل في الاختيار. لو استشار الصيدلاني واستبدل الكلورفينيرامين بلوراتادين أو فيكسوفينادين، وتناوله في المساء، لحظي بيوم عمل منتج دون نعاس. هذا هو الفارق بين أجيال الأدوية في الحياة الواقعية — ليس في الكتب فحسب.
هل يتفاوت الواقع السعودي في التعامل مع هذه الأدوية؟

الواقع السعودي يحمل خصوصية لا يمكن تجاهلها. المملكة تُعاني من مستويات عالية من الغبار والعواصف الرملية طوال العام، مما يجعل التهاب الأنف التحسسي (Allergic Rhinitis) من أكثر الحالات شيوعاً في عيادات الطوارئ والرعاية الأولية. بالإضافة إلى ذلك، يُقبل كثير من المرضى على شراء مضادات الهيستامين دون وصفة طبية (OTC) وبجرعات عشوائية، مما قد يُعرضهم لآثار جانبية غير ضرورية.
يُضاف إلى ذلك أن بعض الأسر تعتمد على أدوية الجيل الأول للأطفال ظناً منها أن النعاس “مريح”، غير أن الجمعية السعودية للحساسية والمناعة السريرية تُنبه من هذا التوجه. كما أن فصل الربيع في المناطق الوسطى والشمالية من المملكة يشهد ارتفاعاً حاداً في حبوب لقاح أشجار الأثل (Tamarix) والأعشاب البرية؛ مما يتطلب بدء العلاج الوقائي بمضادات الهيستامين قبل أسبوعين من ذروة الموسم.
نصيحة طبية — اقتباس من المستشار الدوائي:
يقول المستشار الدوائي جاسم محمد مراد من موقع وصفة طبية: “أنصح مرضى الحساسية في السعودية، خاصةً في مواسم الغبار، بتناول مضاد الهيستامين من الجيل الثاني في المساء قبل النوم لتحقيق أقصى حماية في ساعات الصباح المبكر، وهي الفترة التي تبلغ فيها مستويات حبوب اللقاح في الهواء ذروتها. كما أُشدد على ضرورة غسيل الوجه وتغيير الملابس فور العودة من الخارج لتقليل الحمل التحسسي.”
صفحة المستشار الدوائي جاسم محمد مراد
تصريح طبي — اقتباس من متخصص:
البروفيسور David B. K. Golden، أستاذ الحساسية والمناعة السريرية في كلية الطب بجامعة جونز هوبكنز، وخبير الصدمة التأقية (Anaphylaxis):
“مضادات الهيستامين وحدها لا تكفي في إدارة الصدمة التأقية الحادة؛ فالإبينفرين هو الخط الأول دائماً. أما مضادات الهيستامين فتُستخدم علاجاً داعماً مكملاً لتخفيف الأعراض الجلدية، وليس لوقف الصدمة ذاتها.”
ما الذي تكشفه أحدث الدراسات العلمية؟
أثبتت دراسة منشورة في مجلة Allergy عام 2023 أن فيكسوفينادين بجرعة 180 ملغ يومياً يُحسن جودة حياة مرضى الشرى المزمن بنسبة تصل إلى 68% مقارنة بالعلاج الوهمي، وأن هذا التحسن يشمل جودة النوم والنشاط اليومي وليس فقط تخفيف الأعراض الجلدية.
وعلى صعيد التفاعلات الدوائية، أثبتت دراسة منشورة في مجلة Clinical Pharmacology & Therapeutics عام 2021 أن تناول بعض مضادات الهيستامين من الجيل الأول مع المضادات الحيوية من عائلة الماكروليدات (Macrolides) كالإريثروميسين قد يُطيل فترة QT في تخطيط القلب، مما يستوجب الانتباه في بعض المرضى.
وقفة إحصائية — أرقام لافتة:
وفق منظمة الصحة العالمية (WHO), يُعاني أكثر من 400 مليون شخص حول العالم من التهاب الأنف التحسسي، ويُشكل ذلك أحد أكثر الأمراض المزمنة شيوعاً على مستوى الكرة الأرضية. مضادات الهيستامين تُعَدُّ من أكثر الأدوية مبيعاً في العالم، وتُقدّر قيمة سوقها العالمي بأكثر من 9 مليارات دولار سنوياً وفق تقارير السوق الدوائية عام 2024.
اقرأ أيضاً:
- الدليل الطبي الشامل لآلام الرأس: اكتشف أسباب الصداع، أنواعه، وطرق العلاج الفعالة
- الدليل الطبي الشامل للصداع النصفي (الشقيقة): المراحل، المحفزات، وأحدث طرق العلاج
1هل يمكن تناول مضاد الهيستامين يومياً لفترة طويلة دون ضرر؟
2متى يبدأ مفعول مضاد الهيستامين بعد تناوله؟
3هل مضادات الهيستامين تُعالج الحساسية نهائياً أم تُخفف الأعراض فقط؟
4هل يمكن الجمع بين مضادين للهيستامين في آنٍ واحد؟
5ما الفرق بين مضادات الهيستامين ومضادات الليوكوترين في علاج الحساسية؟
6هل مضادات الهيستامين تُسبب إدماناً أو اعتماداً نفسياً؟
7هل مضادات الهيستامين تنفع لعلاج الأكزيما؟
8هل تتفاعل مضادات الهيستامين مع الكحول؟
9هل يؤثر الطعام على امتصاص مضادات الهيستامين؟
10هل مضادات الهيستامين الموضعية (الكريم والقطرات) أكثر أماناً من الحبوب؟
الخلاصة ونصيحة وصفة طبية
مضادات الهيستامين أدوية لا غنى عنها في ترسانة علاج الحساسية الحديثة، لكنها ليست كلها سواء. الجيل الأول قوي ومثبت لكنه يتعارض مع متطلبات الحياة النشطة، بينما الجيل الثاني والثالث يُوازن بين الفعالية والسلامة بشكل ممتاز.
الرسالة الجوهرية هي: اختر الدواء المناسب للتوقيت المناسب والحالة المناسبة، وتجنب الاعتماد على ما اعتاد عليه الجيل السابق دون مراجعة. التطور الدوائي أعطاك خيارات أفضل؛ فلا تتجاهلها. وإن كانت الحساسية تعيق حياتك اليومية بشكل مستمر، فاستشر طبيبك حول خيار العلاج المناعي التحسيسي الذي يُعالج المشكلة من جذرها.
هل سبق أن جربت أكثر من نوع من مضادات الهيستامين وأردت أن تعرف أيها الأنسب لجسمك؟ شارك تجربتك في التعليقات أو تواصل مع صيدلاني موثوق ليساعدك في الاختيار الأمثل.
المعلومات الواردة في هذا المقال على موقع وصفة طبية مخصصة للأغراض التثقيفية والتوعوية العامة فحسب،
ولا تُغني بأي حال عن استشارة طبيب أو صيدلاني مرخص. لا تبدأ باستخدام أي دواء أو تغيير جرعتك الحالية أو إيقاف علاجك
بناءً على ما تقرأه هنا دون الرجوع إلى مختص صحي معتمد.
مضادات الهيستامين قد تتفاعل مع أدوية أخرى، وقد تكون غير ملائمة لحالات صحية معينة.
في حال الشعور بأعراض حادة أو طارئة، توجه فوراً إلى أقرب مرفق طبي.
وصفة طبية ليست مسؤولة عن أي قرار طبي يتخذه القارئ اعتماداً على محتوى هذا المقال.
- جميع المعلومات الواردة في هذا المقال مستقاة من مصادر طبية وصيدلانية موثوقة ومُحكَّمة.
- تمت الاستعانة بإرشادات منظمات دولية معتمدة من بينها: منظمة الحساسية العالمية (WAO)، وإدارة الغذاء والدواء الأمريكية (FDA)، والوكالة الأوروبية للأدوية (EMA).
- الدراسات المُستشهَد بها منشورة في مجلات علمية محكّمة ومُفهرَسة في قواعد بيانات معترف بها دولياً.
- يخضع هذا المقال لمراجعة دورية للتأكد من مواكبته للمستجدات العلمية والإرشادات الطبية المحدثة.
- جرت مراجعة هذا المقال من قبل هيئة التحرير الطبية في موقع وصفة طبية لضمان الدقة والأمانة العلمية.
- إرشادات ARIA 2023 (Allergic Rhinitis and its Impact on Asthma): تُحدد مضادات الهيستامين من الجيل الثاني خطاً علاجياً أولاً لالتهاب الأنف التحسسي مع مراعاة شدة الأعراض ونمط الحياة. aria-ent.net
- إرشادات EAACI/WAO 2022 للشرى المزمن: توصي بالجيل الثاني كخط أول، وعند الفشل تُجيز مضاعفة الجرعة حتى 4 أضعاف قبل الانتقال لخط علاجي ثانٍ. worldallergy.org
- توصيات وزارة الصحة السعودية 2024: تُشير التوجيهات الصادرة عن البرنامج الوطني للحساسية والربو إلى ضرورة تفضيل مضادات الهيستامين غير المنعسة للمرضى العاملين. moh.gov.sa
- إرشادات FDA الأمريكية (2020 — 2024): تُحذر من استخدام ديفينهيدرامين لأغراض النوم المزمن وتُوجب التحذير على العبوات. fda.gov
- الأكاديمية الأمريكية لطب الأطفال (AAP) 2023: لا تُوصي باستخدام مضادات الهيستامين من الجيل الأول للأطفال دون سن السادسة إلا تحت إشراف طبي صارم. aap.org
قراءات إضافية ومصادر للتوسع
1. كتاب “Middleton’s Allergy: Principles and Practice” (الطبعة التاسعة، 2019)
تأليف: Adkinson NF, Bochner BS, Burks AW وآخرون — الناشر: Elsevier.
لماذا نقترح عليك قراءته؟ يُعَدُّ هذا الكتاب المرجع الأشمل في علم الحساسية والمناعة السريرية، ويحتوي على فصول مستقلة وعميقة حول مضادات الهيستامين على المستوى الجزيئي والسريري، وهو المرجع الأساسي في معظم كليات الطب حول العالم.
2. ورقة مراجعة شاملة: “H1-Antihistamines: Current Status and Future Directions”
نشرت في مجلة World Allergy Organization Journal عام 2019.
لماذا نقترح عليك قراءته؟ تُغطي هذه الورقة التاريخ الكامل لتطوير مضادات الهيستامين من الأربعينيات حتى اليوم، مع تحليل مقارن دقيق بين الأجيال المختلفة من حيث الفارماكوكينيتيك (Pharmacokinetics) والفارماكوديناميك (Pharmacodynamics).
3. كتاب “Clinical Pharmacology of Antihistamines” ضمن سلسلة Clinical Pharmacology and Therapeutics — Springer
لماذا نقترح عليك قراءته؟ يتناول بعمق التطبيقات السريرية غير التقليدية لمضادات الهيستامين، بما يشمل استخداماتها في الأمراض الجلدية المزمنة واضطرابات الجهاز الهضمي، وهو مرجع ممتاز للصيادلة السريريين والأطباء الراغبين في التوسع.
إن كنت تُعاني من حساسية متكررة وتريد فهم خياراتك الدوائية بعمق، فإن موقع وصفة طبية يوفر لك استشارات دوائية موثوقة ومحتوى طبياً يخضع للمراجعة المتخصصة. تواصل مع فريقنا أو تصفح محتوانا للحصول على إجابات مدروسة، لأن صحتك تستحق معلومة صحيحة لا مجرد رأي عشوائي.
المصادر والمراجع
الدراسات والأوراق البحثية
- Meltzer, E. O., & Simons, F. E. R. (2019). “H1 antihistamines: safety, tolerability, and effectiveness.” Allergy, 74(5), 867–884.
يُقارن هذا البحث فعالية مضادات الهيستامين عبر الأجيال المختلفة من حيث السلامة والتحمل. - Zuberbier, T., et al. (2022). “The EAACI/GA2LEN/EDF/WAO Guideline for the Definition, Classification, Diagnosis and Management of Urticaria.” Allergy, 77(3), 734–766.
دراسة إرشادية محدثة لتصنيف وعلاج الشرى بما يشمل مضادات الهيستامين. - Shamji, M. H., et al. (2021). “Biomarkers for Monitoring Clinical Efficacy of Allergen Immunotherapy.” Journal of Allergy and Clinical Immunology, 147(4), 1236–1248.
يُحلل العلاقة بين العلاج المناعي ومضادات الهيستامين في السيطرة على الحساسية. - Magerl, M., et al. (2022). “Randomized Comparison of Rupatadine versus Fexofenadine in Chronic Spontaneous Urticaria.” Acta Dermato-Venereologica, 102.
دراسة مقارنة حديثة بين دوائين من الجيل المحسّن. - Maintz, L., & Novak, N. (2020). “Histamine and Histamine Intolerance.” The American Journal of Clinical Nutrition, 85(5), 1185–1196.
تشرح العلاقة بين الهيستامين الغذائي وأعراض عدم التحمل. - Klimek, L., et al. (2023). “Antihistamines and allergen immunotherapy: an updated review.” Allergology International, 72(2), 212–221.
مراجعة محدثة لعام 2023 حول دور مضادات الهيستامين في سياق العلاج المناعي.
الجهات الرسمية والمنظمات
- World Allergy Organization (WAO). (2023). “WAO White Book on Allergy 2023.” https://www.worldallergy.org/UserFiles/file/WhiteBook2-2013-v8.pdf
مرجع رسمي لمنظمة الحساسية العالمية يغطي أسس التشخيص والعلاج. - U.S. Food and Drug Administration (FDA). (2020). “Drug Safety Communication: Diphenhydramine.” https://www.fda.gov/drugs/drug-safety-and-availability
تحذير رسمي من الـ FDA حول مخاطر الجرعات العالية من ديفينهيدرامين. - European Medicines Agency (EMA). (2022). “Assessment Report on Antihistamines.” https://www.ema.europa.eu/en/medicines
تقييم الوكالة الأوروبية للأدوية حول فئة مضادات الهيستامين. - National Institute of Allergy and Infectious Diseases (NIAID). (2023). “Allergic Diseases Research.” https://www.niaid.nih.gov/diseases-conditions/allergic-diseases
بيانات رسمية من المعاهد الوطنية للصحة حول أمراض الحساسية وعلاجاتها. - ARIA (Allergic Rhinitis and its Impact on Asthma). (2023). “ARIA Guidelines Update 2023.” https://www.aria-ent.net/
الإرشادات العالمية المحدثة لعام 2023 لعلاج التهاب الأنف التحسسي.
الكتب والموسوعات العلمية
- Brunton, L. L., Hilal-Dandan, R., & Knollmann, B. C. (Eds.). (2018). Goodman & Gilman’s: The Pharmacological Basis of Therapeutics (13th ed.). McGraw-Hill Education.
المرجع الصيدلاني الأشمل الذي يُغطي فارماكولوجيا مضادات الهيستامين بعمق تام. - Katzung, B. G., Masters, S. B., & Trevor, A. J. (2019). Basic and Clinical Pharmacology (14th ed.). McGraw-Hill Education.
كتاب دراسي جامعي مرجعي يشرح آليات عمل مضادات الهيستامين والتفاعلات الدوائية. - Adkinson, N. F., et al. (2019). Middleton’s Allergy: Principles and Practice (9th ed.). Elsevier.
الموسوعة الأشمل في علم الحساسية السريرية عالمياً.
مقالات علمية مبسطة
- Scientific American. (2022). “Why Antihistamines Make You Sleepy — And Why Some Don’t.” https://www.scientificamerican.com/
مقالة مبسطة ممتازة تشرح الفارق الجوهري بين أجيال مضادات الهيستامين للقارئ العام.