أنيميا الفول (نقص إنزيم G6PD): الأسباب، الأعراض، وكيفية التعايش بأمان
ما الذي يجعل حبة فول قادرة على تدمير خلايا الدم الحمراء؟
أنيميا الفول هي اضطراب وراثي ينتج عن نقص إنزيم الغلوكوز-6-فوسفات ديهيدروجيناز (Glucose-6-Phosphate Dehydrogenase – G6PD)، ويُعرف أيضاً بالتفول أو الفوال. يصيب نحو 400 مليون شخص حول العالم وفقاً لتقديرات منظمة الصحة العالمية. يؤدي نقص هذا الإنزيم إلى هشاشة كريات الدم الحمراء وتكسرها عند التعرض لمحفزات معينة كالفول وبعض الأدوية والمواد الكيميائية.
د. عبد الرحمن الصباغ — خبير طب الأطفال وحديثي الولادة
د. فارس أحمد الرشيدي — طبيب مختص في الأمراض الوراثية والجينوم
د. سوزان عبد الحميد السعدي — استشارية أمراض الدم وزرع الخلايا الجذعية
- نقص وراثي في إنزيم G6PD يجعل كريات الدم الحمراء هشة أمام مواد مؤكسدة.
- يُصيب نحو 400 مليون شخص عالمياً، وهو الأكثر شيوعاً بين الذكور لارتباطه بالكروموسوم X.
- بين النوبات: الحياة طبيعية تماماً — لا أدوية يومية ولا قيود.
- الفول بجميع أشكاله: طازجاً، مطبوخاً، مجمداً، أو فلافل — ممنوع تماماً.
- أدوية بعينها: البريماكين، النيتروفورانتوين، الدابسون، السلفوناميدات — محظورة.
- كرات النفتالين (المبيد الحشري) — محفز بيئي خطير يجب التخلص منه فوراً.
- الباراسيتامول هو مسكن الألم الآمن الأول لمرضى G6PD.
- بول بني أو أحمر داكن بعد تناول أي طعام أو دواء جديد.
- اصفرار سريع في العينين والجلد خلال ساعات.
- خمول شديد أو شحوب غير طبيعي عند الطفل أو البالغ.
- أجرِ فحص G6PD لكل مولود جديد في عائلتك إذا كان ثمة تاريخ مع التفول.
- أبلغ كل طبيب وصيدلي تزوره: “أنا مصاب بنقص إنزيم G6PD.”
- احتفظ ببطاقة طبية في محفظتك ومحفظة طفلك.
- اقرأ ملصقات الأغذية دائماً وابحث عن “دقيق الفول” أو “Fava bean”.
هل أخبرك الطبيب أن طفلك يعاني من نقص إنزيم G6PD، فشعرت بخوف مفاجئ لا تعرف كيف تتعامل معه؟ أنت لست وحدك في هذا القلق. كثير من الأمهات والآباء في العالم العربي يسمعون هذا التشخيص لأول مرة ولا يجدون إجابات واضحة تريحهم. لكن الحقيقة المطمئنة أن أنيميا الفول ليست مرضاً يمنع صاحبه من حياة طبيعية، بل هي حالة تتطلب وعياً وانتباهاً لقائمة محددة من المحفزات. في هذا المقال ستجد كل ما تحتاج معرفته لحماية نفسك أو طفلك والتعايش الآمن مع هذه الحالة.
تخيّل هذا المشهد: أم سعاد في الرياض تُحضّر وجبة إفطار لطفلها خالد البالغ من العمر أربع سنوات. تضع أمامه صحن فول مدمس، وهو الطبق المفضل لديه. بعد ساعات قليلة، يبدأ خالد بالشكوى من ألم في بطنه، ثم تلاحظ والدته أن لون بوله أصبح داكناً كالشاي الثقيل، وعيناه اصفرّتا. تأخذه للطوارئ فيُشخَّص بنوبة تكسر دم حادة ناتجة عن التفول. لو كانت الأم تعلم مسبقاً أن خالد يحمل نقصاً في إنزيم G6PD — وهو أمر يُكتشف بتحليل بسيط — لما قدّمت له الفول أصلاً. الخلاصة العملية: إذا كان في عائلتك تاريخ مع الفوال أو إذا لاحظت اصفراراً غير مبرر على طفلك الرضيع، فاطلب من طبيب الأطفال إجراء تحليل أنيميا الفول للأطفال فوراً.
اقرأ أيضاً:
- فقر الدم (الأنيميا): الأسباب، الأعراض، وطرق العلاج الطبية والغذائية
- اليرقان الوليدي (صفار المواليد): الأسباب، درجات الخطورة، وخطوات العلاج الطبية
ما هو إنزيم G6PD ولماذا يحتاجه جسمك بشدة؟
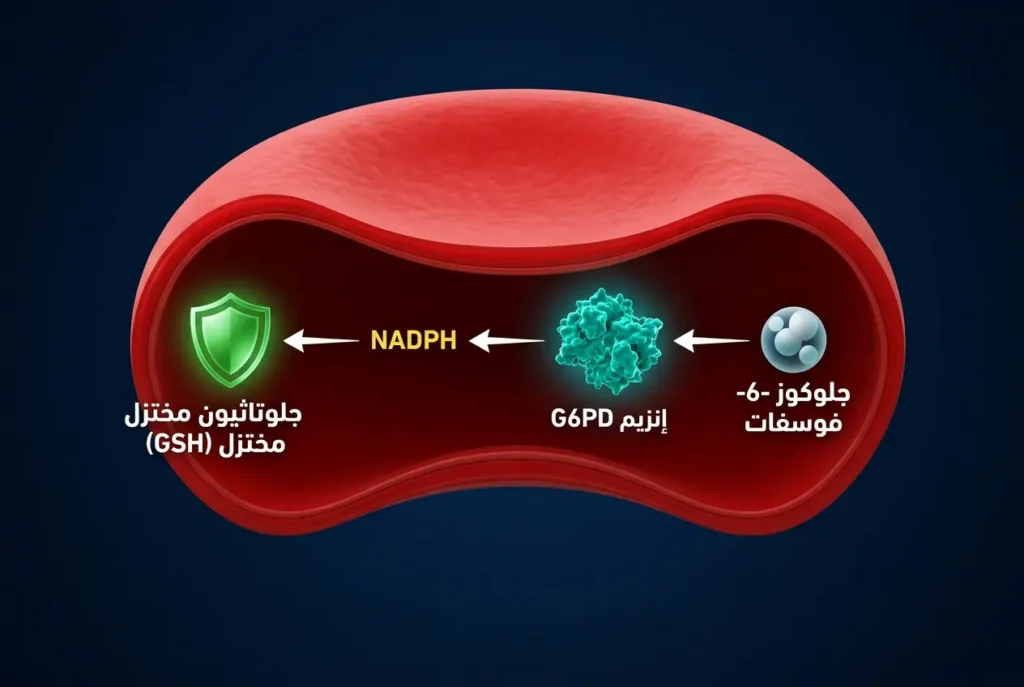
كريات الدم الحمراء هي عربات الأكسجين في جسمك؛ تنقله من الرئتين إلى كل خلية في أعضائك. لكن هذه الكريات تواجه باستمرار مواد مؤكسدة ضارة — تشبه الصدأ الذي يأكل الحديد — وهنا يأتي دور إنزيم G6PD. هذا الإنزيم يعمل كدرع واقٍ يحمي غشاء الكرية الحمراء من الأكسدة والتلف. فكّر فيه كطبقة طلاء مضادة للصدأ على سيارتك: دون هذه الطبقة، يتآكل المعدن بسرعة ويتحلل.
إنزيم G6PD يعمل ضمن مسار بيوكيميائي يسمى “مسار البنتوز فوسفات” (Pentose Phosphate Pathway)، وهو المسار الوحيد في كريات الدم الحمراء القادر على إنتاج مادة تُسمى NADPH. هذه المادة بدورها تُعيد تنشيط مضاد الأكسدة الأساسي في الكرية الحمراء وهو الغلوتاثيون المُختزَل (Reduced Glutathione – GSH). عندما ينقص الإنزيم، ينخفض مستوى الغلوتاثيون، فتصبح الكرية عارية أمام هجمات الجذور الحرة (Free Radicals) والمواد المؤكسدة. النتيجة؟ تتكسر أغشية الكريات وتتحلل، وهذا ما يسميه الأطباء “انحلال الدم” (Hemolysis).
ما يجعل الأمر فريداً أن كريات الدم الحمراء لا تملك نواة ولا ميتوكوندريا — أي أنها لا تستطيع إصلاح نفسها أو تصنيع إنزيم جديد. فإذا وُلدت الكرية بكمية ناقصة من الإنزيم، فهي تعيش كامل عمرها (نحو 120 يوماً) بهذا الضعف. لذلك عندما يتعرض مريض أنيميا الفول لمحفز قوي، يتكسر عدد كبير من الكريات دفعة واحدة، وتظهر الأعراض بشكل مفاجئ ودراماتيكي. إليك النقطة العملية: مجرد تجنب المحفزات يعني أن الكريات ستعيش عمرها الطبيعي دون أي مشكلة، وهذا هو سر التعايش الآمن.
حقيقة طبية: كريات الدم الحمراء هي الخلايا الوحيدة في الجسم التي تعتمد كلياً على مسار البنتوز فوسفات لحمايتها من الأكسدة؛ لأنها فقدت نواتها أثناء النضج ولا تستطيع تصنيع بروتينات جديدة.
اقرأ أيضاً: انحلال الدم الوليدي: الأسباب، الأعراض، وخطوات العلاج والوقاية
لماذا يُولد بعض الناس بهذا النقص الإنزيمي دون غيرهم؟
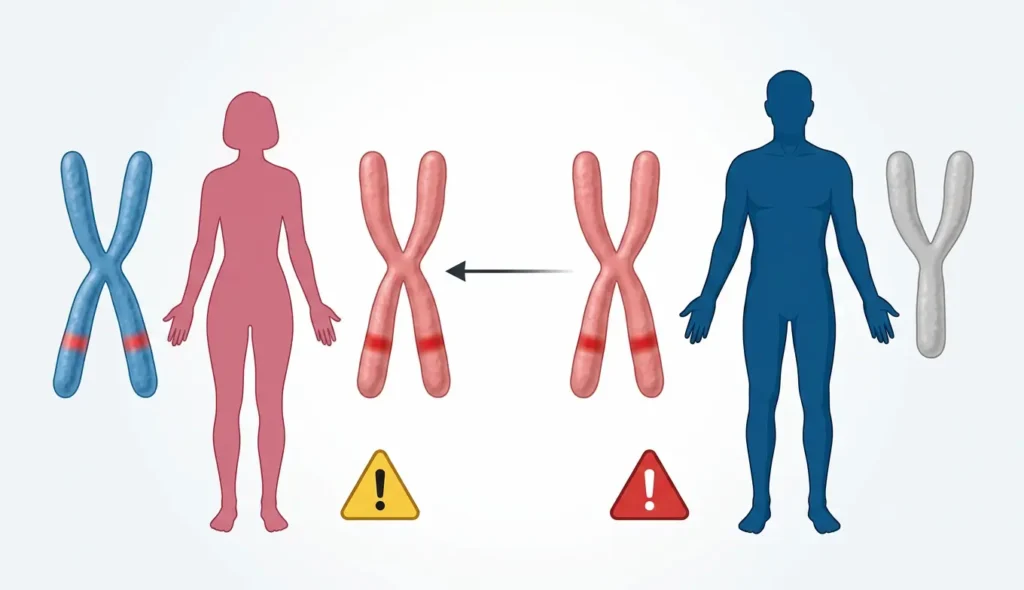
الجين المسؤول عن تصنيع إنزيم G6PD يقع على الكروموسوم X — وهذا تفصيل مهم جداً لفهم نمط الوراثة. الذكور يملكون كروموسوماً X واحداً فقط (XY)، بينما الإناث تملكن اثنين (XX). لذلك إذا حمل الكروموسوم X الوحيد عند الذكر طفرة في جين G6PD، فلا يوجد نسخة احتياطية لتعويض النقص. هذا يشبه أن يكون لديك مفتاح واحد فقط لمنزلك — إذا فقدته، لا بديل. أما الأنثى فلديها “مفتاح احتياطي” على الكروموسوم X الثاني.
لهذا السبب يُصاب الذكور بأعراض نقص إنزيم G6PD بمعدلات أعلى بكثير من الإناث. لكن هذا لا يعني أن الإناث محصّنات تماماً؛ فالأنثى قد تكون “حاملة” للطفرة دون أعراض ظاهرة، أو قد تُعاني من أعراض خفيفة إلى متوسطة في بعض الحالات بسبب ظاهرة تُسمى “تعطيل الكروموسوم X العشوائي” (Lyonization)، إذ إن الجسم يُعطّل أحد الكروموسومين X عشوائياً في كل خلية. فإذا صادف أن الكروموسوم السليم هو الذي تعطّل في نسبة كبيرة من الكريات، تظهر الأعراض حتى عند الإناث.
من ناحية الانتشار الجغرافي، ينتشر التفول بكثافة في مناطق حوض البحر الأبيض المتوسط، والشرق الأوسط، وجنوب شرق آسيا، وأجزاء من إفريقيا. في المملكة العربية السعودية تحديداً، تُقدّر بعض الدراسات المحلية نسبة حاملي الطفرة بما يتراوح بين 2% و13% حسب المنطقة الجغرافية، مع ارتفاع ملحوظ في المنطقتين الشرقية والجنوبية. دراسة نُشرت في مجلة Saudi Medical Journal عام 2019 أشارت إلى أن فحص حديثي الولادة في عدة مستشفيات سعودية كشف عن معدلات إصابة تتفاوت تفاوتاً كبيراً بين المناطق.
هذا وقد ربط الباحثون بين انتشار هذه الطفرة الجينية وبين المناطق التي كانت تاريخياً موبوءة بالملاريا؛ إذ إن حمل الطفرة بصورة خفيفة يمنح بعض الحماية ضد طفيل الملاريا (Plasmodium falciparum). هذه العلاقة أثبتتها دراسات متعددة، منها دراسة نُشرت في مجلة The Lancet عام 2008 أكدت أن حاملي طفرة G6PD المتغايرين يتمتعون بمقاومة أكبر للملاريا الوخيمة.
معلومة سريعة: في السعودية، يُجرى فحص نقص إنزيم G6PD ضمن برنامج فحص حديثي الولادة الوطني في بعض المناطق، مما يسمح بالكشف المبكر قبل حدوث أي نوبة تكسر دم.
اقرأ أيضاً: ما هي تقنية كريسبر (CRISPR-Cas9) وكيف تعيد كتابة مستقبل الطب البشري؟
ما الفئات الأكثر عرضة للإصابة بالتفول وهل يمكن التنبؤ بها؟
عوامل الخطر لا تقتصر على الجنس والجغرافيا فحسب. هناك عدة عوامل تزيد احتمالية الإصابة أو تجعل الأعراض أشد خطورة:
- الذكور أكثر عرضة من الإناث بسبب نمط الوراثة المرتبط بالكروموسوم X كما ذكرنا.
- التاريخ العائلي: وجود قريب من الدرجة الأولى مصاب بالفوال يرفع الاحتمال بشكل كبير.
- الأصول العرقية: الأشخاص من أصول عربية، أو متوسطية، أو إفريقية، أو آسيوية جنوبية شرقية.
- حديثو الولادة: الرضع المصابون أكثر عرضة لليرقان الشديد (Severe Neonatal Jaundice) الذي قد يؤذي الدماغ إذا لم يُعالج سريعاً.
- المرضى الذين يتناولون أدوية متعددة دون معرفة حالتهم الإنزيمية، خاصة في سياق علاج الملاريا أو التهابات المسالك البولية.
النصيحة العملية: إذا كنت تنتمي لأي من هذه الفئات، أو إذا كنت تُخطط للإنجاب وأحد الزوجين من عائلة فيها تاريخ مع أنيميا الفول، فمن الحكمة إجراء فحص جيني قبل الزواج أو في أثناء الحمل. في السعودية، يمكنك طلب هذا الفحص ضمن برنامج الفحص قبل الزواج.
اقرأ أيضاً: الفحوصات الطبية الدورية: متى يجب أن تبدأ وما الذي تحتاجه في كل عمر؟
كيف يؤدي نقص الإنزيم إلى تكسر الدم عند التعرض للمحفزات؟
لنفهم الآلية ببساطة، تخيّل أن كريات الدم الحمراء هي بالونات مائية. في الوضع الطبيعي، هذه البالونات مصنوعة من مطاط سميك ومتين. لكن عند مريض نقص إنزيم G6PD، المطاط رقيق وهش. طالما أن البالونات محمولة بلطف ولا أحد يضغط عليها، تبقى سليمة. لكن لحظة تعرّضها لضغط — وهو هنا المحفز — تنفجر البالونات فوراً.
المحفزات (كالفول أو بعض الأدوية أو العدوى) تولّد كميات هائلة من الجذور الحرة والمواد المؤكسدة داخل الكرية. في الشخص السليم، ينشط إنزيم G6PD فوراً لإنتاج NADPH، الذي يُعيد شحن الغلوتاثيون المُختزَل ليُعادل تلك المؤكسدات. لكن عند مريض أنيميا الفول، هذا الإنزيم ضعيف أو غائب، فلا يستطيع الجسم التصدي للهجمة. تتأكسد بروتينات الهيموغلوبين داخل الكرية وتتكتل على شكل حبيبات تُسمى “أجسام هاينز” (Heinz Bodies)، وهي علامة مخبرية مميزة. يتصلب غشاء الكرية ويفقد مرونته، فيعلق في الأوعية الدقيقة للطحال ويتكسر هناك.
النتيجة: انخفاض سريع في عدد كريات الدم الحمراء (فقر دم حاد)، وارتفاع مستوى البيليروبين (Bilirubin) الناتج عن تحلل الهيموغلوبين، مما يسبب اليرقان (Jaundice) وتغير لون البول إلى الداكن. في الحالات الشديدة، قد يتضرر الكلى من ترسب الهيموغلوبين الحر في الأنابيب الكلوية.
صندوق الاقتباس الطبي:
وفقاً لمنظمة الصحة العالمية (WHO)، يُعَدُّ نقص إنزيم G6PD أكثر اضطرابات الإنزيمات شيوعاً في البشر، ويؤثر في ما يُقدّر بـ 400 مليون شخص حول العالم. وتوصي المنظمة بإجراء فحص لهذا النقص قبل وصف أدوية مضادة للملاريا تحتوي على مادة البريماكين. — منظمة الصحة العالمية، تقرير الملاريا العالمي
المختبر الفسيولوجي — للمهتمين بالتفاصيل العلمية الدقيقة
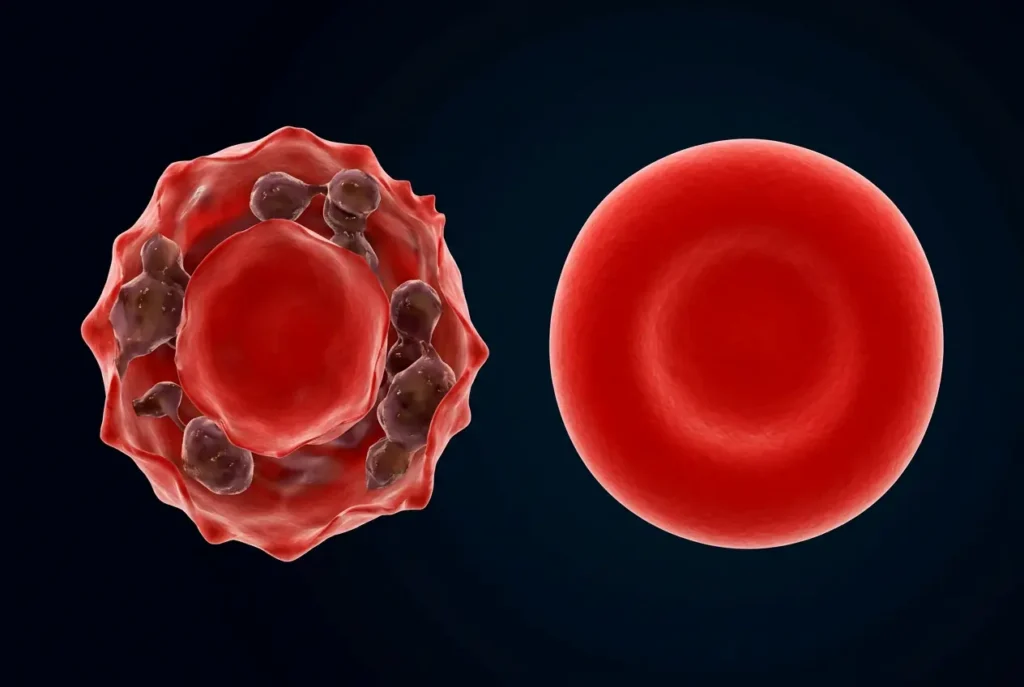
على المستوى الجزيئي، يعمل إنزيم G6PD على حفز تفاعل أكسدة الغلوكوز-6-فوسفات (Glucose-6-Phosphate) إلى 6-فوسفوغلوكونولاكتون (6-Phosphogluconolactone) في الخطوة الأولى من مسار البنتوز فوسفات. هذا التفاعل يُولّد جزيء NADPH من NADP⁺. في كريات الدم الحمراء، يُعَدُّ مسار البنتوز فوسفات المصدر الحصري لـ NADPH؛ لأن هذه الخلايا تفتقر إلى الميتوكوندريا ولا تستطيع الاعتماد على دورة حمض الستريك (Krebs Cycle) أو السلسلة التنفسية.
جزيء NADPH يخدم وظيفة محورية: إعادة اختزال الغلوتاثيون المؤكسد (GSSG) إلى الغلوتاثيون المُختزَل (GSH) بواسطة إنزيم الغلوتاثيون ريداكتاز (Glutathione Reductase). الغلوتاثيون المُختزَل بدوره يُحيّد بيروكسيد الهيدروجين (H₂O₂) والجذور الحرة الأخرى عبر إنزيم الغلوتاثيون بيروكسيداز (Glutathione Peroxidase). هذه السلسلة من التفاعلات تُشكّل خط الدفاع الأساسي ضد الإجهاد التأكسدي (Oxidative Stress) في الكرية الحمراء.
عند نقص G6PD، ينخفض إنتاج NADPH، فيتراكم الغلوتاثيون المؤكسد ويتناقص المختزَل. في ظل هذا الضعف الدفاعي، تتعرض مجموعات السلفهيدريل (Sulfhydryl Groups – SH) في جزيئات الهيموغلوبين للأكسدة، فيتحول الهيموغلوبين إلى ميتهيموغلوبين (Methemoglobin) ثم يترسب على شكل أجسام هاينز. هذه الأجسام المترسبة تلتصق بالسطح الداخلي لغشاء الكرية وتُحدث تشوهات هيكلية تُفقد الغشاء مرونته الطبيعية.
الطحال (Spleen) يلعب دور المحطة الأمنية: خلايا البلعمة الكبيرة (Macrophages) في اللب الأحمر للطحال تتعرف على الكريات المشوّهة وتبتلعها في عملية تُسمى “انحلال الدم خارج الأوعية” (Extravascular Hemolysis). في النوبات الشديدة، قد يحدث أيضاً “انحلال الدم داخل الأوعية” (Intravascular Hemolysis)، إذ تتكسر الكريات في مجرى الدم مباشرة ويتحرر الهيموغلوبين الحر في البلازما. هذا الهيموغلوبين الحر يُرشّح عبر الكلى ويظهر في البول (هيموغلوبينيوريا – Hemoglobinuria)، وهو ما يُفسر لون البول الداكن المميز. إذا كانت الكمية المترسبة في الأنابيب الكلوية كبيرة، قد يحدث فشل كلوي حاد (Acute Kidney Injury) — وهو من أخطر مضاعفات نوبة التكسر الحاد.
الجدير بالذكر أن شدة النقص الإنزيمي تتفاوت تفاوتاً كبيراً بحسب نوع الطفرة. صنّفت منظمة الصحة العالمية طفرات G6PD إلى خمس فئات (الفئة I إلى V)، إذ تُسبب الفئة الأولى فقر دم انحلالياً مزمناً حتى دون محفزات، بينما الفئة الرابعة والخامسة لا تُحدث نقصاً ذا أهمية سريرية. الطفرة الأكثر شيوعاً في حوض المتوسط هي طفرة “G6PD Mediterranean” التي تنتمي للفئة الثانية وتسبب نقصاً شديداً، بينما طفرة “G6PD A⁻” الشائعة في إفريقيا تنتمي للفئة الثالثة وتسبب نقصاً معتدلاً.
كيف تتعرف على أعراض أنيميا الفول قبل فوات الأوان؟

الغالبية العظمى من المصابين بنقص إنزيم G6PD لا يعانون من أي أعراض في حياتهم اليومية العادية. المشكلة تبدأ فقط عند التعرض لمحفز. لكن معرفة الأعراض المبكرة قد تكون الفارق بين نوبة خفيفة يمكن السيطرة عليها ونوبة شديدة تحتاج تدخلاً طارئاً.
في المراحل الأولى من نوبة تكسر الدم، قد تلاحظ شحوباً غير معتاد في الوجه والشفتين، وإرهاقاً مفاجئاً لا يتناسب مع المجهود المبذول. قد يشكو الطفل أو المريض من صداع وتسارع في ضربات القلب. هذه الأعراض تظهر عادة خلال 24 إلى 72 ساعة من التعرض للمحفز. كثير من الأهالي يخلطون بين هذه الأعراض ونزلة برد عادية أو إرهاق مدرسي — وهنا يكمن الخطر.
إذا لم تُدرك المشكلة مبكراً وتستمر عملية التكسر، تتطور الأعراض إلى ما يُنذر بالخطر: اصفرار واضح في بياض العينين والجلد (اليرقان)، وتغير لون البول إلى بني غامق أو أحمر كالكوكاكولا، وآلام في الظهر والبطن. الطفل قد يصبح خاملاً بشكل لافت، ويرفض الطعام، وقد تلاحظ أن تنفسه أصبح أسرع من المعتاد. في الحالات الشديدة جداً، قد ينخفض الهيموغلوبين بشكل حاد مما يهدد وظائف القلب والكلى.
نقطة تستحق الانتباه: أعراض أنيميا الفول عند الأطفال قد تكون أكثر غموضاً؛ فالطفل الصغير لا يستطيع وصف ما يشعر به. راقب لون البول ولون العينين — هما أوضح مؤشرين يمكنك ملاحظتهما بالعين المجردة.
متى يجب التوجه للطوارئ فوراً؟
لا تتردد ثانية واحدة في الذهاب لأقرب قسم طوارئ إذا لاحظت أياً مما يلي:
- بول بني أو أحمر غامق: هذا يعني أن الهيموغلوبين يتسرب عبر الكلى — وهي علامة على تكسر دم شديد.
- اصفرار سريع ومتزايد في العينين والجلد خلال ساعات.
- خمول شديد أو فقدان وعي عند الطفل أو البالغ.
- تسارع ضربات القلب مع ضيق في التنفس حتى أثناء الراحة.
- شحوب رمادي أو أبيض شمعي يختلف عن الشحوب العادي.
تذكّر: نوبة تكسر الدم الحاد هي حالة طوارئ طبية حقيقية. التأخر في العلاج قد يؤدي إلى مضاعفات خطيرة تشمل الفشل الكلوي أو اضطراب نظم القلب.
اقرأ أيضاً: الإسعافات الأولية: خطوات وإجراءات طبية تنقذ حياتك وقت الطوارئ
الدقائق الحرجة: ماذا تفعل في المنزل قبل الوصول للطوارئ؟
عند اكتشافك أن طفلك أو مريضك تناول محفزاً (كالفول) أو بدأت تظهر عليه أعراض التكسر، فإن الدقائق التي تسبق وصولك إلى المستشفى تلعب دوراً في تهدئة الموقف ومنع تفاقم الذعر. إليك ما يجب فعله وما يجب تجنبه فوراً:
| الإجراء المطلوب | التوضيح الطبي |
|---|---|
| الاحتفاظ بغلاف المحفز | خذ معك كيس الدواء، أو عبوة الطعام، أو حتى بقايا الوجبة التي تناولها المريض. هذا يُسرّع من عملية تقييم الطبيب للمادة المحفزة. |
| التروية المائية (الترطيب) | إذا كان المريض واعياً ولا يتقيأ، شجعه على شرب رشفات من الماء. الترطيب الجيد يساعد الكلى على التعامل مع الهيموغلوبين المتحرر ويقلل من خطر ترسبه. |
| تجنب محاولة إحداث القيء | لا تحاول إجبار الطفل على التقيؤ للتخلص من الطعام أو الدواء ما لم يطلب منك مركز السموم أو الإسعاف ذلك صراحة، فقد يتسبب ذلك في اختناقه أو إجهاده بشكل خطير. |
| الامتناع عن إعطاء أي مسكنات عشوائية | لا تعطِ المريض أي دواء لتخفيف الألم أو الحرارة في هذه اللحظة (حتى لو كان باراسيتامول) قبل أن يقيمه طبيب الطوارئ، لتجنب تداخل الأعراض. |
| التنفس والهدوء | تذكر أن نوبات التكسر قابلة للعلاج بالكامل. انتقال توترك للطفل سيزيد من تسارع ضربات قلبه، مما يضيف عبئاً إضافياً على جسمه الذي يعاني من نقص الأكسجة أصلاً. |
ما هي القائمة السوداء للمحفزات التي يجب تجنبها مدى الحياة؟
هذا الجزء هو القلب النابض لمقالنا وأهم ما يجب أن يحفظه كل مريض بنقص إنزيم G6PD وأسرته عن ظهر قلب. سأقسمه إلى أربعة محاور واضحة.
أولاً: الأطعمة الممنوعة لمرضى أنيميا الفول

⚠️ تحذير مهم: القائمة التالية إرشادية، ويجب مناقشتها مع طبيبك المعالج لتحديد مستوى التقييد المناسب لحالتك الخاصة بناءً على شدة النقص الإنزيمي لديك.
الفول (Fava Beans – Vicia faba) هو المحفز الغذائي الأكثر شهرة وخطورة. يحتوي الفول على مركبات تُسمى الفيسين (Vicine) والكونفيسين (Convicine)، وهي غليكوسيدات تتحول داخل الجسم إلى مواد شديدة الأكسدة تهاجم الكريات الحمراء مباشرة. لقد أظهرت دراسة نُشرت في British Journal of Haematology عام 2020 أن شدة التفاعل تعتمد على كمية الفول المتناولة ونوع الطفرة الجينية.
لا يقتصر الأمر على الفول المطبوخ فقط. الفول الأخضر الطازج، والفول المجمد، والفول المعلب، وحتى الفلافل (الطعمية) المصنوعة من الفول — كلها ممنوعة. بعض المنتجات الغذائية المصنّعة تحتوي على دقيق الفول كمكوّن خفي، لذا اقرأ ملصقات الأغذية بعناية. من جهة ثانية، بعض الأطباء يُضيفون البقوليات الأخرى كالعدس والحمص إلى القائمة المحظورة في حالات النقص الشديد (الفئة الثانية)، لكن هذا ليس محل إجماع علمي كامل. ناقش طبيبك في هذه النقطة تحديداً.
بخصوص الأعشاب والمكملات الغذائية، هناك تحفظات على بعض المواد:
- الحناء (Henna – Lawsonia inermis): وُثّقت حالات تكسر دم عند رضع مصابين بنقص G6PD بعد تطبيق الحناء على جلدهم، خاصة في دراسات من السعودية وإيران. تجنب وضع الحناء على جلد الأطفال المصابين تماماً.
- الميرمية (Sage) وبعض شايات الأعشاب: لا توجد أدلة قاطعة على خطورتها في حالات النقص المعتدل، لكن من باب الحيطة، استشر طبيبك إذا كنت تتناولها بانتظام.
- مكملات فيتامين C بجرعات عالية: فيتامين C (حمض الأسكوربيك) بجرعات تتجاوز 1000 ملغ يومياً قد يُولّد مواد مؤكسدة تُحفّز تكسر الدم عند مرضى نقص G6PD الشديد. الجرعات الغذائية الطبيعية من الفواكه والخضروات آمنة تماماً. لكن لا تتناول مكملات فيتامين C المركزة دون استشارة طبيبك. لا يوجد تعارض بين فيتامين C بالجرعات العادية (أقل من 500 ملغ يومياً) والأدوية الشائعة، لكن المشكلة تكمن في الجرعات العالية المركزة.
تنصح الدكتورة علا الأحمد — اختصاصية التغذية العلاجية في موقع وصفة طبية الأمهات بقراءة الملصقات الغذائية بعناية والبحث عن عبارات مثل “يحتوي على بروتين الفول” أو “دقيق الفول” أو “Fava bean flour”، وتوصي بتعويض البروتين النباتي المفقود من الفول بمصادر آمنة كالدجاج والأسماك والبيض والأرز.
ثانياً: الأدوية المحظورة في نقص إنزيم G6PD — القائمة التفصيلية
⚠️ تنبيه دوائي بالغ الأهمية: لا تتناول أي دواء جديد — حتى لو كان بدون وصفة — دون إخبار الصيدلي أو الطبيب بأنك مصاب بنقص إنزيم G6PD. هذه ليست نصيحة شكلية بل قد تنقذ حياتك.
قائمة الأدوية المحظورة طويلة ومتغيرة باستمرار مع تحديثات الأبحاث. سأذكر هنا أهم الفئات الدوائية مع أمثلة تفصيلية، مقسمة حسب الفئة العمرية والحالة:
مضادات الملاريا:
- البريماكين (Primaquine): محظور تماماً لجميع الفئات العمرية. هذا الدواء يُعَدُّ المحفز الدوائي الأخطر لتكسر الدم.
- الكلوروكين (Chloroquine): يُستخدم بحذر شديد فقط تحت إشراف طبي، وبعض الأطباء يمنعونه تماماً في حالات النقص الشديد.
- التافينوكين (Tafenoquine): محظور تماماً. إدارة الغذاء والدواء الأميركية (FDA) تشترط إجراء فحص G6PD قبل وصفه.
أدوية السلفوناميد (Sulfonamides):
- السلفاميثوكسازول/تريميثوبريم (Co-trimoxazole – Bactrim): يُستخدم كثيراً لعلاج التهابات المسالك البولية. محظور في حالات النقص الشديد والمعتدل. البديل الآمن: الأموكسيسيلين (Amoxicillin) أو النيتروفورانتوين — لكن انتبه! النيتروفورانتوين نفسه محظور أيضاً في نقص G6PD. لذا البديل الفعلي يجب أن يحدده الطبيب.
- الدابسون (Dapsone): يُستخدم في بعض الأمراض الجلدية. محظور تماماً.
مسكنات الألم وخافضات الحرارة:
- الأسبرين (Aspirin): بجرعات عالية (أكثر من 1 غرام يومياً) يُحفّز التكسر. الجرعات المنخفضة لحماية القلب (75-100 ملغ) تُعَدُّ آمنة عموماً في حالات النقص المعتدل، لكن يجب المتابعة مع الطبيب.
- الباراسيتامول (Paracetamol/Acetaminophen): آمن بالجرعات العلاجية المعتادة ويُعَدُّ مسكن الألم وخافض الحرارة الأول المفضل لمرضى أنيميا الفول.
- جرعة الأطفال: 15 ملغ/كغ لكل جرعة، كل 4-6 ساعات، بحد أقصى 5 جرعات يومياً.
- جرعة البالغين: 500-1000 ملغ كل 4-6 ساعات، بحد أقصى 4 غرامات يومياً.
- كبار السن: لا تتجاوز 2 غرام يومياً إذا كانت هناك مشكلات في الكبد.
- الحوامل والمرضعات: آمن في جميع الأثلاث بالجرعات المعتادة.
- تحذير فرط الجرعة: تجاوز 4 غرامات يومياً للبالغين قد يسبب فشلاً كبدياً حاداً مهدداً للحياة.
اقرأ أيضاً:
- الكينولونات (Quinolones): مثل السيبروفلوكساسين (Ciprofloxacin) — تُستخدم بحذر، وبعض المراجع الطبية تضعها ضمن القائمة المحظورة.
- النيتروفورانتوين (Nitrofurantoin): محظور تماماً.
- حمض الناليديكسيك (Nalidixic Acid): محظور.
| الدواء / الفئة الدوائية | الاستخدام الشائع | الحكم | البديل الآمن الموصى به |
|---|---|---|---|
| البريماكين (Primaquine) | علاج الملاريا | محظور تماماً | يحدده الطبيب المختص حسب نوع الملاريا |
| التافينوكين (Tafenoquine) | علاج ووقاية من الملاريا | محظور تماماً | يستلزم فحص G6PD قبل الوصف (اشتراط FDA) |
| الكلوروكين (Chloroquine) | علاج الملاريا / الذئبة | بحذر شديد | تحت إشراف طبي مباشر فقط |
| السلفاميثوكسازول / تريميثوبريم (Bactrim) | التهابات المسالك البولية | محظور في النقص الشديد | الأموكسيسيلين أو السيفالكسين (بتوجيه الطبيب) |
| النيتروفورانتوين (Nitrofurantoin) | التهابات المسالك البولية | محظور تماماً | مضاد حيوي بديل يحدده الطبيب حسب نوع البكتيريا |
| الدابسون (Dapsone) | أمراض جلدية، الجذام | محظور تماماً | يحدده الطبيب الجلدي |
| الأسبرين بجرعات عالية (>1 غ/يوم) | مسكن ألم | محظور بالجرعات العالية | الباراسيتامول بالجرعة المناسبة |
| الأسبرين 75-100 ملغ (جرعة قلبية) | حماية القلب والأوعية | بحذر / بإشراف طبي | مناقشة الطبيب المعالج إلزامية |
| الباراسيتامول (Paracetamol) | مسكن ألم وخافض حرارة | آمن بالجرعة المعتادة | الخيار الأول المفضل لمرضى G6PD |
| الميثيلين الأزرق (Methylene Blue) | علاج ميتهيموغلوبينية الدم | محظور تماماً | يستلزم بروتوكولاً بديلاً متخصصاً |
| حمض الناليديكسيك (Nalidixic Acid) | مضاد حيوي | محظور تماماً | مضاد حيوي بديل بتوجيه الطبيب |
| السيبروفلوكساسين (Ciprofloxacin) | مضاد حيوي واسع الطيف | بحذر / راجع طبيبك | بديل آمن يحدده الطبيب حسب نوع العدوى |
| حمض الفوليك (Folic Acid) | دعم إنتاج كريات الدم | آمن ومُنصح به | — (هو نفسه البديل الداعم) |
أدوية أخرى يجب الحذر منها:
- الرانيتيدين (Ranitidine): كان يُستخدم لعلاج حرقة المعدة، وسُحب من الأسواق عالمياً عام 2020 لأسباب أخرى.
- الميثيلين الأزرق (Methylene Blue): يُستخدم لعلاج ميتهيموغلوبينية الدم، لكنه محظور عند مرضى G6PD لأنه قد يفاقم التكسر.
- بعض أدوية القلب مثل الهيدرالازين (Hydralazine).
يُشدد المستشار الدوائي جاسم محمد مراد — خبير الصحة والإمداد الطبي في موقع وصفة طبية على ضرورة أن يحمل كل مريض بنقص إنزيم G6PD بطاقة تعريفية طبية أو إسوارة طبية تُعلم الفريق الطبي بحالته في حال الطوارئ، خاصة الأطفال في المدارس. ويوصي بأن يطلب المريض من الصيدلي مراجعة أي وصفة طبية جديدة والتحقق من توافقها مع حالة نقص الإنزيم قبل شراء الدواء.
ثالثاً: المواد الكيميائية الخطرة
كرات النفتالين (Mothballs) التي تُستخدم لطرد الحشرات من الملابس تُعَدُّ من أخطر المحفزات البيئية لتكسر الدم. مادة النفتالين تتطاير وتُستنشق أو تمتصها البشرة. في السعودية ودول الخليج، لا تزال بعض الأسر تستخدمها في خزائن الملابس — وهذا أمر يجب التوقف عنه فوراً إذا كان أحد أفراد الأسرة مصاباً بالتفول. البديل: استخدام أكياس اللافندر أو خشب الأرز الطبيعي لطرد العث.
اقرأ أيضاً: قواعد السلامة في المنزل: كيف تحمي عائلتك من المخاطر الخفية وتتجنب الكوارث
رابعاً: العدوى كعامل محفز لنوبة تكسر الدم
ما لا يعرفه كثير من الناس أن العدوى الفيروسية أو البكتيرية — مثل التهاب الكبد الوبائي (Hepatitis)، أو الإنفلونزا، أو التهاب المسالك البولية — قد تُحفّز نوبة تكسر دم حتى دون تناول فول أو دواء محظور. السبب أن العدوى تُنشّط الجهاز المناعي بقوة وتُولّد كميات كبيرة من الجذور الحرة كجزء من استجابة الجسم الدفاعية. عند مريض نقص إنزيم G6PD، هذه الجذور الحرة تجد كريات حمراء عزلاء بلا درع، فتتكسر.
النصيحة العملية: احرص على تلقي التطعيمات الموسمية (كتطعيم الإنفلونزا) لتقليل فرص العدوى. وعند أي عدوى، راقب لون البول والعينين عن كثب.
رقم لافت: دراسة منشورة في Pediatric Blood & Cancer عام 2021 وجدت أن نحو 30% من نوبات تكسر الدم الحاد عند الأطفال المصابين بنقص G6PD في الشرق الأوسط كانت ناجمة عن عدوى فيروسية وليس عن تناول فول أو أدوية.
كيف يتم تشخيص أنيميا الفول وما الفحوصات المطلوبة؟
التشخيص يبدأ عادة من واحد من سيناريوين: إما أن الطفل يُكتشف مصاباً عبر فحص حديثي الولادة الروتيني (وهذا المثالي)، أو أن المريض يصل للمستشفى بنوبة تكسر دم حادة ويُشخَّص لاحقاً.
الفحص الذهبي لتأكيد التشخيص هو قياس نشاط إنزيم G6PD في الدم (G6PD Enzyme Activity Assay). هذا الفحص يُجرى عبر سحب عينة دم عادية ويُقاس نشاط الإنزيم بوحدات محددة. لكن هناك نقطة بالغة الأهمية: لا تُجرِ هذا الفحص في أثناء نوبة تكسر الدم أو بعدها مباشرة. السبب أن الكريات القديمة (التي تحتوي على أقل كمية من الإنزيم) تكون قد تكسرت بالفعل، والكريات الجديدة الشابة (الخلايا الشبكية – Reticulocytes) التي يُنتجها النخاع لتعويض النقص تحتوي على كميات أعلى من الإنزيم. النتيجة: قد يظهر الفحص طبيعياً زيفاً! لذا يُفضل إعادة الفحص بعد 2-3 أشهر من النوبة.
فحوصات إضافية يطلبها الطبيب عادة: صورة الدم الكاملة (CBC) التي تُظهر انخفاض الهيموغلوبين وارتفاع الخلايا الشبكية، ومستوى البيليروبين في الدم (المباشر وغير المباشر)، وفحص LDH (الذي يرتفع عند تكسر الخلايا)، وفحص الهابتوغلوبين (Haptoglobin) الذي ينخفض بشكل حاد عند انحلال الدم. كما قد يطلب الطبيب مسحة دم طرفية (Peripheral Blood Smear) للبحث عن أجسام هاينز والكريات المتشظية.
فيما يخص تحليل أنيميا الفول للأطفال حديثي الولادة في السعودية، يُجرى الفحص عبر بقعة دم مجففة على ورقة ترشيح خاصة (Dried Blood Spot) ضمن برنامج فحص الأمراض الاستقلابية لحديثي الولادة. النتيجة تصل عادة خلال أسبوعين. إذا كانت النتيجة إيجابية، يُحال الطفل لطبيب أطفال أو اختصاصي أمراض دم لتأكيد التشخيص ووضع خطة الرعاية.
يوصي الدكتور عبد الرحمن الصباغ — خبير طب الأطفال وحديثي الولادة في موقع وصفة طبية الأمهات بسؤال طبيب الأطفال عن نتائج فحص حديثي الولادة خلال زيارة المتابعة الأولى، وعدم الاكتفاء بعبارة “كل شيء طبيعي” بل طلب الاطلاع على النتائج المكتوبة. ويُنبّه إلى أن اليرقان الشديد عند حديث الولادة المصاب بنقص G6PD قد يتطلب علاجاً ضوئياً (Phototherapy) مكثفاً أو حتى نقل دم في حالات نادرة.
ماذا يحدث خلال نوبة تكسر الدم وكيف يتعامل معها الطبيب؟
عندما يصل مريض أنيميا الفول إلى الطوارئ بنوبة تكسر دم حاد، يتبع الفريق الطبي بروتوكولاً محدداً. أول خطوة هي تثبيت العلامات الحيوية والتأكد من أن الدورة الدموية مستقرة. يُركَّب محلول ملحي وريدي فوراً للحفاظ على تروية الكلى ومنع ترسب الهيموغلوبين في الأنابيب الكلوية.
يُسحب الدم لإجراء الفحوصات العاجلة (هيموغلوبين، بيليروبين، وظائف كلى، فصيلة الدم والتوافق). إذا انخفض الهيموغلوبين إلى مستويات خطيرة (أقل من 7 غ/دل عادة، أو حسب الأعراض السريرية)، يُجرى نقل دم (Blood Transfusion) بكريات حمراء مركزة. بعض الحالات الشديدة قد تحتاج أكثر من وحدة دم.
الأكسجين يُعطى إذا كان مستوى الأكسجة منخفضاً. مراقبة وظائف الكلى أمر حاسم؛ إذ يُتابع الأطباء كمية البول وتحاليل الكرياتينين واليوريا عن كثب. في الحالات النادرة التي يحدث فيها فشل كلوي حاد، قد يُلجأ للغسيل الكلوي المؤقت.
الخطوة الأهم — وهي الأبسط — هي إيقاف المحفز فوراً. إذا كان الدواء هو السبب، يُوقف مباشرة. إذا كان الفول، فالتوقف عن تناوله كافٍ. الجسم يبدأ بالتعافي تلقائياً بمجرد إزالة المحفز؛ إذ ينشط نخاع العظم لإنتاج كريات حمراء جديدة خلال أيام.
هل يوجد علاج نهائي لأنيميا الفول؟ الإجابة المباشرة: لا يوجد علاج يُصلح النقص الإنزيمي نفسه حتى الآن (مايو 2026). لكن هذا ليس بالخبر السيئ الذي يبدو عليه. فالتفول ليس مرضاً يحتاج علاجاً يومياً أو أدوية مستمرة. هو حالة وراثية تتطلب فقط تجنب المحفزات — وهذا ممكن تماماً وعملي جداً. يعيش ملايين الأشخاص حول العالم مع هذا النقص دون أن يتعرضوا لنوبة واحدة طوال حياتهم.
ومضة علمية: أبحاث العلاج الجيني (Gene Therapy) لنقص G6PD لا تزال في مراحل ما قبل السريرية (Pre-clinical)، وقد أظهرت نتائج واعدة في نماذج مخبرية نُشرت في مجلة Blood Advances عام 2023. لكنها لم تدخل مرحلة التجارب البشرية بعد.
اقرأ أيضاً: صندوق الإسعافات الأولية: كيف تنقذ حياة من تحب في اللحظات الحرجة؟
الجدار الأحمر: لماذا يُعَدُّ الوعي بقائمة المحفزات أهم من أي دواء؟
هذه الفقرة تستحق أن تتوقف عندها. كثير من الأمراض المزمنة تحتاج أدوية يومية، ومواعيد متابعة متكررة، وتكاليف علاجية مرتفعة. أنيميا الفول تختلف اختلافاً جوهرياً: “الدواء” الأساسي هنا هو المعرفة. معرفتك بالقائمة السوداء — الأطعمة والأدوية والمواد الكيميائية المحفزة — هي حرفياً ما يفصل بين حياة طبيعية تماماً ونوبة تكسر دم قد تكون شديدة.
في دول الخليج العربي، ومع الانفتاح على المطاعم والمنتجات الغذائية المتنوعة، يزداد خطر التعرض غير المقصود للفول أو مشتقاته. منتجات مثل الفلافل، والمسبحة، وبعض أنواع الشوربات والمقبلات المستوردة قد تحتوي على الفول دون أن يُذكر ذلك بوضوح. كذلك، بعض المكملات الغذائية النباتية قد تحتوي على مستخلصات بقولية. لذا فإن عادة قراءة ملصقات الأطعمة يجب أن تصبح سلوكاً تلقائياً، كما تتفحص إشارة المرور قبل عبور الشارع.
أما بخصوص الأدوية، ففي كل مرة تزور طبيباً جديداً أو صيدلية جديدة، كرّر هذه الجملة: “أنا مصاب بنقص إنزيم G6PD”. لا تفترض أن الطبيب سيسألك عن ذلك — فبعض الأطباء في التخصصات غير الدموية قد لا يضعون هذا في حسابهم تلقائياً.
اقرأ أيضاً: صيدلية المنزل الأساسية: خطوتك الأولى لحماية عائلتك في الحالات الطارئة
هل يشير تكسر الدم المتكرر إلى أمراض أخرى في الجسم؟
ليس كل تكسر دم سببه نقص إنزيم G6PD. هناك عدة أمراض جهازية قد تسبب أعراضاً مشابهة أو تتداخل مع التشخيص، ومن المهم أن يستبعدها الطبيب:
فقر الدم المنجلي (Sickle Cell Anemia): مرض وراثي شائع أيضاً في السعودية، خاصة في المنطقتين الشرقية والجنوبية. يسبب تكسر دم مزمن لكن بآلية مختلفة — تشوّه شكل الكرية إلى هلالي. يمكن التمييز عبر فحص الرحلان الكهربائي للهيموغلوبين (Hemoglobin Electrophoresis).
الثلاسيميا (Thalassemia): اضطراب وراثي آخر يؤثر في إنتاج الهيموغلوبين ويسبب فقر دم مزمن. منتشر في منطقة حوض المتوسط والشرق الأوسط. الفحص الجيني يُميّزه عن أنيميا الفول.
أمراض المناعة الذاتية: مثل فقر الدم الانحلالي المناعي الذاتي (Autoimmune Hemolytic Anemia – AIHA)، إذ يهاجم الجهاز المناعي كريات الدم الحمراء. يُميَّز بفحص كومبس المباشر (Direct Coombs Test).
أمراض الكبد المزمنة: تليف الكبد أو التهاب الكبد المزمن قد يسبب يرقاناً يُلتبس مع أعراض تكسر الدم. فحوصات وظائف الكبد والموجات فوق الصوتية تُوضّح الصورة.
لذا إذا كنت تعاني من نوبات تكسر دم متكررة دون محفز واضح، أو إذا كان فحص G6PD طبيعياً لكن الأعراض مستمرة، فاطلب من طبيبك إجراء فحوصات إضافية لاستبعاد هذه الأمراض.
اقرأ أيضاً: متلازمة دياموند بلاكفان (فقر الدم الماسي): الأعراض والأسباب وأحدث طرق العلاج
| وجه المقارنة | نقص إنزيم G6PD (أنيميا الفول) | فقر الدم المنجلي |
|---|---|---|
| الجين المصاب | جين G6PD على الكروموسوم X | جين HBB (بيتا غلوبين) على الكروموسوم 11 |
| نمط الوراثة | مرتبط بالجنس (X-linked recessive) | جسمي متنحٍّ (Autosomal recessive) |
| الجنس الأكثر إصابة | الذكور بصورة رئيسية | الجنسان بالتساوي |
| آلية تكسر الدم | إجهاد تأكسدي عند التعرض للمحفز يُتلف الغشاء | تشوّه هيكلي دائم للكرية يجعلها هلالية الشكل |
| طبيعة فقر الدم | نوبي ومتقطع (يحدث عند المحفز فقط) | مزمن ومستمر مع أزمات انسداد وعائي |
| المحفزات الرئيسية | الفول، أدوية معينة، العدوى، مواد كيميائية | الإرهاق، البرد، الجفاف، العدوى، انخفاض الأكسجين |
| فحص التشخيص الجوهري | قياس نشاط إنزيم G6PD في الدم | رحلان كهربائي للهيموغلوبين (Electrophoresis) |
| الحياة بين النوبات | طبيعية تماماً لا تحتاج علاجاً مستمراً | فقر دم مزمن، تعب، ألم عظمي متكرر |
| أهمية العلاج الدائم | لا يوجد علاج يومي — الوقاية بتجنب المحفزات فقط | أدوية يومية (هيدروكسي يوريا)، نقل دم دوري، زرع نخاع |
| تكلفة الإدارة طويلة الأمد | منخفضة جداً — تتمثل في الوعي وقراءة الملصقات | مرتفعة — أدوية مستمرة ومتابعة دورية مكثفة |
| انتشاره في السعودية | 2%-13% حسب المنطقة (أعلى في الشرقية والجنوبية) | أعلى في المنطقتين الشرقية والجنوبية (يتداخل توزيعه مع G6PD) |
| إمكانية التعايش الطبيعي | ممتازة جداً عند الالتزام بتجنب المحفزات | جيدة مع المتابعة المنتظمة والعلاج المستمر |
هل يمكن لمريض أنيميا الفول التبرع بالدم؟
هذا التساؤل يتردد كثيراً في بنوك الدم: هل دمي آمن للآخرين؟ الإجابة المختصرة هي: نعم، ولكن بشروط مقيدة.
بشكل عام، الأشخاص الذين يعانون من نقص إنزيم G6PD ولكنهم لا يمرون بنوبة تكسر دم نشطة (مستوى الهيموغلوبين لديهم طبيعي وصحتهم جيدة) يمكنهم التبرع بالدم. ومع ذلك، من الضروري جداً إخبار موظفي بنك الدم بحالتك قبل سحب الدم. لماذا؟
لأن الدم المسحوب من مريض أنيميا الفول يحتوي على كريات حمراء هشة. إذا تم نقل هذا الدم إلى فئات حساسة — مثل الأطفال الخدّج، أو مرضى العناية المركزة، أو الأشخاص الذين يتلقون أدوية تعتبر من “المحفزات” — فقد تتكسر هذه الكريات داخل جسم المتلقي وتسبب له مضاعفات.
لذلك، بنوك الدم غالباً ما تقبل تبرعك، لكنها قد تخصص دمك لاستخراج البلازما (التي لا تحتوي على كريات دم حمراء) أو تستخدمه لمرضى بالغين لا يتناولون أدوية محفزة للتكسر. الشفافية هنا مسؤولية أخلاقية وطبية.
ما بين الخرافة والحقيقة: تصحيح المفاهيم الخاطئة عن التفول
❌ الخرافة: تناول الفول الأخضر (الحراتي) بكميات كبيرة أو لفترات طويلة قد يصيب الشخص السليم بأنيميا الفول.
✅ الحقيقة: أنيميا الفول هي اضطراب جيني وراثي يُولد به الإنسان، وليست مرضاً مكتسباً أو معدياً. إذا كانت جيناتك سليمة ولا تحمل الطفرة المسببة لنقص إنزيم G6PD، فيمكنك تناول الفول الحراتي، والمدمس، والنابت بأي كميات تريدها طوال حياتك دون أن تُصاب بتكسر الدم نهائياً. الفول يعمل فقط كـ “مادة محفزة” لظهور الأعراض عند من يحملون الخلل الوراثي مسبقاً، ولكنه يستحيل أن يكون “السبب” في إحداث المرض لدى الأصحاء.
| حالة الشخص الجينية | تأثير تناول الفول الحراتي بكميات كبيرة | التفسير العلمي المبسط |
|---|---|---|
| شخص سليم وراثياً | آمن تماماً لا يحدث أي تكسر للدم |
إنزيم G6PD موجود بوفرة ويعمل كدرع صلب يحمي كريات الدم من أي أكسدة يسببها الفول. |
| شخص مصاب بالتفول | خطر حاد تكسر حاد في كريات الدم الحمراء |
غياب الإنزيم يجعل الكريات مكشوفة تماماً، فتنفجر بمجرد تعرضها للمركبات المؤكسدة الموجودة في الفول. |
❌ الخرافة: أنيميا الفول مرض خطير يمنع صاحبه من ممارسة حياته الطبيعية.
✅ الحقيقة: الغالبية العظمى من المصابين يعيشون حياة طبيعية تماماً دون أي أعراض، بشرط تجنب المحفزات المعروفة. المرض لا يحتاج أدوية يومية ولا متابعة مكثفة في معظم الحالات. المعاهد الوطنية للصحة (NIH) تؤكد ذلك صراحة.
❌ الخرافة: جميع البقوليات ممنوعة لمرضى أنيميا الفول.
✅ الحقيقة: الفول (Vicia faba) هو المحفز الغذائي الرئيس الموثق علمياً. البقوليات الأخرى كالعدس والحمص لم تُثبت الدراسات خطورتها في معظم حالات النقص المعتدل. لكن في حالات النقص الشديد (الفئة الثانية)، قد ينصح بعض الأطباء بالحذر منها احتياطياً. ناقش طبيبك.
❌ الخرافة: أنيميا الفول تصيب الذكور فقط.
✅ الحقيقة: المرض أكثر شيوعاً عند الذكور بسبب نمط الوراثة المرتبط بالكروموسوم X، لكن الإناث قد يُصبن أيضاً (حاملات أو مصابات) وقد تظهر عليهن أعراض متفاوتة الشدة بسبب ظاهرة Lyonization.
❌ الخرافة: إذا تناول مريض أنيميا الفول كمية صغيرة جداً من الفول فلن يحدث شيء.
✅ الحقيقة: شدة التفاعل تختلف من شخص لآخر حسب نوع الطفرة وكمية الإنزيم المتبقية. بعض المرضى (خاصة حاملي طفرة G6PD Mediterranean) قد يتعرضون لنوبة تكسر حاد حتى من كمية صغيرة. القاعدة الآمنة: تجنب الفول ومشتقاته تماماً مهما كانت الكمية.
❌ الخرافة: طبخ الفول جيداً يُبطل خطورته.
✅ الحقيقة: الطبخ لا يُدمّر المركبات المسببة للتكسر (الفيسين والكونفيسين) بشكل كامل. الفول ممنوع سواء كان نيئاً أو مطبوخاً أو مجففاً أو مجمداً.
كيف يتعايش مريض التفول مع حالته في الحياة اليومية؟
التعايش مع أنيميا الفول ليس معقداً كما قد يتخيل البعض. إنه أشبه بتعلم قيادة السيارة: في البداية تشعر بالقلق والحذر الزائد، لكن مع الوقت يصبح التجنب سلوكاً تلقائياً لا يحتاج تفكيراً.
بالنسبة للأطعمة المسموحة، القائمة واسعة جداً ولا تختلف عن النظام الغذائي الطبيعي لأي شخص سليم — باستثناء الفول ومشتقاته. اللحوم بأنواعها، الأسماك، البيض، الأرز، المعكرونة، الخبز (ما لم يحتوِ على دقيق الفول)، جميع الخضروات والفواكه، منتجات الألبان، المكسرات — كلها مسموحة ومتاحة. مريض أنيميا الفول لا يحتاج نظاماً غذائياً خاصاً معقداً؛ يحتاج فقط تجنب صنف واحد محدد.
بالنسبة للأمهات اللواتي يتعاملن مع أطفال مصابين في المنزل والمدرسة، إليكِ بعض النقاط العملية الجوهرية:
- أبلغي المدرسة: أعطي معلمة طفلك ومسؤولة الصحة المدرسية ورقة واضحة تتضمن اسم الحالة والأطعمة الممنوعة. اطلبي ألا يُشارَك الطفل أي طعام من زملائه دون التأكد من محتوياته.
- احملي بطاقة طبية: ضعي في محفظة طفلك بطاقة مكتوب عليها: “مصاب بنقص إنزيم G6PD — ممنوع الفول والأدوية المذكورة — اتصلي على الرقم…”
- علّمي طفلك مبكراً: بمجرد بلوغه سن الفهم (4-5 سنوات)، ابدئي بتعليمه بأسلوب بسيط: “هذا الطعام لا يناسب جسمك لأن دمك لا يحبه.” لا تخوّفيه، بل اجعليه يفهم أن هذا جزء طبيعي من حياته.
- كوني حذرة من الحناء: في المناسبات والأعياد، لا تضعي الحناء على جلد طفلك إذا كان مصاباً.
من المثير أن تعرف: في بعض الدول الأوروبية كإيطاليا واليونان، تُمنع زراعة الفول في حقول قريبة من المدارس التي يرتادها أطفال مصابون بنقص G6PD، خشية أن يستنشقوا حبوب اللقاح التي قد تحفز تكسر الدم لدى بعض الحالات الشديدة.
اقرأ أيضاً: غذاء طفلك في المدرسة: كيف تبني وجبة تعزز ذكاءه ومناعته وتجنبه التشتت
إدارة العبء النفسي: “إرهاق قراءة الملصقات”
لا يمكننا الحديث عن التعايش دون التطرق للجانب النفسي. الأمهات والآباء للأطفال المشخصين حديثاً غالباً ما يمرون بما يُسمى “إرهاق قراءة الملصقات” (Label Fatigue) — وهو الشعور بالقلق المستمر والخوف المبالغ فيه من كل وجبة تُقدم للطفل خارج المنزل، أو عند إرساله لحفلات أعياد الميلاد.
لتخفيف هذا العبء:
- ابني دائرة أمان: تواصلي مع أمهات أخريات لديهن أطفال مصابون بأنيميا الفول (عبر المجموعات الداعمة أو وسائل التواصل). تبادل الوصفات الآمنة وأسماء المنتجات الجاهزة الموثوقة يوفر عليك الكثير من الجهد والقلق.
- سياسة البديل الجاهز: إذا كان طفلك مدعواً لحفلة، أرسلي معه وجبته الخفيفة الخاصة التي يحبها، لكي لا يشعر بالحرمان أو يضطر لتناول طعام مجهول المكونات.
- المرونة الذهنية: تذكري أن هدفك ليس عزل طفلك عن العالم، بل تعليمه كيف يحمي نفسه. كلما كبر الطفل وأدرك حالته، قلّ العبء النفسي الملقى على عاتقك.
كيف تحمي طفلك أو نفسك بخطوات استباقية ذكية؟
نقص إنزيم G6PD حالة وراثية لا يمكن منع حدوثها جينياً (إلا عبر الاستشارة الوراثية قبل الزواج). لكن الوقاية الفعلية تعني منع نوبات التكسر — وهذا ممكن تماماً بنسبة تقترب من 100% إذا التزم المريض بالخطوات التالية.
⚠️ تنبيه طبي: هذه الخطوات إرشادية عامة ولا تُغني عن زيارة الطبيب المختص لوضع خطة وقائية دقيقة تناسب حالتك الخاصة، خاصة إذا كنت تتناول أدوية أخرى لأمراض مزمنة.
التغذية الوقائية: ماذا تأكل وماذا تتجنب؟
الأكل المناسب للوقاية من نوبات التفول بسيط ومباشر. تجنب الفول ومشتقاته بالكامل كما فصّلنا. ركّز على تناول أطعمة غنية بمضادات الأكسدة الطبيعية (كالتوت والسبانخ والطماطم وزيت الزيتون) لأنها تدعم منظومة الحماية في الجسم — لكن تذكّر أن هذه الأطعمة لا تُعوّض نقص الإنزيم بل تُساند الجسم بشكل عام. تناول مصادر الحديد الطبيعية (اللحوم الحمراء، السبانخ) يساعد الجسم على تعويض أي نقص طفيف في مخزون الحديد بعد نوبات تكسر خفيفة.
الفحوصات المبكرة: متى ولمن؟
- كل مولود جديد في عائلة فيها تاريخ مع الفوال يجب أن يخضع لتحليل أنيميا الفول للأطفال خلال الأيام الأولى من الولادة.
- قبل الزواج: في السعودية، يمكنك طلب فحص G6PD ضمن الفحص قبل الزواج لمعرفة ما إذا كان أحد الزوجين حاملاً للطفرة.
- قبل أي عملية جراحية أو علاج دوائي جديد: أعلم الطبيب بحالتك واطلب مراجعة الأدوية.
- متابعة سنوية: زيارة واحدة سنوية لطبيب الأطفال أو اختصاصي أمراض الدم كافية للاطمئنان، ما لم تحدث نوبة.
التدخلات الدوائية الوقائية
لا توجد أدوية أو مكملات يمكن تناولها يومياً لمنع نوبات التكسر. الوقاية الدوائية الوحيدة هي تجنب الأدوية المحفزة. لكن من المفيد:
- حمض الفوليك (Folic Acid): يُنصح به أحياناً في حالات فقر الدم الانحلالي المزمن (الفئة الأولى فقط) لدعم النخاع العظمي في إنتاج كريات جديدة.
- الجرعة للأطفال: 0.1-0.4 ملغ يومياً حسب العمر.
- الجرعة للبالغين: 0.4-1 ملغ يومياً.
- الحوامل: 0.4-0.8 ملغ يومياً (مهم لمنع تشوهات الأنبوب العصبي أيضاً).
- الآثار الجانبية: نادرة بالجرعات العلاجية. جرعات تتجاوز 1 ملغ قد تُخفي أعراض نقص فيتامين B12.
- تعارضات دوائية: حمض الفوليك بالجرعات المعتادة لا يتعارض مع الأدوية الشائعة. لكن بعض أدوية الصرع (مثل الفينيتوين – Phenytoin) قد تُقلّل امتصاصه.
يُنبّه المستشار الدوائي جاسم محمد مراد إلى أن تناول مكملات الحديد لا يُنصح به إلا إذا ثبت نقص الحديد بالتحليل المخبري، لأن الحديد الزائد في الجسم — خاصة عند مرضى يتعرضون لتكسر دم متكرر — قد يترسب في الأعضاء ويُسبب ضرراً. لا تتناول مكمل حديد من تلقاء نفسك أبداً.
الوقاية للفئات ذات الخطر المرتفع
إذا كان لديك تاريخ عائلي مع الفوال وتعاني في الوقت نفسه من مرض مزمن آخر كالسكري أو أمراض الكلى، فخطر المضاعفات يزيد عند حدوث نوبة تكسر. تحدث مع طبيبك عن خطة طوارئ واضحة: ما الأدوية التي يمكنك تناولها بأمان، وما البديل لكل دواء محظور، وأين أقرب قسم طوارئ يمكنك اللجوء إليه. احتفظ بهذه الخطة مكتوبة في هاتفك.
الوقاية من أنيميا الفول لمرضى السكري تتطلب عناية إضافية عند اختيار أدوية السكري، إذ إن بعض الأدوية القديمة من فئة السلفونيليوريا (Sulfonylureas) كانت تُربط تاريخياً بتكسر الدم عند مرضى G6PD، لكن الأدوية الحديثة من هذه الفئة تُعَدُّ آمنة عموماً. مع ذلك، أبلغ طبيب الغدد بحالتك الإنزيمية دائماً.
اقرأ أيضاً:
العوامل البيئية والنفسية
تجنب التعرض للمواد الكيميائية المؤكسدة مثل النفتالين والمبيدات الحشرية المركزة. إذا كنت تعمل في بيئة صناعية أو زراعية، استخدم معدات الحماية الشخصية. التوتر النفسي الحاد لا يُسبب تكسر الدم بشكل مباشر، لكنه يُضعف المناعة ويزيد قابلية الإصابة بالعدوى — التي هي بدورها محفز معروف لنوبات التكسر. لذا إدارة التوتر (عبر النوم الكافي، والنشاط البدني المنتظم، وتقنيات الاسترخاء) تُعَدُّ جزءاً غير مباشر لكنه مهم من الوقاية.
اقرأ أيضاً: العبء الالتهابي الجهازي: القاتل الصامت وكيفية إخماده بخطوات طبية مثبتة
أنيميا الفول عند حديثي الولادة والأطفال: ما الذي يجب أن تعرفه كل أم؟
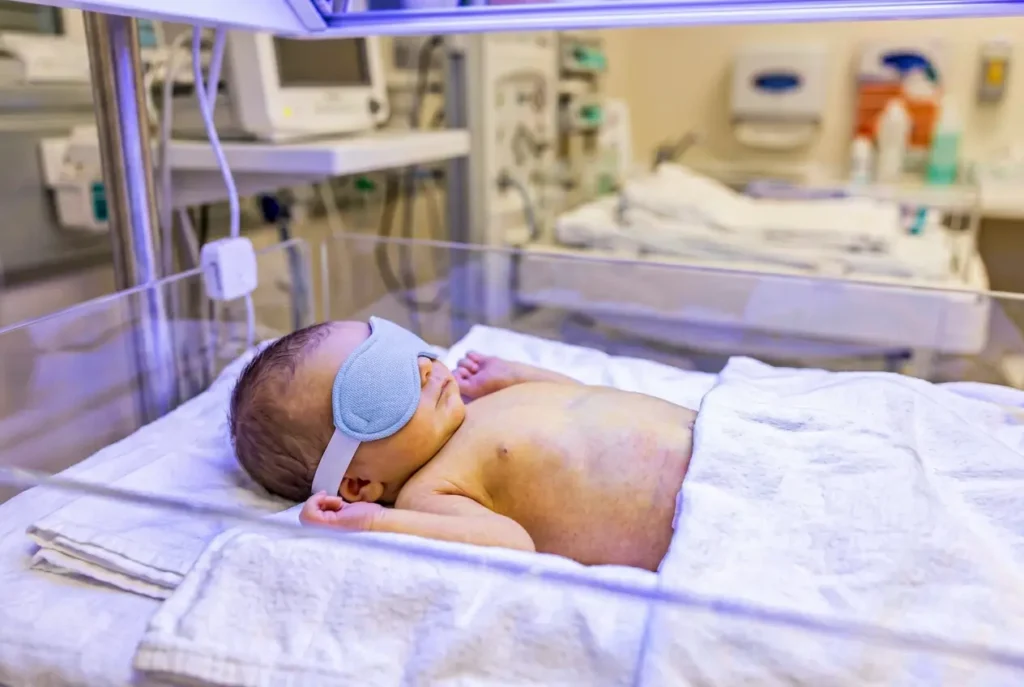
⚠️ تنبيه طبي: اليرقان الوليدي (Neonatal Jaundice) عند الطفل المصاب بنقص G6PD حالة تحتاج متابعة طبية دقيقة. لا تعتمدي على حكمك الشخصي لتقييم شدة الاصفرار.
أنيميا الفول تُكتشف في أغلب الحالات خلال الأسابيع الأولى من الحياة. السبب الأكثر شيوعاً لاكتشافها هو حدوث يرقان شديد عند حديث الولادة لا يستجيب للعلاج المعتاد. الأطفال حديثو الولادة أصلاً أكثر عرضة لليرقان الفسيولوجي الخفيف (بسبب عدم نضج الكبد)، لكن عند وجود نقص G6PD، يتضاعف مستوى البيليروبين بسرعة خطيرة.
ما يقلق الأطباء هو ما يُسمى “اليرقان النووي” (Kernicterus) — وهو ترسب البيليروبين في أنوية الدماغ مما قد يسبب تلفاً دماغياً دائماً يشمل الشلل الدماغي وفقدان السمع والتخلف العقلي. هذا سيناريو نادر لكنه كارثي، ويُمكن تجنبه بالكامل بالكشف المبكر والعلاج الفوري.
أعراض أنيميا الفول عند الأطفال الرضع تشمل: اصفراراً يظهر خلال الساعات الـ 24 الأولى من الحياة (وهذا دائماً مرضي وليس فسيولوجياً)، وخمولاً في الرضاعة، وبكاءً ضعيفاً أو صوتاً حاداً غير معتاد. إذا لاحظتِ أي شيء من ذلك، لا تنتظري موعد المتابعة — اذهبي للمستشفى فوراً.
في الأطفال الأكبر سناً (من عمر سنة فما فوق)، تظهر الأعراض عادة بعد تناول الفول أو دواء محظور لأول مرة. كثير من الأهالي يكتشفون الحالة بعد أن يتناول طفلهم الفول (ربما في وجبة عائلية أو في المدرسة) ويمرض بعدها. هنا تأتي أهمية الفحص الاستباقي: لا تنتظر أن يمرض طفلك ليُشخَّص.
يوصي الدكتور فارس أحمد الرشيدي — طبيب مختص في الأمراض الوراثية والجينوم في موقع وصفة طبية الأسر السعودية التي لديها تاريخ عائلي مع التفول بإجراء استشارة وراثية قبل الإنجاب، لفهم نمط الوراثة واحتمالات إصابة الأطفال. ويُذكّر بأن الأم الحاملة للطفرة قد تنقلها لأبنائها الذكور حتى لو كانت هي نفسها لا تعاني من أي أعراض.
اقرأ أيضاً:
- اليرقان الوليدي (صفار المواليد): الأسباب، درجات الخطورة، وخطوات العلاج الطبية
- رفض الرضيع للثدي: الأسباب الخفية والحلول العملية لإنقاذ رحلة الرضاعة
أنيميا الفول عند الحوامل والمرضعات: المسموح والممنوع
⚠️ تنبيه بالغ الأهمية: كل حامل أو مرضع مصابة بنقص إنزيم G6PD يجب أن تُبلغ طبيب التوليد وطبيب الأطفال بذلك فوراً. بعض الأدوية الشائعة في الحمل قد تكون محظورة.
الحمل نفسه لا يُفاقم نقص الإنزيم ولا يزيد خطر تكسر الدم إذا تم تجنب المحفزات. لكن هناك نقاط دقيقة يجب الانتباه لها:
الأدوية الآمنة خلال الحمل والرضاعة لمريضات التفول:
الباراسيتامول آمن كمسكن وخافض حرارة. حمض الفوليك ضروري ومطلوب (0.4-0.8 ملغ يومياً). مكملات الحديد تُؤخذ فقط إذا أثبت التحليل نقصاً فعلياً.
الأدوية والمواد المحظورة:
- النيتروفورانتوين: يُستخدم أحياناً لعلاج التهابات المسالك البولية في الحمل، لكنه محظور تماماً عند مريضات G6PD. البديل: يحدده طبيب التوليد حسب نوع البكتيريا (غالباً الأموكسيسيلين أو السيفالكسين).
- الأسبرين بجرعات عالية: ممنوع. الجرعة المنخفضة (81 ملغ) لحالات ما قبل الإرجاج (Preeclampsia) قد تكون مقبولة بحذر وتحت إشراف الطبيب فقط.
- السلفوناميدات: ممنوعة خاصة في الثلث الأخير من الحمل.
- الحناء: تجنبيها أثناء الحمل والرضاعة إذا كنتِ مصابة أو إذا كان جنينك/رضيعك يحتمل أن يكون مصاباً.
آلية الضرر على الجنين: بعض الأدوية المحفزة لتكسر الدم تعبر المشيمة (Placenta) وتصل للجنين. إذا كان الجنين ذكراً وورث الطفرة من أمه، فقد يتعرض لتكسر دم داخل الرحم. وبالنسبة للرضاعة: بعض الأدوية تُفرز في حليب الأم وتصل للرضيع — مثل النيتروفورانتوين — وهذا خطر إذا كان الرضيع مصاباً بنقص G6PD.
اقرأ أيضاً: سكري الحمل: الأسباب والأعراض وطرق السيطرة الفعالة لولادة آمنة
أنيميا الفول عند كبار السن وأصحاب الأمراض المزمنة: حذر مضاعف
كبار السن المصابون بنقص إنزيم G6PD يواجهون تحدياً إضافياً: هم غالباً يتناولون أدوية متعددة لأمراض مزمنة كالسكري وارتفاع الضغط وأمراض القلب. هذا يزيد احتمالية التعرض عرضياً لدواء محظور. كما أن قدرتهم على تعويض فقر الدم أضعف؛ لأن النخاع العظمي عند كبار السن أقل نشاطاً.
النقطة الحرجة: بعض أدوية القلب الشائعة (كالهيدرالازين والبروكاييناميد – Procainamide) قد تحفز تكسر الدم. وبعض المضادات الحيوية التي تُوصف لالتهابات المسالك البولية المتكررة عند كبار السن — كالنيتروفورانتوين — محظورة تماماً. لذا فإن أي كبير سن مصاب بنقص G6PD يحتاج مراجعة دوائية شاملة (Medication Review) مع صيدلي سريري مرة واحدة على الأقل سنوياً.
أصحاب أمراض الكلى المزمنة: تكسر الدم الحاد عندهم أخطر من غيرهم؛ لأن الكلى المتضررة أصلاً لا تستطيع التعامل مع حمولة الهيموغلوبين الحر بكفاءة، مما يُسرّع حدوث الفشل الكلوي الحاد. أصحاب السكري: نوبة التكسر الحاد ترفع مستوى السكر في الدم وتزيد خطر الحماض الكيتوني (Diabetic Ketoacidosis) عند مرضى السكري من النوع الأول.
يوصي الدكتور أمير خياط — اختصاصي الطب الباطني وطب الأسرة في موقع وصفة طبية بأن يحتفظ كل مريض كبير في السن مصاب بنقص G6PD بقائمة محدّثة بأدويته الحالية، وأن يُراجعها مع الصيدلي أو الطبيب عند أي تغيير في العلاج، حتى لو كان مجرد إضافة مسكن ألم.
ما التكلفة التقديرية لتشخيص وعلاج نوبات أنيميا الفول؟
فحص مستوى إنزيم G6PD هو فحص مخبري بسيط نسبياً. في السعودية، تتراوح تكلفته بين 80 و200 ريال سعودي (20-55 دولاراً أميركياً تقريباً) في المستشفيات والمختبرات الخاصة. في المستشفيات الحكومية ومراكز الرعاية الأولية، يُجرى مجاناً أو ضمن تكلفة الزيارة.
أما تكلفة علاج نوبة تكسر الدم الحاد، فتعتمد على شدتها:
- الحالات الخفيفة التي لا تحتاج نقل دم: تكلفة زيارة الطوارئ والسوائل الوريدية والفحوصات المخبرية — تتراوح بين 500 و1500 ريال سعودي (130-400 دولار).
- الحالات المتوسطة التي تحتاج نقل دم: تُضاف تكلفة وحدات الدم (عادة 200-500 ريال لكل وحدة) وتكاليف الإقامة ليوم أو يومين — المجموع: 2000-5000 ريال (530-1330 دولاراً).
- الحالات الشديدة مع مضاعفات كلوية: قد تحتاج عناية مركزة وغسيل كلوي — التكلفة قد تتجاوز 15,000-30,000 ريال (4000-8000 دولار).
العوامل المؤثرة في التكلفة: نوع المستشفى (حكومي مقابل خاص)، وجود تأمين صحي، شدة النوبة ومدة الإقامة، والحاجة لعناية مركزة. في السعودية، برنامج الضمان الصحي الحكومي يغطي هذه التكاليف للمواطنين في المستشفيات الحكومية. أما للمقيمين، فالتأمين الصحي الإلزامي يغطي معظم التكاليف.
الجدير بالذكر أن تكلفة الوقاية — أي تجنب المحفزات — هي صفر ريال. وهذه من النقاط التي تجعل أنيميا الفول مختلفة عن معظم الأمراض المزمنة: المعرفة وحدها تحميك مجاناً.
كيف تبني خطة عملية يومية للتعامل مع أنيميا الفول؟
- احفظ قائمة الممنوعات في هاتفك: التقط صورة لقائمة الأدوية والأطعمة المحظورة واحفظها في مكان سهل الوصول. شاركها مع شريك حياتك وأي شخص يرعى طفلك.
- أبلغ فريقك الطبي كاملاً: كل طبيب تزوره، كل صيدلية تتعامل معها، كل ممرض يسحب لك دماً — أخبرهم بحالتك. الجملة السحرية: “عندي نقص إنزيم G6PD.”
- اقرأ ملصقات كل شيء: ليس فقط الطعام، بل أيضاً المكملات الغذائية، ومعاجين الأسنان العشبية، ومستحضرات الجلد التي تحتوي على الحناء أو مواد مشبوهة.
- جهّز حقيبة طوارئ بسيطة: بطاقة طبية، رقم هاتف طبيبك المعالج، واسم المستشفى الأقرب الذي يتوفر فيه بنك دم.
- راقب لون البول يومياً: هذه العادة البسيطة هي نظام إنذار مبكر. أي تغير نحو اللون الداكن بعد تناول طعام أو دواء جديد يستدعي التوقف والتواصل مع الطبيب فوراً.
- عند السفر: تأكد من توفر خدمات طبية في وجهتك. خذ معك تقريراً طبياً بالإنجليزية يوضح حالتك. وإذا كنت مسافراً لمنطقة موبوءة بالملاريا، أبلغ طبيب الأمراض المعدية بحالتك قبل أخذ أي دواء وقائي ضد الملاريا.
- لا تتوقف عن العيش: مارس الرياضة، سافر، تعلّم، اعمل. أنيميا الفول لا تُقيّد حياتك — بل تُعلّمك فقط أن تكون أكثر وعياً بما يدخل جسمك.
| الفئة العمرية | أبرز المخاطر | الإجراءات الوقائية الأساسية | إشارات الإنذار المبكر | الجرعات الآمنة للباراسيتامول |
|---|---|---|---|---|
| حديثو الولادة (0-28 يوم) | يرقان وليدي شديد، خطر التلف الدماغي (Kernicterus) | فحص حديثي الولادة، تجنب الحناء، متابعة البيليروبين يومياً في الأيام الأولى | اصفرار خلال 24 ساعة من الولادة، خمول، ضعف الرضاعة | يحددها طبيب الأطفال فقط لهذه الفئة العمرية |
| الرضع والأطفال الصغار (1 شهر – 5 سنوات) | التعرض للفول في وجبات الأسرة، الأدوية الخاطئة، الحناء | إبلاغ مقدمي الرعاية، تجنب الفول بجميع أشكاله، بطاقة طبية في المحفظة | اصفرار العينين، بول داكن، خمول مفاجئ، رفض الطعام | 15 ملغ/كغ لكل جرعة، كل 4-6 ساعات، بحد أقصى 5 جرعات يومياً |
| الأطفال في سن المدرسة (6-12 سنة) | وجبات المدرسة، أدوية غير موصوفة من الصيدلية مباشرة | إبلاغ إدارة المدرسة ومسؤولة الصحة، تعليم الطفل رفض الأطعمة غير المعروفة | إرهاق غير مبرر بعد طعام جديد، صداع، شحوب مفاجئ | 15 ملغ/كغ لكل جرعة، كل 4-6 ساعات، بحد أقصى 5 جرعات يومياً |
| المراهقون والبالغون (13-59 سنة) | المطاعم والأطعمة المصنّعة، الأدوية الذاتية، السفر لمناطق الملاريا | قراءة ملصقات الأغذية، إبلاغ كل طبيب وصيدلي، بطاقة طبية في المحفظة | تغير لون البول بعد تناول دواء أو طعام جديد، إرهاق مفاجئ غير مبرر | 500-1000 ملغ كل 4-6 ساعات، بحد أقصى 4 غرامات يومياً |
| الحوامل والمرضعات | أدوية الحمل الشائعة كالنيتروفورانتوين، انتقال بعض الأدوية للجنين أو الحليب | إبلاغ طبيب التوليد وطبيب الأطفال فوراً، مراجعة كل دواء يُوصف، تجنب الحناء | اصفرار، بول داكن، إرهاق شديد غير معتاد في الحمل | 500-1000 ملغ كل 4-6 ساعات آمنة في جميع الأثلاث بالجرعات المعتادة |
| كبار السن (60 سنة فأكثر) | تعدد الأدوية، ضعف تعويض النخاع العظمي، أمراض الكلى المصاحبة | مراجعة دوائية شاملة سنوية مع صيدلي سريري، قائمة أدوية محدّثة دائماً | ارتفاع الكرياتينين، انخفاض كمية البول، اصفرار، وهن غير معتاد | لا تتجاوز 2 غرام يومياً عند وجود مشكلات في الكبد أو الكلى |
الوصفة الطبية من موقعنا
- ادعم خط دفاعك بمضادات الأكسدة الغذائية: تناول يومياً حصتين إلى ثلاث حصص من الفواكه الغنية بمركبات البوليفينول (Polyphenols) كالتوت الأزرق والرمان. هذه المركبات تُساند منظومة الغلوتاثيون عبر آليات غير معتمدة على G6PD، مما يُخفّف الحمل التأكسدي على الكريات الحمراء بشكل تكميلي.
- لا تُهمل فيتامين E الغذائي: فيتامين E (Alpha-Tocopherol) هو مضاد أكسدة يذوب في الدهون ويعمل مباشرة على غشاء الكرية الحمراء — أي في الموقع الأكثر ضعفاً عند مرضى أنيميا الفول. تجده في اللوز، وزيت الزيتون البكر، وبذور دوار الشمس. لا تحتاج مكملات إذا كان غذاؤك متنوعاً، لكن إذا أردت تناول مكمل فلا تتجاوز 400 وحدة دولية يومياً، واستشر طبيبك. لا يوجد تعارض موثق بين فيتامين E بالجرعات الغذائية والأدوية الشائعة لمرضى G6PD.
- النوم العميق يُصلح ما لا يصلحه الدواء: النوم 7-8 ساعات يومياً في غرفة مظلمة وباردة يُتيح لنخاع العظم العمل بكفاءة أعلى في إنتاج كريات دم حمراء جديدة. دورة النوم-الاستيقاظ (Circadian Rhythm) تُنظّم إنتاج هرمون الإريثروبويتين (Erythropoietin) الذي يُحفّز النخاع. اضطراب النوم المزمن يُبطئ هذه العملية.
- الحركة المنتظمة ليست رفاهية بل أداة فسيولوجية: النشاط البدني المعتدل (المشي السريع 30 دقيقة يومياً) يُحسّن تدفق الدم ويُقلّل الالتهاب المزمن منخفض الشدة (Low-grade Inflammation) الذي يُضعف كريات الدم الحمراء الهشة أصلاً. تجنب التمارين العنيفة جداً في الأيام الحارة إذا كنت في نوبة نشطة، لأن الجفاف يُفاقم تركّز الدم ويزيد لزوجته.
- قلّل تعرضك للملوثات التنفسية: استنشاق دخان السجائر (حتى السلبي)، والمبيدات الحشرية، والدهانات الصناعية يُولّد حملاً تأكسدياً إضافياً لا تستطيع كرياتك الحمراء الدفاع ضده. إذا كنت مدخناً ومصاباً بنقص G6PD، فالإقلاع عن التدخين ليس مجرد نصيحة صحية عامة — بل هو إجراء حماية مباشرة لخلايا دمك.
- ازرع عادة “السؤال الواحد” عند كل زيارة طبية: اجعل سؤالك الأول لكل طبيب أو صيدلي: “هل هذا الدواء آمن لمرضى G6PD؟” هذا السؤال البسيط يحميك أكثر من أي مكمل أو نظام غذائي. التواصل الفعال مع فريقك الطبي هو أقوى أدوات الوقاية.
اقرأ أيضاً: حاسبة كمية الماء اليومية
هل تعلم؟ تُقدّر إدارة الغذاء والدواء الأميركية (FDA) أن نقص إنزيم G6PD هو السبب الأول لليرقان الوليدي الشديد الذي يستدعي نقل دم تبادلي (Exchange Transfusion) في مناطق حوض المتوسط والشرق الأوسط.
خاتمة: هل أنيميا الفول خطير؟ الإجابة في يدك
الإجابة القصيرة: أنيميا الفول ليست خطيرة إذا عرفت عدوك. “العدو” هنا ليس المرض نفسه بل الجهل بالمحفزات. ملايين البشر يحملون نقص إنزيم G6PD ويعيشون حياة طويلة، صحية، ونشطة تماماً. لا أدوية يومية، لا قيود رياضية، لا حرمان حقيقي — فقط قائمة واضحة من الأطعمة والأدوية والمواد التي يجب تجنبها.
ما يميز كيفية التعايش مع التفول عن التعايش مع أمراض مزمنة أخرى هو البساطة. بمجرد حفظ القائمة السوداء وتعويد نفسك وأسرتك عليها، تختفي المخاوف وتعود الحياة طبيعية. الوعي هو الدرع، والتشخيص المبكر هو المفتاح، والتواصل مع الفريق الطبي هو الضمان.
لقد قدّمنا لك في هذا المقال كل ما تحتاجه: من فهم الآلية العلمية، إلى التعرف على الأعراض التحذيرية، إلى القائمة التفصيلية للمحفزات، وصولاً إلى نصائح التعايش العملية. احفظ هذا المقال، شاركه مع عائلتك، وابدأ اليوم بخطوة بسيطة: تأكد أن كل فرد في أسرتك الذي قد يكون حاملاً للطفرة قد خضع للفحص.
والآن أخبرني: هل تحمل بطاقة تعريفية طبية تُعلم الآخرين بحالتك في حال الطوارئ؟ إذا لم تكن قد فعلت ذلك بعد، فهذا هو الإجراء الأول الذي أنصحك باتخاذه اليوم.
إذا وجدت هذا المقال مفيداً، فلا تحتفظ به لنفسك. شاركه مع أي أم أو أب يبحث عن إجابات حول أنيميا الفول. المعرفة التي تصل لشخص واحد في الوقت المناسب قد تمنع نوبة تكسر دم كان يمكن تجنبها. وإذا كانت لديك أسئلة أو تجربة شخصية مع التفول، نحب أن نسمعها في التعليقات — فتجربتك قد تُفيد غيرك.
توصيات المنظمة بشأن تصنيف طفرات G6PD إلى خمس فئات، واشتراطات الفحص قبل وصف أدوية الملاريا كالبريماكين والتافينوكين.
إلزامية إجراء فحص G6PD قبل وصف التافينوكين (Krintafel) لجميع المرضى، كما جاء في ملصق الدواء الرسمي.
إدراج فحص نقص إنزيم G6PD ضمن منظومة فحص الأمراض الاستقلابية لحديثي الولادة في عدة مناطق، وفق توجيهات وزارة الصحة السعودية.
الإرشادات المحدّثة لإدارة نقص G6PD، وتصنيف الأدوية حسب مستوى الخطورة، وتوصيات فحص الأطفال في الأسر المعرّضة للخطر.
التوصيات الخاصة بعلاج الملاريا عند مرضى نقص G6PD، والبدائل الدوائية الآمنة لكل نوع من طفيليات الملاريا.
المصادر والمراجع
- Luzzatto, L., Nannelli, C., & Notaro, R. (2016). Glucose-6-Phosphate Dehydrogenase Deficiency. Hematology/Oncology Clinics of North America, 30(2), 373-393. DOI: 10.1016/j.hoc.2015.11.006
— مراجعة شاملة لآليات المرض وتصنيف الطفرات وأحدث المستجدات السريرية. - Cappellini, M. D., & Fiorelli, G. (2008). Glucose-6-phosphate dehydrogenase deficiency. The Lancet, 371(9606), 64-74. DOI: 10.1016/S0140-6736(08)60073-2
— دراسة مرجعية عن الارتباط بين نقص G6PD والحماية من الملاريا. - Belfield, K. D., & Tichy, E. M. (2018). Review and Drug Therapy Implications of Glucose-6-Phosphate Dehydrogenase Deficiency. American Journal of Health-System Pharmacy, 75(3), 97-104. DOI: 10.2146/ajhp160961
— مرجع صيدلاني مهم يُفصّل قائمة الأدوية المحظورة والآمنة. - Glucose-6-Phosphate Dehydrogenase Deficiency. World Health Organization (WHO) — Working Group Report. رابط WHO
— تصنيف المنظمة لفئات النقص الإنزيمي الخمس. - Glucose-6-Phosphate Dehydrogenase Deficiency. National Institutes of Health (NIH) – MedlinePlus. رابط MedlinePlus
— ملخص شامل موجه للجمهور عن الوراثة والأعراض والإدارة. - Nkhoma, E. T., Poole, C., Vannappagari, V., Hall, S. A., & Beutler, E. (2009). The global prevalence of glucose-6-phosphate dehydrogenase deficiency: A systematic review and meta-analysis. Blood Cells, Molecules, and Diseases, 42(3), 267-278. DOI: 10.1016/j.bcmd.2008.12.005
— أول مراجعة منهجية عالمية لانتشار نقص G6PD جغرافياً. - Richardson, S. R., & O’Malley, G. F. (2023). Glucose-6-Phosphate Dehydrogenase Deficiency. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing. رابط PubMed
— مرجع محدّث باستمرار يشمل الإدارة السريرية والتشخيص. - U.S. Food and Drug Administration (FDA). Tafenoquine (Krintafel) Prescribing Information — G6PD Testing Requirement. رابط FDA
— اشتراط FDA لفحص G6PD قبل وصف التافينوكين. - Centers for Disease Control and Prevention (CDC). Malaria Treatment — Special Considerations for G6PD Deficiency. رابط CDC
— إرشادات CDC لعلاج الملاريا عند مرضى نقص G6PD. - Al-Omran, A., Al-Ghazal, F., Gupta, S., & John, T. B. (2019). Glucose-6-phosphate dehydrogenase deficiency and neonatal jaundice in Al-Ahsa area of Saudi Arabia. Saudi Medical Journal, 40(9), 943-946. DOI: 10.15537/smj.2019.9.24417
— دراسة سعودية عن معدلات اليرقان الوليدي المرتبط بنقص G6PD في المنطقة الشرقية. - Beutler, E. (2008). Glucose-6-Phosphate Dehydrogenase Deficiency — A Historical Perspective. Blood, 111(1), 16-24. DOI: 10.1182/blood-2007-04-077412
— مقال تاريخي مرجعي يشرح اكتشاف المرض وتطور فهمه. - Youngster, I., Arcavi, L., Schechmaster, R., et al. (2010). Medications and glucose-6-phosphate dehydrogenase deficiency: an evidence-based review. Drug Safety, 33(9), 713-726. DOI: 10.2165/11536520-000000000-00000
— مراجعة مبنية على الأدلة لتحديد الأدوية الخطرة فعلياً مقابل المشتبه بها. - Hoffman, R., Benz, E. J., Silberstein, L. E., et al. (2023). Hematology: Basic Principles and Practice. 8th Edition. Elsevier.
— كتاب مرجعي شامل في أمراض الدم يُغطّي نقص G6PD بالتفصيل. - Kaushansky, K., et al. (2021). Williams Hematology. 10th Edition. McGraw-Hill Education.
— الموسوعة الأولى في أمراض الدم عالمياً. - Frank, J. E. (2005). Diagnosis and Management of G6PD Deficiency. American Family Physician, 72(7), 1277-1282. رابط AAFP
— مقال مبسط من مجلة طب الأسرة الأميركية يشرح الإدارة السريرية للطبيب العام.
قراءات إضافية ومصادر للتوسع
- Luzzatto, L., & Arese, P. (2018). Favism and Glucose-6-Phosphate Dehydrogenase Deficiency. New England Journal of Medicine, 378(1), 60-71. DOI: 10.1056/NEJMra1708111
— لماذا نقترح عليك قراءته؟ هذه المراجعة الحديثة من NEJM تربط بين التفول والآليات الجزيئية الدقيقة لتأثير الفول على الكريات الحمراء، وتُعَدُّ من أكثر الأوراق استشهاداً في الموضوع. - Mason, P. J., Bautista, J. M., & Gilsanz, F. (2007). G6PD deficiency: the genotype-phenotype association. Blood Reviews, 21(5), 267-283. DOI: 10.1016/j.blre.2007.05.002
— لماذا نقترح عليك قراءته؟ هذا البحث يشرح العلاقة بين النمط الجيني والنمط الظاهري للمرض بشكل معمّق، وهو ضروري لمن يريد فهم لماذا تتفاوت شدة المرض من شخص لآخر. - Howes, R. E., Piel, F. B., Patil, A. P., et al. (2012). G6PD Deficiency Prevalence and Estimates of Affected Populations in Malaria Endemic Countries: A Geostatistical Model-Based Map. PLOS Medicine, 9(11), e1001339. DOI: 10.1371/journal.pmed.1001339
— لماذا نقترح عليك قراءته؟ خريطة جيوإحصائية عالمية لانتشار نقص G6PD مع ربطها بمناطق الملاريا — مرجع بصري وعلمي فريد لا غنى عنه لأي باحث في الموضوع.
المحتوى المنشور في موقع وصفة طبية هو للأغراض التثقيفية والمعلوماتية العامة فقط، ولا يُعَدُّ بديلاً عن الاستشارة الطبية المتخصصة أو التشخيص الطبي أو العلاج.
لا تتخذ أي قرارات علاجية أو دوائية بناءً على ما تقرأه في هذا المقال وحده. استشر طبيبك المعالج أو الصيدلي المختص قبل البدء بأي دواء أو نظام غذائي أو مكمل غذائي، خاصة إذا كنت مصاباً بأمراض مزمنة أو تتناول أدوية أخرى.
لا يتحمل موقع وصفة طبية أي مسؤولية قانونية أو أخلاقية عن أي ضرر مباشر أو غير مباشر ينتج عن الاعتماد على المعلومات الواردة في هذا المقال دون استشارة طبية متخصصة.
في حالات الطوارئ الطبية، اتصل بالإسعاف أو توجه فوراً لأقرب مستشفى دون تأخير.