رفض الرضيع للثدي: الأسباب الخفية والحلول العملية لإنقاذ رحلة الرضاعة
ما الذي يجعل الرضيع يرفض ثدي أمه ويبكي كلما اقترب منه؟

رفض الثدي حالة مؤقتة يتوقف فيها الرضيع عن قبول الرضاعة الطبيعية على نحو مفاجئ، وتُعرَف أيضاً بإضراب الرضاعة (Nursing Strike). تصيب ما بين 5% إلى 15% من الرضّع وفقاً لتقديرات اختصاصيي الرضاعة الدولية، وتستمر عادةً من يومين إلى أسبوع. الأسباب تتراوح بين عوامل عضوية وبيئية ونفسية، وأغلبها قابل للعلاج دون اللجوء إلى الحليب الصناعي.
المعلومات الواردة في هذا المقال هي للتثقيف الصحي فقط ولا تغني بأي حال عن استشارة الطبيب المختص.
⚡ خلاصة تنفيذية — أهم ما في المقال في أقل من دقيقة
قراءة سريعة تُغنيكِ عن الضياع في التفاصيل قبل أن تبدئي.
1 لا تستسلمي — إضراب الرضاعة مؤقت دائماً
- الطفل دون عمر السنة نادراً ما يفطم نفسه — الرفض المفاجئ إضراب وليس نهاية الرضاعة.
- 92% من الحالات تنتهي خلال 10 أيام مع الدعم المبكر المناسب.
- ابحثي عن السبب أولاً: الأذن، التسنين، الفطريات، الأنف، أم سلوك بيئي؟
2 الخطوات الفورية التي تبدئينها الليلة
- تلامس جلدي مباشر ساعة يومياً — يُقلّل مدة الإضراب 40%.
- جرّبي الإرضاع وهو نعسان في غرفة مظلمة هادئة.
- اشفطي الحليب كل 2 – 3 ساعات للحفاظ على الإنتاج.
- تجنبي الزجاجة — استخدمي الكوب أو السرنجة أو الملعقة بدلاً منها.
3 حقيقة علمية تغيّر المنظور
- توترك يُقفل حرفياً صنبور الحليب — الكورتيزول يثبّط الأوكسيتوسين مباشرة.
- 5 أنفاس عميقة قبل كل رضعة ترفع الأوكسيتوسين خلال 90 ثانية.
- لا يوجد “حليب خفيف” — الحليب يتكيف مع احتياجات طفلكِ تلقائياً.
🚨 متى تذهبين للطبيب فوراً؟
- رفض كلي للرضاعة لأكثر من 12 – 24 ساعة مع أي علامة جفاف.
- أقل من 4 حفاضات مبللة يومياً أو فم جاف أو يافوخ غائر.
- رفض من جهة واحدة فقط مع حمى أو شدّ الأذن.
هل مررتِ بلحظة أمسكتِ فيها طفلكِ بحنان، وقرّبتِه من صدركِ، فإذا به يقوّس ظهره ويصرخ وكأنكِ تؤذينه؟ ذلك الشعور الذي ينخر في صدركِ — مزيج من الحيرة والرفض والذنب — طبيعي تماماً، لكنه لا يعني أن جسمكِ خذلكِ أو أن طفلكِ لم يعد يريدكِ. في هذا المقال ستجدين تفسيراً علمياً عميقاً لكل سبب محتمل خلف هذا السلوك، وخطوات عملية مجرّبة تستطيعين تطبيقها الليلة — قبل أن تمتد يدكِ إلى علبة الحليب الصناعي.
تأمّلي هذا المشهد: سارة، أم لرضيع عمره أربعة أشهر في الرياض، لاحظت أن ابنها خالد بدأ يبكي بشدة كلما حاولت إرضاعه بعد الظهر. الأمر تكرّر ثلاثة أيام متتالية حتى ظنّت أن حليبها “خفّ” أو أصبح “غير صالح”. جرّبت إرضاعه وهو نعسان عند الفجر، في غرفة مظلمة وهادئة، مع ملامسة جلد بجلد. في اليوم الرابع، عاد خالد يرضع بنهم وكأن شيئاً لم يكن. السبب الحقيقي؟ كان يمرّ بطفرة نمو (Growth Spurt) جعلته مشتتاً وفضولياً في ساعات النهار الصاخبة. الخلاصة العملية: لا تستسلمي للانطباع الأول؛ ابحثي عن السبب الخفي قبل أن تغيّري مسار الرضاعة كله.
ما هو رفض الثدي وكيف يختلف عن الفطام الطبيعي؟
عندما نتحدث عن رفض الثدي من الناحية الطبية، فنحن نصف سلوكاً مفاجئاً يظهر عند رضيع كان يتقبّل الرضاعة الطبيعية سابقاً دون مشكلة، ثم يتوقف فجأة — أو يتوقف في أوقات معينة من اليوم — عن الالتقام (Latch) أو الاستمرار في المصّ. يُسمى هذا السلوك أيضاً “إضراب الرضاعة” (Nursing Strike)، وهو ليس مرضاً بحد ذاته بل عَرَض يشير إلى خلل ما يحتاج إلى تحرٍّ دقيق.
النقطة الأكثر أهمية هنا — والتي تخلط بينها أمهات كثيرات — هي الفرق بين إضراب الرضاعة والفطام الطبيعي (Natural Weaning). الفطام الطبيعي التدريجي عملية بطيئة تمتد أسابيع أو أشهراً؛ الطفل يقلّل الرضعات تدريجياً مع زيادة اهتمامه بالأطعمة الصلبة، ونادراً ما يبكي عند تقريبه من الثدي. على النقيض من ذلك، إضراب الرضاعة يحدث بصورة دراماتيكية مفاجئة: طفل كان يرضع خمس مرات في اليوم يتوقف تماماً خلال ساعات، ويبكي أو يقوّس جسمه عند أي محاولة إرضاع. فما هي أسباب رفض الرضيع للثدي فجأة إذاً؟ هذا ما سنفككه الآن.
| وجه المقارنة | إضراب الرضاعة (Nursing Strike) | الفطام الطبيعي (Natural Weaning) |
|---|---|---|
| طريقة البداية | مفاجئة — يتوقف الطفل خلال ساعات أو يوم | تدريجية جداً — تمتد أسابيع أو أشهراً |
| العمر الأكثر شيوعاً | أي عمر — الأكثر شيوعاً بين 3 – 8 أشهر | نادراً قبل 12 شهراً (أقل من 5% من الحالات) |
| طريقة الرفض | بكاء، تقوّس الظهر، رفض عنيف | هادئ — لامبالاة تدريجية بالثدي |
| السبب الغالب | عضوي أو نفسي أو سلوكي قابل للحل | نضج طبيعي واهتمام متزايد بالأطعمة الصلبة |
| إمكانية العودة للرضاعة | عالية جداً — 90%+ خلال أسبوع مع الدعم | صعبة — الفطام الكامل يصعب عكسه |
| رضاعة الليل | تظل طبيعية أو تقل جزئياً | تقل تدريجياً مع رضعات النهار |
| الإجراء المناسب | البحث عن السبب واتباع تكتيكات التعامل | الانتقال التدريجي للأطعمة التكميلية بإشراف طبي |
ما هي العلامة الفارقة التي تميّز الإضراب المؤقت عن نهاية الرضاعة فعلاً؟
لقد وجد الباحثون أن الأطفال دون عمر السنة نادراً ما يفطمون أنفسهم طوعاً. دراسة منشورة في مجلة Journal of Human Lactation عام 2020 أكدت أن الفطام الذاتي الحقيقي (Self-Weaning) قبل عمر 12 شهراً حدث نادر جداً لا يتجاوز 5% من الحالات، وأن معظم حالات التوقف المفاجئ في هذه المرحلة هي إضراب مؤقت يستجيب للتدخل خلال أيام.
إذاً كيف تعرفين أن طفلكِ في إضراب وليس في فطام؟ راقبي ثلاث علامات: أولاً، العمر — إذا كان أقل من 10 أشهر فالأرجح أنه إضراب. ثانياً، طريقة الرفض — البكاء والتقوّس يشيران إلى إضراب، بينما الفطام يتسم بالهدوء واللامبالاة. ثالثاً، السياق — هل سبق الرفض حدث مُعيّن كالتطعيم أو المرض أو تغيّر في الروتين؟ إذا كانت الإجابة نعم، فأنتِ أمام إضراب قابل للحل.
معلومة سريعة
وفقاً لأكاديمية طب الرضاعة (Academy of Breastfeeding Medicine)، يستمر إضراب الرضاعة المتوسط من 2 إلى 5 أيام فقط، وأقل من 10% من الحالات تمتد لأكثر من أسبوع عند اتباع تكتيكات التعامل الصحيحة.
لماذا يبكي الرضيع عند الرضاعة ويبتعد عن الثدي؟ (الأسباب العضوية)
تخيّلي أنكِ جائعة جداً، لكن في فمكِ قرحة مؤلمة تجعل كل لقمة عذاباً. ستبتعدين عن الطعام رغم جوعكِ، أليس كذلك؟ هذا بالضبط ما يحدث للرضيع حين يعاني من مشكلة عضوية تجعل فعل الرضاعة نفسه مؤلماً أو مزعجاً.
آلام التسنين واحتقان اللثة من أكثر الأسباب شيوعاً لبكاء الرضيع عند الرضاعة، خاصة بين الشهرين الرابع والسابع. الضغط الذي يمارسه الطفل بلثته في أثناء المصّ يهيّج اللثة المنتفخة المتورمة فيشعر بألم حاد. ستلاحظين أن الطفل يبدأ الرضعة ثم يتوقف فجأة ويبكي، أو يعضّ الحلمة بدلاً من المصّ. ماذا تفعلين الآن؟ قبل الرضعة بعشر دقائق، امسحي لثته بقطعة شاش مبللة بماء بارد أو قدّمي له عضاضة مبرّدة (ليست مجمّدة) لتخدير اللثة مؤقتاً.
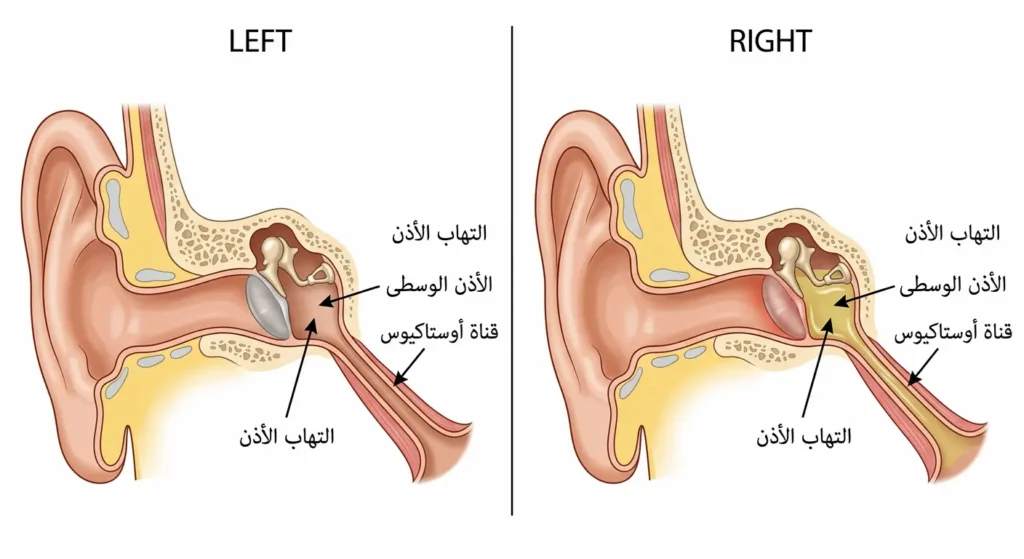
التهاب الأذن الوسطى (Otitis Media) سبب آخر خبيث لأنه غير مرئي. الأذن الوسطى متصلة بالبلعوم عبر قناة أوستاكيوس (Eustachian Tube)؛ وعندما يبلع الرضيع في أثناء الرضاعة، يتغير الضغط داخل هذه القناة فيشعر بألم حاد في الأذن المصابة. العلامة الكاشفة: الطفل يرفض الرضاعة من جهة واحدة (الجهة التي تضغط أذنه المؤلمة على الوسادة أو ذراع الأم). إذا لاحظتِ هذا النمط مع حمى أو شدّ الأذن، فزيارة طبيب الأطفال ضرورية خلال 24 ساعة.
يؤكد الدكتور عبد الرحمن الصباغ — خبير طب الأطفال وحديثي الولادة في موقع وصفة طبية:
“التهاب الأذن الوسطى من أكثر الأسباب التي تُغفَل عند تقييم رفض الثدي؛ لأن الأم تركّز على الثدي والفم بينما المشكلة الحقيقية في الأذن. أنصح كل أم يرفض طفلها الرضاعة من جهة واحدة فقط أن تطلب من الطبيب فحص الأذنين قبل أي إجراء آخر.”
فطريات الفم (Oral Thrush) — ذلك الغشاء الأبيض الذي يشبه بقايا الحليب لكنه لا يُزال بالمسح — تجعل باطن الفم ملتهباً ومؤلماً عند كل حركة مصّ. السلاق الفموي (Candidiasis) يسبّبه فطر المبيضات (Candida albicans)، وقد ينتقل بين فم الرضيع وحلمة الأم ذهاباً وإياباً إن لم يُعالَج الطرفان معاً. إذا رأيتِ بقعاً بيضاء في فم طفلكِ مع ألم أو احمرار في حلمتيكِ، راجعي الطبيب لتلقّي علاج مضاد للفطريات لكِ وللطفل في الوقت نفسه.
احتقان الأنف سبب بسيط لكنه فعّال جداً في إحداث رفض الثدي. الرضيع يتنفس من أنفه حصرياً في أثناء الرضاعة؛ فإذا كان مسدوداً بسبب نزلة برد أو حساسية، يشعر وكأنه يختنق مع كل رشفة. قطرات المحلول الملحي (Normal Saline Drops) قبل الرضعة بخمس دقائق مع شفط المخاط بالشفاطة الأنفية تحلّ المشكلة في أغلب الأحيان.
وأخيراً، التطعيمات الحديثة. كثير من الأمهات في السعودية يلاحظن أن الطفل يرفض الرضاعة لمدة يوم أو يومين بعد جرعة التطعيم الدورية. هذا طبيعي؛ إذ إنّ التطعيم يحفّز الجهاز المناعي ويسبب ألماً عضلياً خفيفاً وارتفاعاً طفيفاً في الحرارة، مما يقلل شهية الطفل مؤقتاً. الحل؟ الصبر، والإرضاع المتكرر بكميات صغيرة، واستشارة الطبيب لاستخدام خافض حرارة مناسب عند الحاجة.
حقيقة طبية
أثبتت دراسة منشورة في Pediatrics عام 2019 أن 30% من حالات رفض الثدي المفاجئ عند الرضّع ارتبطت بسبب عضوي غير مُشخَّص، أبرزها التهاب الأذن الوسطى والارتجاع المعدي المريئي (GERD).
اقرأ أيضاً:
- المغص عند الأطفال الرضع: الأسباب الطبية وأفضل الطرق المجربة لتهدئة طفلك
- مرض اليد والقدم والفم: الأسباب والأعراض وطرق العلاج الطبية والمنزلية
هل يمكن أن تكون الأم نفسها سبباً في رفض الرضاعة الطبيعية؟
هذا السؤال قد يبدو قاسياً، لكن الإجابة العلمية عنه ليست اتهاماً بل تفسيراً. نعم، هناك متغيرات صامتة مرتبطة بالأم قد تدفع الطفل إلى الابتعاد عن الثدي — وجميعها قابلة للتعديل.
تغيّر طعم الحليب من أكثر هذه المتغيرات إثارة للدهشة. حليب الأم ليس ثابت المذاق؛ إنه يتأثر بما تأكله الأم، وبتغيّراتها الهرمونية. عودة الدورة الشهرية (Menstruation) ترفع مستوى الصوديوم في الحليب مؤقتاً وتغيّر طعمه قليلاً. كذلك حدوث حمل جديد يغيّر تركيبة الحليب تدريجياً بسبب ارتفاع هرمون البروجسترون. بعض الأطعمة ذات النكهات القوية — كالثوم النيء أو البصل أو التوابل الحادة — قد تنتقل نكهتها إلى الحليب وتنفّر بعض الرضّع (وليس كلهم؛ بعض الأطفال لا يمانعون أبداً). إذا شككتِ بهذا السبب، جرّبي حذف الطعام المشتبه به لمدة 48 ساعة وراقبي النتيجة.
مشكلة تدفق الحليب تأخذ اتجاهين متعاكسين. التدفق السريع جداً (Overactive Let-down) يُغرق الرضيع ويجعله يسعل ويبتعد عن الثدي وكأنه يشرب من خرطوم ماء قوي. بالمقابل، التدفق البطيء جداً يُحبط الطفل الذي يبذل جهداً كبيراً دون مكافأة كافية، فيتخلى عن المحاولة ويبكي. كيف تعرفين أيهما؟ التدفق السريع يرافقه سعال الطفل وتسرّب الحليب من زوايا فمه، بينما البطيء يرافقه قرص الحلمة وتوتر الطفل بعد دقيقة أو دقيقتين من بدء الرضعة.
حلقة “الخوف من العضّ” المفرغة
إذا كان طفلكِ يمر بمرحلة التسنين وقام بعضّ حلمتكِ مسبقاً، فمن الطبيعي جداً أن يتولّد لديكِ خوف لاإرادي في الرضعات اللاحقة. جسدكِ ذكي ومصمم لحمايتك؛ الترقب والخوف من ألم العضة يجعل عضلاتكِ مشدودة، ويرفع هرمون الأدرينالين الذي يثبّط بدوره إدرار الحليب (كما شرحنا في المختبر الفسيولوجي). ماذا يحدث للطفل؟ يلاحظ أنكِ متوترة، وأن الحليب لا يتدفق، فيُحبَط ويبتعد عن الثدي باكياً. لكسر هذه الحلقة، حاولي تغيير وضعية الرضاعة بحيث يكون رأس الطفل مائلاً للخلف قليلاً (مما يصعّب عليه العض)، واحرصي على إرخاء كتفيكِ وأخذ أنفاس عميقة لطمأنة جهازكِ العصبي قبل أن يلتقم الثدي.
ومما يُدهش كثيراً من الأمهات أن تغيير رائحة الأم المألوفة قد يربك حواس الرضيع. حاسة الشم عند حديثي الولادة أقوى بكثير مما نتصوّر؛ الرضيع يتعرّف على أمه من رائحة جلدها قبل أن يتعرف على وجهها. استخدام عطر جديد، أو تبديل صابون الاستحمام، أو حتى كريم ترطيب بنكهة مختلفة قد يجعل الطفل يشعر وكأنه أمام “شخص غريب”. النصيحة العملية: في فترة الرضاعة، حافظي على نفس منتجات العناية الشخصية قدر الإمكان، وتجنّبي رشّ العطر على منطقة الصدر والرقبة.
الضغط النفسي والتوتر لدى الأم ليسا مجرد مشاعر عابرة؛ بل ينعكسان فسيولوجياً على إنتاج الحليب. عندما ترتفع مستويات هرمون الكورتيزول (Cortisol) والأدرينالين (Adrenaline) بسبب القلق أو الإرهاق، ينخفض إفراز هرمون الأوكسيتوسين (Oxytocin) — وهو الهرمون المسؤول عن منعكس الإدرار (Let-down Reflex) الذي يدفع الحليب من الغدد نحو الحلمة. بكلمات أبسط: التوتر يُقفل الصنبور. الطفل يمصّ ولا يجد حليباً كافياً، فيُحبَط ويبكي. وبكاؤه يزيد توتر الأم، فيقلّ الحليب أكثر — حلقة مفرغة محبطة. كسر هذه الحلقة يبدأ بتنفّس عميق قبل كل رضعة، وكوب ماء دافئ، وإيمان حقيقي بأن جسمكِ قادر.
| وجه المقارنة | التدفق السريع جداً (Overactive Let-down) | التدفق البطيء جداً (Slow Let-down) |
|---|---|---|
| سلوك الطفل | يبتعد، يسعل، يبتلع هواء، يتسرب الحليب من فمه | يقرص الحلمة، يتوتر، يبكي بعد 1 – 2 دقيقة من البدء |
| توقيت الرفض | في اللحظة الأولى عند بدء تدفق الحليب | بعد دقيقتين من المصّ حين ينتظر دون كمية كافية |
| علامات الثدي | تسرب تلقائي للحليب، احتقان متكرر | ثدي يبدو ممتلئاً لكن الحليب يخرج ببطء عند الشفط |
| الحل العملي | اشفطي قليلاً قبل الإلقام — رضاعة في وضعية الاستلقاء | ضغط الثدي أثناء الرضعة — ضغط دافئ قبل الشفط |
| السبب الهرموني الغالب | فرط استجابة الأوكسيتوسين لمنعكس الإدرار | نقص الأوكسيتوسين بسبب التوتر أو قصور الغدة الدرقية |
| متى تراجعين الطبيب | إذا استمر الرفض أكثر من 48 ساعة رغم تعديل الوضعية | إذا رافقه تراجع واضح في كمية الحليب أو وزن الطفل |
رقم لافت
أظهرت دراسة يابانية نُشرت في Breastfeeding Medicine عام 2022 أن الأمهات اللواتي مارسن تمارين الاسترخاء لمدة 10 دقائق قبل الرضعة أظهرن ارتفاعاً في مستوى الأوكسيتوسين بنسبة 28% مقارنة بالمجموعة الضابطة.
اقرأ أيضاً: لماذا تشعر بالتعب المستمر رغم النوم الكافي؟ الأسباب المخفية والحلول الفعالة
المختبر الفسيولوجي — للمهتمين بالتفاصيل العلمية الدقيقة
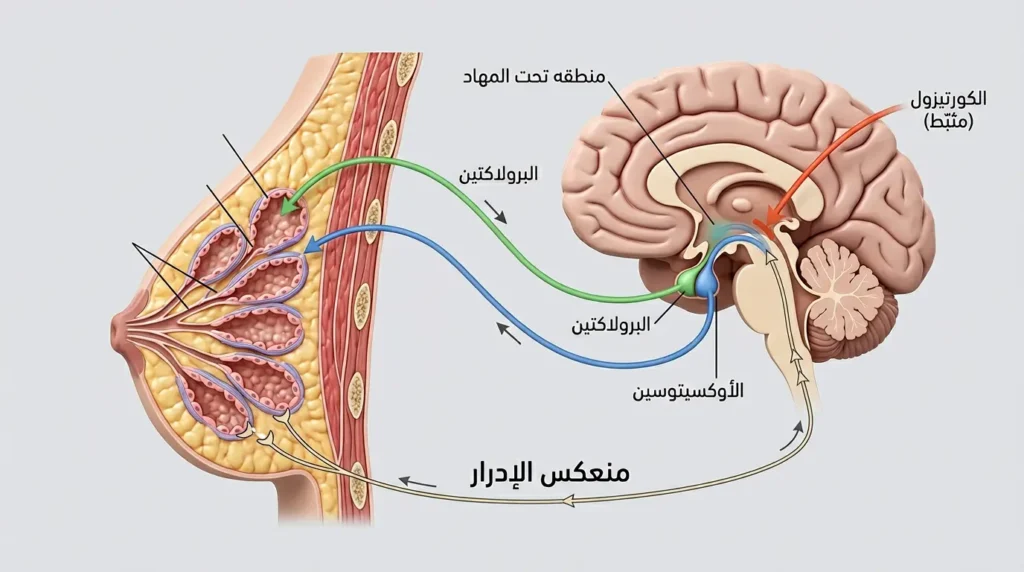
لفهم لماذا يؤثر توتر الأم مباشرة على سلوك الرضيع في أثناء الرضاعة، يجب أن نغوص في المسار الهرموني العصبي الذي يتحكم بإنتاج الحليب وإدراره.
إنتاج الحليب يعتمد على هرمون البرولاكتين (Prolactin) الذي تفرزه الغدة النخامية الأمامية (Anterior Pituitary Gland) استجابةً لمصّ الرضيع. كل عملية مصّ ترسل إشارة عصبية حسية من مستقبلات الحلمة عبر الأعصاب الوربية (Intercostal Nerves) إلى منطقة تحت المهاد (Hypothalamus)، التي تكبح بدورها إفراز الدوبامين (Dopamine) — المادة المثبّطة الطبيعية للبرولاكتين. حين ينخفض الدوبامين، يرتفع البرولاكتين، فيُصنَع الحليب.
لكن صناعة الحليب شيء، وخروجه من الثدي شيء آخر تماماً. هنا يدخل الأوكسيتوسين — الذي يُفرَز من الغدة النخامية الخلفية (Posterior Pituitary). يعمل الأوكسيتوسين على الخلايا العضلية الظهارية (Myoepithelial Cells) المحيطة بالحويصلات اللبنية (Alveoli)؛ فينقبض هذه الخلايا ويعصر الحليب نحو القنوات اللبنية (Lactiferous Ducts) ثم إلى الحلمة. هذا هو منعكس الإدرار.
المشكلة تكمن في أن الأوكسيتوسين حساس جداً للحالة النفسية. هرمونات التوتر — خصوصاً النورإبينفرين (Norepinephrine) والكورتيزول — تعمل كمثبّطات مباشرة لإفراز الأوكسيتوسين عبر التأثير على نوى الـ PVN (Paraventricular Nucleus) في منطقة تحت المهاد. وعليه فإن الأم المتوترة قد يكون لديها حليب كافٍ داخل الغدد، لكنه “محبوس” لا يخرج، والطفل يمصّ ولا يحصل على شيء. هذا يفسّر لماذا يبكي الرضيع عند الرضاعة أحياناً رغم امتلاء الثدي ظاهرياً.
من ناحية أخرى، حاسة الشم عند الرضيع تعتمد على البصيلة الشمية (Olfactory Bulb) التي تكون مكتملة وظيفياً منذ الولادة. الرضيع يتعرّف على رائحة حليب أمه — تحديداً المركبات الدهنية الطيّارة والفيرومونات الصادرة من غدد مونتغمري (Montgomery Glands) المحيطة بالحلمة — عبر مستقبلات شمية (Olfactory Receptors) شديدة الحساسية. أي تغيير كيميائي في هذه الرائحة — سواء بسبب عطر أو صابون أو تغيّر هرموني — يُربك هذا النظام الملاحي البدائي ويدفع الطفل إلى التردد أو الرفض.
اقرأ أيضاً: الطب الشعوري التصنيفي: خريطة الشفاء عبر فك شيفرة المشاعر والأمراض المكبوتة
هل يمكن أن يكون فضول الطفل وحده كافياً لتوقفه عن الرضاعة؟
نعم، وهذا من أكثر أسباب رفض الرضاعة الطبيعية شيوعاً بين الشهر الثالث والسادس، رغم أنه الأقل خطورة. في هذه المرحلة، يشهد دماغ الرضيع انفجاراً في النضج الحسّي والإدراكي؛ يبدأ في ملاحظة الألوان والأصوات والحركة من حوله. العالم فجأة أصبح مسرحاً مثيراً، والثدي أصبح “مملاً” مقارنة بأخيه الأكبر الذي يركض، أو صوت التلفاز، أو حتى ظل يتحرك على الجدار.
هذا ما يُعرف بتشتت الرضاعة (Distractible Nursing)، وهو ظاهرة سلوكية طبيعية وليست مرضية. الطفل لا يرفض الحليب بل يرفض التوقف عن استكشاف العالم. ستلاحظين أنه يرضع على نحو ممتاز في الليل أو عند الاستيقاظ المبكر حين تكون المحفزات الحسية في أدنى مستوياتها.
تأثير الضوضاء والإضاءة والأماكن المزدحمة على تركيز الرضيع مسألة يُستهان بها كثيراً في البيئة العربية، خاصة في التجمعات العائلية الكبيرة. الطفل الذي يُحاوَل إرضاعه وسط غرفة مليئة بالأقارب والأصوات سيتشتت حتماً. الحل بسيط: خصّصي مكاناً هادئاً ومعتماً للرضاعة، يُشبه “غرفة السينما” — إضاءة خافتة، صوت خفيض، وتقليل المثيرات البصرية.
ومضة علمية
الدراسات العصبية أظهرت أن القشرة البصرية (Visual Cortex) عند الرضيع تنضج بنسبة 80% بحلول الشهر الرابع، مما يفسّر الانفجار المفاجئ في فضوله البصري وتشتته أثناء الرضاعة تحديداً في هذا العمر.
اقرأ أيضاً: تأخر الكلام واللغة عند الأطفال: الأسباب الطبية والعلامات التحذيرية وأحدث طرق العلاج
تغيّر الروتين وقلق الانفصال (Separation Anxiety)
من أكثر السيناريوهات شيوعاً لإضراب الرضاعة هو توقيت عودة الأم إلى عملها، أو إدخال الطفل إلى الحضانة، أو حتى انتقال العائلة إلى منزل جديد. الرضيع كائن روتيني بامتياز؛ يعشق التوقع ويكره المفاجآت. غياب الأم لساعات طويلة فجأة، أو تغيّر رائحة المكان المحيط به، يضعه في حالة من التوتر والاحتجاج الصامت. أحياناً، يعبّر الطفل عن غضبه من غياب أمه برفض ثديها حين تعود، وكأنه يقول: “أنا مستاء لأنكِ تركتِني”.
الحل هنا يتطلب استيعاباً عاطفياً: لا تغضبي من رفضه ولا تأخذي الأمر بشكل شخصي. عند عودتكِ من العمل، وقبل محاولة إرضاعه، اقضي 15 دقيقة في احتضانه، والتحدث إليه بصوت خافت، وممارسة التلامس الجلدي لإعادة بناء جسر الأمان بينكما قبل عرض الثدي.
ما بين الخرافة والحقيقة: معتقدات خاطئة عن رفض الثدي
كثير من النصائح التي تسمعها الأمهات من المحيطين بهن — بحسن نية — ليست فقط غير مفيدة، بل قد تكون ضارة. إليكِ أشهرها مع التصحيح العلمي:
❌ الخرافة: إذا رفض الطفل الثدي، فهذا يعني أن حليبكِ “خفيف” أو غير مغذٍّ.
✅ الحقيقة: لا يوجد شيء اسمه “حليب أم خفيف” بالمعنى الشائع. منظمة الصحة العالمية (WHO) تؤكد أن حليب الأم يتكيّف مع احتياجات الطفل تلقائياً في كل مرحلة عمرية. رفض الثدي لا يعني أن الحليب ناقص، بل أن هناك عاملاً آخر يمنع الرضاعة.
❌ الخرافة: يجب إعطاء الطفل زجاجة حليب صناعي فوراً حتى لا يجوع.
✅ الحقيقة: تقديم الزجاجة أثناء إضراب الرضاعة قد يفاقم المشكلة عبر ما يُعرف بـ التباس الحلمات (Nipple Confusion)؛ إذ إنّ آلية المصّ من الزجاجة تختلف تماماً عن الثدي. الأفضل تقديم الحليب المشفوط بالكوب أو السرنجة أو الملعقة.
❌ الخرافة: إذا رفض أكثر من يومين فهو قرّر الفطام ولا فائدة من المحاولة.
✅ الحقيقة: وفقاً لـ أكاديمية طب الرضاعة، معظم حالات الإضراب تنتهي خلال 3 إلى 7 أيام مع الصبر واتباع تكتيكات التعامل الصحيحة. الاستسلام المبكر هو الذي يحوّل الإضراب المؤقت إلى فطام دائم.
❌ الخرافة: الحلبة وحدها كافية لزيادة الحليب وإعادة الطفل للرضاعة.
✅ الحقيقة: الحلبة (Fenugreek – Trigonella foenum-graecum) قد تساعد بعض الأمهات في زيادة إنتاج الحليب بشكل طفيف، لكنها ليست علاجاً لرفض الثدي. المشكلة في معظم حالات الإضراب ليست كمية الحليب بل سبب آخر كما وضّحنا. بالإضافة إلى ذلك، مكملات الحلبة المركّزة قد تتفاعل مع أدوية سيولة الدم مثل الوارفارين (Warfarin) وتزيد خطر النزيف، وقد تخفض مستوى السكر عند الأمهات المصابات بالسكري. استخدامها كتوابل في الطبخ العادي آمن في العموم، لكن إذا كنتِ تتناولين أي أدوية مزمنة، فاستشيري طبيبكِ أو الصيدلي قبل بدء أي مكمّل مركّز.
❌ الخرافة: الأم التي عادت لها الدورة الشهرية لا يصلح حليبها للرضاعة.
✅ الحقيقة: عودة الدورة قد تغيّر طعم الحليب مؤقتاً بسبب ارتفاع الصوديوم وانخفاض اللاكتوز قليلاً في أيام الحيض، لكن الحليب يظل مغذياً وآمناً تماماً. التغيّر في الطعم مؤقت ويزول بانتهاء الدورة.
كيف تتعاملين مع رفض الثدي وتعيدين طفلكِ للرضاعة؟

هذا هو المحور الذي جئتِ من أجله. الخطة الذهبية لإنهاء إضراب الرضاعة تعتمد على مبدأ واحد: إعادة الثدي إلى مكانه الطبيعي كمصدر للأمان والراحة، لا كساحة معركة.
تقنية التلامس الجلدي المباشر (Skin-to-Skin Contact) ليست مجرد نصيحة عاطفية جميلة، بل تدخّل فسيولوجي حقيقي. حين يكون الطفل عارياً على صدر أمه العاري، يُنشَّط جهازه العصبي اللاإرادي بطريقة تحفّز غرائز البحث عن الثدي (Rooting Reflex) والمصّ. يرتفع مستوى الأوكسيتوسين عند الأم والطفل معاً، وينخفض الكورتيزول عند كليهما. دراسة سويدية نُشرت في Acta Paediatrica عام 2021 وجدت أن جلسات التلامس الجلدي لمدة ساعة يومياً أثناء فترة الإضراب قلّلت مدة الإضراب بنسبة 40% مقارنة بالمجموعة التي لم تمارسها. كيف تطبّقينها؟ اخلعي ملابسكِ العلوية وملابس الطفل، وضعيه على صدركِ مباشرة مع تغطيتكما ببطانية خفيفة. لا تحاولي إلقامه عنوة؛ فقط اتركيه يستكشف بإيقاعه.
حيلة الإرضاع النعسان من أكثر التكتيكات فعالية. الأطفال في مرحلة النعاس العميق أو الاستيقاظ المبكر يرضعون بالغريزة دون مقاومة واعية. راقبي علامات النعاس الأولى — فرك العينين، التثاؤب، إبطاء الحركة — ثم قرّبيه من الثدي بهدوء. كثير من الأمهات يكتشفن أن طفلهن يرضع رضعات كاملة في أثناء النوم بينما يرفض تماماً وهو مستيقظ.
الغرفة المظلمة والهادئة تقنية بسيطة لكنها فعّالة بشكل مذهل. أغلقي الأضواء، أسدلي الستائر، أوقفي أي مصدر صوت، واجعلي الفضاء حول الرضعة أشبه بـ “شرنقة هدوء”. هذا يزيل المشتتات ويسمح للطفل بالتركيز على الرائحة والملمس والغريزة.
تغيير وضعيات الرضاعة تكتيك غير تقليدي يُغفل كثيراً. إذا كان الطفل يرفض وضعية المهد التقليدية (Cradle Hold)، جرّبي وضعية الكرة (Football Hold) أو الرضاعة مستلقية على الجنب (Side-lying Position) أو حتى الرضاعة أثناء المشي البطيء والتأرجح الخفيف. التغيير يكسر النمط السلوكي المرتبط بالرفض.
تعديل التدفق خطوة حاسمة إذا كانت المشكلة في سرعة الحليب. إذا كان التدفق قوياً جداً، اشفطي أو اعصري قليلاً من الحليب قبل الإلقام حتى يهدأ الاندفاع الأول. يمكنكِ أيضاً الرضاعة في وضعية “الاستلقاء على الظهر” (Laid-back Breastfeeding) بحيث يكون الطفل فوقكِ والجاذبية تبطئ التدفق. أما إذا كان التدفق بطيئاً، فضغط الثدي بلطف (Breast Compression) أثناء الرضعة يساعد في دفع الحليب ويحافظ على اهتمام الطفل.
نقطة تستحق الانتباه
وفقاً للرابطة الدولية لاستشاريي الرضاعة (ILCA)، أكثر من 85% من حالات إضراب الرضاعة يمكن حلّها في المنزل دون أي تدخل طبي، بشرط واحد: ألا تُقدَّم الزجاجة كبديل أول.
كيف تحمين مخزون حليبكِ أثناء فترة الإضراب؟
هذا المحور حيوي ولا يقلّ أهمية عن محاولة إعادة الطفل إلى الثدي. كل ساعة يمرّ فيها الثدي دون إفراغ كافٍ، يتلقّى الجسم رسالة مفادها: “اصنع كمية أقل”. وإذا تراكم الحليب دون تفريغ، فقد يتحول الاحتقان إلى التهاب ثدي جرثومي (Mastitis) مؤلم ويحتاج علاجاً بالمضادات الحيوية.
القاعدة الذهبية: اشفطي الحليب بنفس عدد المرات التي كان طفلكِ يرضع فيها — عادةً كل ساعتين إلى ثلاث ساعات. استخدمي مضخة كهربائية مزدوجة إن أمكن، أو الشفط اليدوي إذا كانت المضخة غير متاحة. الهدف ليس فقط الحفاظ على الإنتاج بل الحفاظ أيضاً على صحة الثدي من الاحتقان والانسداد.
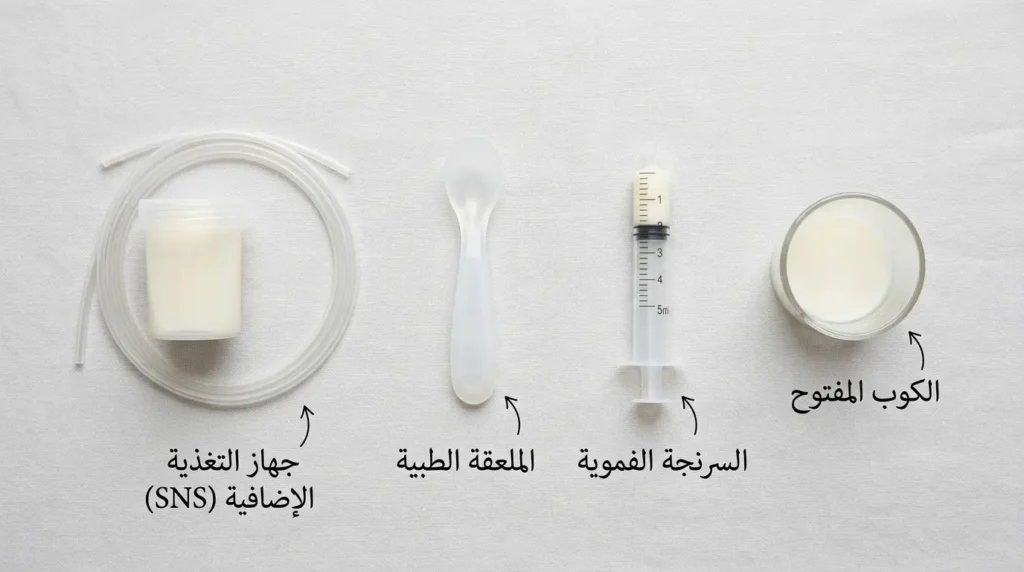
لكن كيف تقدمين هذا الحليب المشفوط لطفلكِ دون الوقوع في فخ التباس الحلمات؟ الزجاجة ذات الحلمة الاصطناعية تتطلب من الطفل حركة فم مختلفة تماماً عن الثدي: الحليب يتدفق من الزجاجة بسهولة أكبر، فيعتاد الطفل على “الطريق السهل” ويرفض الجهد الذي يتطلبه المصّ من الثدي. البدائل الآمنة التي تنصح بها منظمة الصحة العالمية وبروتوكولات IBCLC تشمل:
- الكوب الصغير المفتوح (Cup Feeding): يُمال الكوب حتى يلامس الحليب شفة الطفل السفلى، فيلعقه بلسانه.
- الملعقة الطبية: تُقدَّم كميات صغيرة على ملعقة صغيرة بإيقاع بطيء.
- السرنجة الفموية (Syringe Feeding): تُوضع على جانب فم الطفل وتُضغط ببطء شديد.
- جهاز التغذية الإضافية عند الثدي (Supplemental Nursing System – SNS): أنبوب رفيع يُلصق بالحلمة ويتصل بحاوية حليب، فيحصل الطفل على الحليب المشفوط وهو يمصّ من الثدي فعلياً — وهذا أفضل الخيارات لأنه يحافظ على العلاقة بين الطفل والثدي.
من المثير أن تعرف
أظهر بحث أُجري في مستشفى كينغز كوليدج بلندن عام 2023 أن الأطفال الذين تغذّوا بالكوب أو السرنجة أثناء إضراب الرضاعة عادوا إلى الثدي أسرع بـ 3 أيام في المتوسط مقارنة بالذين تغذّوا بالزجاجة.
ما هي الحالات التي يتطلب فيها رفض الثدي زيارة الطبيب فوراً؟
ليس كل إضراب يستدعي هلعاً، لكن هناك خطوطاً حمراء لا يجوز تجاوزها. فكّري في الأمر كإشارات المرور: الضوء الأصفر يعني الانتباه والمراقبة، أما الأحمر فيعني التوقف والذهاب إلى الطبيب فوراً.
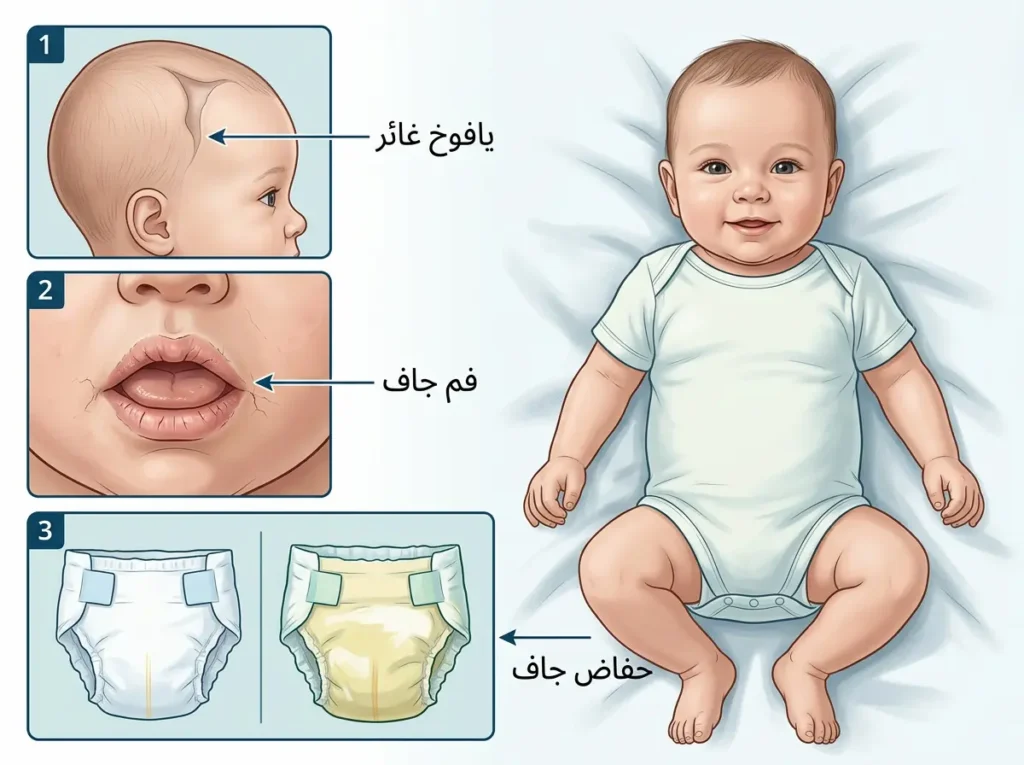
الضوء الأحمر الأول: علامات الجفاف. الجفاف (Dehydration) عند الرضّع يتطور بسرعة مخيفة بسبب صغر حجم الجسم. راقبي: هل يبلّل أقل من 4 حفاضات في اليوم؟ هل فمه جاف ولسانه لزج؟ هل يبكي بدون دموع؟ هل يافوخه (البقعة الرخوة أعلى الرأس) غائر؟ هل هو خامل وقليل الحركة على غير عادته؟ أي من هذه العلامات تعني أن الطفل لا يحصل على سوائل كافية ويحتاج تقييماً طبياً عاجلاً.
الضوء الأحمر الثاني: تراجع الوزن الملحوظ. فقدان الوزن الطبيعي في الأيام الأولى بعد الولادة (حتى 7% من وزن الولادة) أمر طبيعي. لكن فقدان وزن ملحوظ بعد الأسبوع الثاني أو في أي مرحلة لاحقة يتزامن مع رفض الثدي المستمر يستوجب فحصاً طبياً شاملاً.
الضوء الأحمر الثالث: استمرار الرفض الكلي لأكثر من 24 إلى 48 ساعة. إذا رفض الطفل كل محاولات الرضاعة — حتى وهو نعسان — لمدة تتجاوز يوماً كاملاً، مع رفض البدائل أيضاً، فالأمر يستدعي تدخلاً طبياً لاستبعاد الأسباب العضوية وتجنب الجفاف.
يوصي الدكتور عبد الرحمن الصباغ — خبير طب الأطفال وحديثي الولادة في موقع وصفة طبية:
“القاعدة التي أتّبعها في عيادتي: إذا رفض الطفل الرضاعة أكثر من 12 ساعة متواصلة مع ظهور أي علامة جفاف ولو بسيطة، لا أنتظر 48 ساعة بل أبدأ التقييم فوراً. الجفاف عند الرضّع ليس لعبة ننتظر لنرى ما سيحدث.”
اقرأ أيضاً:
- اليرقان الوليدي (صفار المواليد): الأسباب، درجات الخطورة، وخطوات العلاج الطبية
- الإسعافات الأولية: خطوات وإجراءات طبية تنقذ حياتك وقت الطوارئ
هل يشير رفض الرضاعة الطبيعية إلى مشكلات صحية أخرى عند الطفل؟
رفض الثدي قد يكون مجرد إضراب سلوكي مؤقت، لكنه في حالات قليلة قد يكون المؤشر الأول لمشكلة عضوية تستحق الاستقصاء. هذا لا يعني التهويل، لكنه يعني الانتباه.
الارتجاع المعدي المريئي (Gastroesophageal Reflux Disease – GERD) من أكثر الحالات التي تتداخل أعراضها مع رفض الثدي. الحمض المعدي الذي يصعد إلى المريء يسبب حرقة شديدة، والطفل يربط الألم بفعل الرضاعة نفسه فيرفضها. العلامات المرافقة تشمل: تقوّس الظهر بعد الرضعة، قيء متكرر، بكاء مستمر بعد الأكل، وتفضيل وضعية الانتصاب. التشخيص يتم عبر طبيب الأطفال، والعلاج قد يشمل تعديل وضعية الرضاعة (إبقاء الطفل مائلاً 30 درجة) مع تقسيم الرضعات إلى كميات أصغر وأكثر تكراراً.
التصاق اللسان (Ankyloglossia – Tongue Tie) حالة خلقية يكون فيها لجام اللسان (Lingual Frenulum) قصيراً أو سميكاً أو مشدوداً بطريقة تقيّد حركة اللسان وتمنع الالتقام السليم. الطفل يبذل جهداً مضاعفاً في المصّ ولا يحصل على كمية كافية، فيُحبَط ويبكي. هذه الحالة قد تكون موجودة منذ الولادة لكنها تتضح أكثر مع النمو. التشخيص يتم بفحص فم الطفل من قبل طبيب أطفال أو اختصاصي رضاعة، وعلاجها بسيط في أغلب الحالات (قصّ اللجام تحت تخدير موضعي).
نقص الحديد (Iron Deficiency) عند الأم المرضع قد يؤثر على نحو غير مباشر على تجربة الرضاعة. الأم المصابة بفقر الدم الحادّ تعاني من إرهاق شديد، وقد يتأثر تكوين حليبها تركيبياً — وإن كان هذا التأثير محدوداً — لكن الأهم أن إرهاقها يقلّل صبرها وتفاعلها مع الطفل أثناء الرضعة.
اضطرابات الغدة الدرقية (Thyroid Disorders) عند الأم — سواء فرط النشاط (Hyperthyroidism) أو القصور (Hypothyroidism) — قد تؤثر مباشرة على إنتاج الحليب. هرمونات الغدة الدرقية T3 وT4 ضرورية لعمل البرولاكتين بكفاءة. قصور الغدة غير المعالج قد يقلل إنتاج الحليب تدريجياً، والطفل الذي لا يجد حليباً كافياً سيرفض الثدي إحباطاً.
اقرأ أيضاً: الفحوصات الطبية الدورية: متى يجب أن تبدأ وما الذي تحتاجه في كل عمر؟
الخطة العملية اليومية للتعامل مع إضراب الرضاعة خطوة بخطوة
⚠️ تنبيه مهم: هذه الخطة لا تُغني عن استشارة طبيب الأطفال أو اختصاصية الرضاعة (IBCLC) إذا استمر الإضراب أكثر من 48 ساعة أو ظهرت أي علامات جفاف.
- الساعة الأولى بعد ملاحظة الرفض: لا تُصرّي. توقفي عن محاولة الإلقام، احتضني الطفل، وحاولي التلامس الجلدي لمدة 20 دقيقة. راقبي: هل يبدو مريضاً؟ هل أنفه مسدود؟ هل يوجد تغيّر في فمه؟ ابحثي عن السبب قبل البحث عن الحل.
- كل ساعتين إلى ثلاث ساعات: اشفطي الحليب للحفاظ على الإنتاج، حتى لو كانت الكمية المشفوطة قليلة. الشفط يرسل إشارة للدماغ: “استمري في الإنتاج.”
- تقديم الحليب المشفوط: استخدمي الكوب المفتوح أو السرنجة أو الملعقة. تجنّبي الزجاجة قدر الإمكان في أول 48 ساعة.
- عند كل دورة نوم: حاولي الإرضاع وهو نعسان. لا توقظيه كلياً. ضعيه على صدركِ العاري واتركيه يبحث عن الحلمة بنفسه.
- الغرفة المظلمة: اجعلي كل محاولات الإرضاع النهارية في غرفة مظلمة وهادئة. أزيلي الهاتف والتلفاز وأي مصدر ضوء أو صوت.
- الاستحمام المشترك: ادخلي الحمام الدافئ مع طفلكِ. الماء الدافئ يرخي عضلاته ويحفّز غريزة البحث عن الثدي. هذه التقنية فعّالة على نحو خاص مع أطفال التسنين.
- التوثيق اليومي: سجّلي عدد الحفاضات المبللة، عدد محاولات الإرضاع الناجحة والفاشلة، ودرجة حرارة الطفل. هذا السجل يساعد الطبيب في التقييم إذا احتجتِ زيارته.
- إعادة المحاولة كل ساعة ونصف: لا تنتظري حتى يجوع الطفل بشدة ويبكي من الجوع؛ لأن الطفل الجائع جداً يكون متوتراً ومن الصعب إلقامه. حاولي قبل أن يصل إلى مرحلة البكاء الشديد.
- لا تُدخلي اللهاية (المصاصة): في أثناء فترة الإضراب، اللهاية قد تشبع حاجة المصّ عند الطفل وتقلّل رغبته في الثدي.
علاج رفض الثدي: ما الأدوية التي قد تُوصف ومتى؟
⚠️ تنبيه: لا يُوصف أي دواء للرضيع أو الأم المرضع دون إشراف طبي مباشر. المعلومات التالية توعوية فقط.
رفض الثدي بحد ذاته ليس مرضاً يُعالَج بدواء، لكن الأسباب الكامنة وراءه قد تستدعي علاجاً دوائياً:
أولاً — التسنين: الباراسيتامول (Paracetamol / Acetaminophen) هو خافض الحرارة والمسكّن الأكثر أماناً للرضّع. الجرعة المعتمدة: 10 إلى 15 ملغ لكل كيلوغرام من وزن الطفل، كل 4 إلى 6 ساعات، بحد أقصى 4 جرعات في 24 ساعة. لا يُعطى للرضّع أقل من شهرين إلا بإشراف طبي. الإيبوبروفين (Ibuprofen) يُستخدم بعد عمر 6 أشهر فقط، بجرعة 5 إلى 10 ملغ/كغ كل 6 إلى 8 ساعات. لا يُعطى لطفل يعاني من جفاف أو مشاكل كلوية. فرط الجرعة من الباراسيتامول خطير على كبد الرضيع ويستدعي طوارئ فورية.
ثانياً — السلاق الفموي (فطريات الفم): يُعالَج بمضاد فطري موضعي مثل النيستاتين (Nystatin) على شكل معلّق فموي، بجرعة 1 مل في كل جانب من الفم (المجموع 2 مل) بعد الرضعات، 4 مرات يومياً، لمدة 7 إلى 14 يوماً حتى بعد اختفاء الأعراض. في الحالات المقاومة، قد يصف الطبيب الميكونازول جل (Miconazole Oral Gel) بكمية صغيرة على اللثة واللسان. يجب علاج حلمة الأم أيضاً بكريم مضاد للفطريات (مثل الميكونازول الموضعي) لمنع عودة العدوى.
ثالثاً — التهاب الأذن الوسطى: إذا كان بكتيرياً، يصف الطبيب مضاداً حيوياً مثل الأموكسيسيلين (Amoxicillin) بجرعة 80 إلى 90 ملغ/كغ/يوم مقسّمة على جرعتين، لمدة 7 إلى 10 أيام. لا تُوقفي المضاد الحيوي عند تحسن الأعراض؛ أكملي المدة كاملة.
رابعاً — احتقان الأنف: قطرات المحلول الملحي (Normal Saline 0.9%) آمنة لجميع الأعمار، تُستخدم 2 إلى 3 قطرات في كل فتحة أنف قبل الرضعة. قطرات الأوكسيميتازولين (Oxymetazoline) المزيلة للاحتقان محظورة على الرضّع أقل من عامين.
يؤكد المستشار الدوائي جاسم محمد مراد — خبير الصحة والإمداد الطبي في موقع وصفة طبية:
“الخطأ الأكثر شيوعاً الذي أراه هو أن الأمهات يستخدمن جل التسنين الذي يحتوي على مادة الليدوكايين (Lidocaine) لتخدير اللثة قبل الرضاعة. هذه المادة قد تخدّر لسان الطفل وحلقه أيضاً، فيصعب عليه المصّ والبلع وقد يتعرض لخطر الاستنشاق. إدارة الغذاء والدواء الأميركية (FDA) حذّرت من استخدام منتجات الليدوكايين للرضّع منذ عام 2014.”
| الدواء | الاستخدام | الجرعة | تحذير رئيسي |
|---|---|---|---|
| باراسيتامول | التسنين والحمى | 10 – 15 ملغ/كغ كل 4 – 6 ساعات (أقصى 4 جرعات/يوم) | محظور أقل من شهرين — فرط الجرعة يؤذي الكبد |
| إيبوبروفين | التسنين والحمى | 5 – 10 ملغ/كغ كل 6 – 8 ساعات | بعد عمر 6 أشهر فقط — محظور مع الجفاف |
| نيستاتين معلّق | فطريات الفم (السلاق) | 1 مل في كل جانب (2 مل مجموع) × 4/يوم لـ 7 – 14 يوماً | يجب علاج الأم أيضاً لمنع إعادة العدوى |
| أموكسيسيلين | التهاب الأذن البكتيري | 80 – 90 ملغ/كغ/يوم مقسّمة على جرعتين لـ 7 – 10 أيام | لا تُوقف الجرعة عند التحسن — أكملي الدورة كاملة |
| محلول ملحي 0.9% | احتقان الأنف | 2 – 3 قطرات في كل فتحة قبل الرضعة | آمن لجميع الأعمار — الخيار الأول والأمثل |
| أوكسيميتازولين | مزيل احتقان أنفي | — | ⛔ محظور تماماً أقل من عامين |
اقرأ أيضاً: صيدلية المنزل الأساسية: خطوتك الأولى لحماية عائلتك في الحالات الطارئة
ماذا عن المكملات الغذائية والأعشاب خلال فترة الإضراب؟
⚠️ تنبيه: لا تبدئي بأي مكمّل أثناء الرضاعة دون استشارة طبيبكِ أو الصيدلي السريري.
بعض الأمهات يلجأن إلى مكملات عشبية لزيادة إنتاج الحليب أثناء فترة الإضراب ظنّاً أن المشكلة في الكمية. لنوضّح الصورة بدقة:
الحلبة (Fenugreek): المكمّل الأشهر عربياً لإدرار الحليب. الجرعة المعتادة في المكملات المركّزة: 500 إلى 1000 ملغ، 3 مرات يومياً. قد تزيد إنتاج الحليب عند بعض الأمهات، لكن الأدلة العلمية ليست قاطعة. التحذيرات: قد تسبب انخفاض سكر الدم عند مريضات السكري. تتعارض مع أدوية سيولة الدم (الوارفارين، الهيبارين) وقد تزيد خطر النزيف. قد تسبب تقلصات رحمية — محظورة على الحوامل. قد تغيّر رائحة العرق والبول (رائحة تشبه شراب القيقب). إذا كنتِ تتناولين أي دواء مزمن: أحضري قائمة أدويتكِ الكاملة إلى الصيدلي واطلبي فحص التداخلات قبل البدء.
فيتامين D: ليس لزيادة الحليب، لكنه ضروري للرضيع. الأكاديمية الأميركية لطب الأطفال (AAP) توصي بإعطاء الرضيع الذي يعتمد كلياً على الرضاعة الطبيعية 400 وحدة دولية (IU) يومياً من فيتامين D3 منذ الولادة. لا تعارض معروفة مع أي أدوية عند هذه الجرعة. فرط الجرعة (أكثر من 1000 IU يومياً للرضيع) قد يسبب تسمماً بالكالسيوم.
أوميغا-3 (DHA): مهم لنمو دماغ الرضيع. الأم المرضع يُنصح بتناول 200 إلى 300 ملغ من DHA يومياً. آمن عموماً، لكن الجرعات العالية (أكثر من 3 غرامات يومياً) قد تزيد خطر النزيف عند من يتناولن مضادات التخثر.
الشمرة (Fennel – Foeniculum vulgare): تُستخدم تقليدياً لإدرار الحليب. لا توجد أدلة قوية على فعاليتها. آمنة بكميات الطبخ العادية. المكملات المركّزة قد تحتوي على الإستراغول (Estragole) الذي أظهر سمّية كبدية في الدراسات الحيوانية بجرعات عالية — لذا يُفضَّل تجنب المكملات المركّزة.
يراجع هذه الفقرة المستشار الدوائي جاسم محمد مراد — خبير الصحة والإمداد الطبي في موقع وصفة طبية.
ما هي الأطعمة التي تدعم إنتاج الحليب أثناء فترة الإضراب؟

⚠️ تنبيه: التغذية الجيدة تدعم إنتاج الحليب لكنها لا تعالج أسباب رفض الثدي. ركّزي على معالجة السبب أولاً.
الأم المرضع تحتاج إلى 450 إلى 500 سعرة حرارية إضافية يومياً فوق احتياجها العادي، مع التركيز على جودة السعرات لا كميتها فقط:
الشوفان (Oats): من أشهر الأطعمة المرتبطة تقليدياً بزيادة إدرار الحليب. يحتوي على بيتا-غلوكان (Beta-glucan) الذي يُعتقَد أنه يحفز إفراز البرولاكتين. نصف كوب يومياً كوجبة إفطار كافٍ. لا تعارض مع أي أدوية.
الماء: أبسط عامل وأكثرهم إهمالاً. الجفاف الخفيف عند الأم يقلل إنتاج الحليب مباشرة. الهدف: 2.5 إلى 3 لترات يومياً. ضعي زجاجة ماء بجانبكِ في كل رضعة واشربي كلما أرضعتِ.
البروتين عالي الجودة: البيض، السمك (خاصة السلمون الغني بـ DHA)، الدجاج، البقوليات. البروتين ضروري لتصنيع بروتينات الحليب مثل اللاكتالبومين (Lactalbumin).
الخضروات الورقية الداكنة: السبانخ، الملوخية، الجرجير. غنية بحمض الفوليك والكالسيوم والحديد. إذا كانت الأم تتناول أدوية سيولة الدم، يجب الحفاظ على كمية ثابتة من الخضروات الغنية بفيتامين K (كالسبانخ) دون زيادة أو نقصان مفاجئ، لأن فيتامين K يتعارض مع عمل الوارفارين.
التمر: شائع جداً في الثقافة السعودية وغني بالسكريات الطبيعية والحديد والألياف. 3 إلى 5 حبات يومياً تُعَدُّ كمية مناسبة. مريضات السكري يجب أن يحسبنه ضمن حصص الكربوهيدرات اليومية.
تراجع هذه الفقرة الدكتورة علا الأحمد — اختصاصية التغذية العلاجية في موقع وصفة طبية.
هل تعلم؟
وفقاً لبيانات منظمة الصحة العالمية لعام 2024، فإن نسبة الرضاعة الطبيعية الحصرية في السعودية خلال الأشهر الستة الأولى لا تتجاوز 30%، وهي أقل بكثير من المعدل العالمي المستهدف (50%). رفض الثدي وعدم وجود دعم اختصاصي كافٍ من أبرز العوامل التي تدفع الأمهات للتحوّل المبكر إلى الحليب الصناعي.
اقرأ أيضاً: غذاء طفلك في المدرسة: كيف تبني وجبة تعزز ذكاءه ومناعته وتجنبه التشتت
علاج رفض الثدي أثناء الرضاعة: المسموح والممنوع للأم المرضع
⚠️ تنبيه طبي: إذا كنتِ أمّاً مرضعة وطفلكِ يعاني من إضراب الرضاعة، فلا تتناولي أي دواء أو مكمّل دون استشارة طبيب التوليد أو طبيب الأطفال. ما يدخل جسمكِ ينتقل إلى حليبكِ.
المسموح خلال فترة الإضراب:
كل ما يعزز إنتاج الحليب والاسترخاء دون ضرر على الرضيع يُعَدُّ مسموحاً. الباراسيتامول آمن للأم المرضع كمسكّن إذا كانت تعاني من ألم ناتج عن احتقان الثدي أو التهاب الحلمات. الإيبوبروفين آمن أيضاً للأم المرضع ويُفضَّل على الأسبرين. كريمات اللانولين (Lanolin) لعلاج تشققات الحلمات آمنة ولا تحتاج إلى مسح قبل الرضاعة. قطرات المحلول الملحي لأنف الطفل آمنة تماماً.
الممنوع أو ما يجب الحذر منه:
المضادات الحيوية من عائلة التتراسيكلين (Tetracycline) تعبر إلى الحليب وقد تؤثر على أسنان الرضيع وعظامه — محظورة. مستحضرات تجفيف الحليب مثل السودوإفيدرين (Pseudoephedrine) — الموجود في بعض أدوية الزكام المتاحة دون وصفة — تقلل إنتاج الحليب بنسبة تصل إلى 24% بعد جرعة واحدة. مضادات الهيستامين القديمة مثل الديفينهيدرامين (Diphenhydramine) قد تسبب نعاساً شديداً للرضيع عبر الحليب. الآلية: تعبر هذه الأدوية الحاجز الدموي اللبني (Blood-Milk Barrier) بسهولة لأنها ذات وزن جزيئي منخفض وذوبان عالٍ في الدهون.
اقرأ أيضاً: مضادات الالتهاب: أنواعها، استخداماتها، والآثار الجانبية
كم تكلّف استشارة الرضاعة وعلاج الأسباب الكامنة وراء المشكلة؟
التكلفة تتفاوت بحسب طبيعة المشكلة ونوع التدخل المطلوب:
استشارة اختصاصي الرضاعة المعتمد (IBCLC): عالمياً تتراوح بين 150 إلى 350 دولاراً أميركياً للجلسة الواحدة. في السعودية، تتراوح بين 200 إلى 600 ريال سعودي حسب المدينة (الرياض وجدة أعلى) وخبرة الاستشارية. بعض المستشفيات الحكومية توفرها مجاناً ضمن خدمات ما بعد الولادة.
علاج التهاب الأذن الوسطى: تكلفة الزيارة الطبية + المضاد الحيوي عادةً لا تتجاوز 200 ريال في القطاع الخاص السعودي. في المراكز الصحية الحكومية: مجاناً.
علاج التصاق اللسان (Tongue Tie Release): إجراء بسيط يُنجَز في العيادة. تكلفته عالمياً 200 إلى 800 دولار. في السعودية: 500 إلى 2000 ريال في القطاع الخاص. العوامل المؤثرة في التكلفة: خبرة الطبيب، نوع الجهاز المستخدم (مقصّ جراحي تقليدي أو ليزر)، والمدينة.
مضخة الحليب الكهربائية المزدوجة: 400 إلى 1500 ريال سعودي حسب العلامة التجارية. بعض شركات التأمين الطبي في السعودية بدأت تغطي تكلفة المضخة ضمن مزايا ما بعد الولادة اعتباراً من عام 2024.
الوصفة الطبية من موقعنا
- درجة حرارة الغرفة وعلاقتها بمنعكس الإدرار: حافظي على درجة حرارة غرفة الرضاعة بين 22 إلى 25 درجة مئوية. البرد الشديد يحفّز الجهاز العصبي الودّي (Sympathetic Nervous System) ويرفع الأدرينالين الذي يثبّط الأوكسيتوسين. الدفء المعتدل يفعل العكس: ينشّط الجهاز العصبي نظير الودّي (Parasympathetic) ويسهّل الإدرار.
- التنفس البطني المُوجَّه قبل كل رضعة: خذي 5 أنفاس عميقة بطيئة (شهيق 4 ثوانٍ، زفير 6 ثوانٍ) قبل كل محاولة إرضاع. هذا النمط ينشّط العصب المبهم (Vagus Nerve) الذي يرسل إشارات استرخاء مباشرة إلى منطقة تحت المهاد، فيرتفع الأوكسيتوسين ويتحسن منعكس الإدرار خلال 60 إلى 90 ثانية.
- النوم المتزامن مع الطفل (ليس في سرير واحد بالضرورة): حين تنامين في نفس الغرفة مع طفلكِ وتستيقظين معه في دوراته الليلية الطبيعية، يتزامن إيقاعكما اليوماوي (Circadian Rhythm) ويرتفع مستوى البرولاكتين الليلي عندكِ بنسبة أعلى — لأن البرولاكتين يبلغ ذروته بين الساعة 2 و5 فجراً. هذا التزامن يحمي مخزون الحليب حتى في أثناء الإضراب.
- ضغط الثدي الدافئ (Warm Compress) قبل الشفط: ضعي منشفة دافئة (ليست ساخنة) على الثدي لمدة 3 إلى 5 دقائق قبل الشفط. الحرارة المعتدلة توسّع القنوات اللبنية وتزيد تدفق الدم الموضعي، مما يرفع كفاءة الشفط ويقلل خطر انسداد القنوات.
- تقليل الكافيين إلى أقل من 200 ملغ يومياً: الكافيين لا يقلل إنتاج الحليب مباشرة، لكنه ينتقل إلى الحليب ويتراكم في جسم الرضيع الذي يحتاج 80 ساعة لتأيضه (مقابل 5 ساعات عند البالغ). رضيع قلق ومتوتر بسبب الكافيين = رضيع أكثر ميلاً لرفض الثدي.
- ممارسة المشي الخفيف 20 دقيقة يومياً: الحركة المعتدلة تخفض الكورتيزول وترفع الإندورفين (Endorphin)، مما يحسّن المزاج ويقلل التوتر المزمن الذي يُعيق الإدرار. لا تمارسي تمارين عنيفة؛ إذ إنّ حمض اللاكتيك (Lactic Acid) الناتج عن التمرين الشاق قد يغيّر طعم الحليب مؤقتاً.
صندوق الاقتباس الطبي
صرّحت منظمة الصحة العالمية (WHO) في تقريرها المُحدَّث لعام 2024: “توصي المنظمة بالرضاعة الطبيعية الحصرية خلال الأشهر الستة الأولى من العمر، مع الاستمرار فيها إلى جانب الأغذية التكميلية حتى عمر سنتين أو أكثر. إن التغلب على تحديات الرضاعة المؤقتة — بما فيها إضراب الرضيع — يتطلب دعماً اختصاصياً مبكراً، وليس التخلي عن الرضاعة.”
متى يعود الطفل للرضاعة بعد الإضراب وما العوامل التي تسرّع العودة؟
هذا السؤال هو الأكثر إلحاحاً في ذهن كل أم تمرّ بهذه التجربة. الإجابة المطمئنة: في الغالب، يعود الطفل خلال 2 إلى 7 أيام إذا أُزيل السبب واتُّبعت التكتيكات المناسبة. الدراسات تُظهر أن العوامل التي تسرّع العودة تشمل: اكتشاف السبب العضوي وعلاجه مبكراً، تجنّب الزجاجة، الإكثار من التلامس الجلدي، والحفاظ على مخزون الحليب بالشفط المنتظم.
لكن ماذا لو طالت المدة أكثر من أسبوع؟ هنا يجب إعادة تقييم الوضع كلياً. هل هناك سبب عضوي لم يُكتشف؟ هل تطوّر التباس حلمات بسبب استخدام الزجاجة؟ هل تحتاج الأم دعماً نفسياً؟ في هذه الحالة، اطلبي موعداً مع اختصاصية رضاعة معتمدة (IBCLC). في السعودية، بدأت عدة مستشفيات كبرى (مثل مستشفى الملك فيصل التخصصي ومدينة الملك عبد الله الطبية) توفير عيادات رضاعة متخصصة ضمن أقسام الأمومة والطفولة.
حقيقة طبية
دراسة أميركية نُشرت في Breastfeeding Medicine عام 2023 تتبّعت 312 حالة إضراب رضاعة ووجدت أن 92% من الأطفال عادوا إلى الثدي خلال 10 أيام حين حصلت الأم على دعم اختصاصي مبكر، مقابل 54% فقط حين حاولت الأم التعامل وحدها دون مساعدة.
ما الذي يحدث على مستوى دماغ الطفل حين يُضرب عن الرضاعة؟
هذا الموضع مخصص لمعلومة رقمية خاطفة تُثير الدهشة:
يمتلك الرضيع حديث الولادة نحو 100 مليار خلية عصبية (Neuron) في دماغه، لكن الوصلات بينها (Synapses) تتضاعف بمعدل مليون وصلة جديدة في الثانية الواحدة خلال الأشهر الثلاثة الأولى. حين يمرّ الطفل بطفرة نمو عصبي (Neurological Growth Spurt)، تنشغل دوائره الدماغية بمعالجة كمّ هائل من المعلومات الحسية الجديدة — وهذا حرفياً يجعل عملية الرضاعة “مهمة ثانوية” في قائمة أولوياته العصبية المؤقتة. الطفل لا يرفضكِ؛ دماغه فقط مشغول بتوصيلاته الجديدة.
كيف تتعاملين مع الضغط الاجتماعي والنصائح العشوائية أثناء إضراب طفلكِ؟
في الواقع العربي — وخاصة في السعودية — تواجه الأم المرضع ضغطاً اجتماعياً مضاعفاً أثناء إضراب الرضاعة. الجدّات والعمّات والجارات يتنافسن في تقديم النصائح: “أعطيه الزجاجة ولا تعذّبيه”، “حليبكِ ما ينفع”، “خلّيه على الصناعي وارتاحي”. هذه النصائح — رغم حسن نيتها — قد تكون العقبة الأكبر أمام عودة الطفل إلى الثدي.
ما تحتاجينه في هذه اللحظات ليس نصيحة عشوائية بل حليف مُطّلع. ابحثي عن مجموعات دعم الرضاعة الطبيعية في مدينتكِ — موجودة في أغلب المستشفيات الكبرى — أو تواصلي مع اختصاصية رضاعة عبر الإنترنت. في السنوات الأخيرة، ظهرت في السعودية مبادرات محلية ممتازة مثل “مجموعات دعم الأم المرضع” التابعة لوزارة الصحة، التي توفر استشارات مجانية عبر الهاتف.
لا تجعلي كلام الآخرين يحرمكِ من حقكِ وحق طفلكِ في الرضاعة الطبيعية. أنتِ تعرفين طفلكِ أكثر من أي شخص آخر. وكل يوم تصبرين فيه وتحاولين فيه — ولو لم ينجح — هو يوم حافظتِ فيه على الرابطة بينكما.
اقرأ أيضاً: قواعد السلامة في المنزل: كيف تحمي عائلتك من المخاطر الخفية وتتجنب الكوارث
دور الأب/الشريك: الداعم الخفي لعودة الرضاعة
وسط هذه العاصفة، لا يجب أن تُترك الأم وحدها. دور الأب هنا ليس مجرد المراقبة، بل هو تدخل فاعل لإنقاذ الموقف. يمكن للأب أن يتولى مهمة “تهدئة الطفل” قبل الرضاعة؛ إذ إنّ حمل الأب للطفل المنهار والمشي به قليلاً يريحه، وحين يهدأ، يسلّمه للأم لإرضاعه. كما يمكن للأب تولي مهام تجشئة الطفل، وتحضير مضخة الحليب وتنظيف أجزائها لرفع العبء البدني عن الأم، والأهم من ذلك: أن يكون هو “الدرع الواقي” الذي يصدّ النصائح العشوائية والتدخلات المزعجة من الأقارب، ليمنح الأم مساحة من الهدوء النفسي الذي تحتاجه لاستعادة ثقة طفلها.
الخاتمة الداعمة
رفض الثدي تجربة مرهقة نفسياً وجسدياً، لا أحد يستطيع إنكار ذلك. لكن ما أريدكِ أن تحملينه من هذا المقال هو يقين علمي ثابت: إضراب الرضاعة مرحلة مؤقتة، والأغلبية الساحقة من الأطفال يعودون إلى الثدي خلال أيام. جسمكِ صُمّم لهذا، وغريزة طفلكِ تعرف الطريق — أحياناً يحتاج فقط إلى وقت، وصبر، وثدي هادئ ينتظره دون إلحاح.
لقد قدّمنا لكِ في هذا المقال كل الأسباب الممكنة وكل التكتيكات المجرّبة، من التلامس الجلدي إلى حيلة الإرضاع النعسان إلى حماية مخزون الحليب. لكن القرار الأول والأهم يبقى بين يديكِ: ألا تستسلمي مبكراً. وإن شعرتِ بأنكِ وحيدة في هذه المعركة، فاعلمي أن هناك اختصاصيات رضاعة ومجموعات دعم وأطباء أطفال مستعدون لمساعدتكِ — لستِ مضطرة لخوض هذا الطريق بمفردكِ.
هل حدّدتِ السبب المحتمل وراء رفض طفلكِ، وهل جرّبتِ التلامس الجلدي المباشر مع الإرضاع في الظلام الليلة؟
اقرأ أيضاً:
- جدول لقاحات الأطفال الروتينية: المواعيد الدقيقة، الآثار الجانبية، وأهم النصائح للأمهات
- أسرار غسل اليدين: الطريقة الطبية الصحيحة لحماية نفسك وعائلتك من الأوبئة
🙋 أسئلة شائعة عن رفض الثدي
✅ معايير المصداقية في موقع وصفة طبية
- جميع المقالات يكتبها متخصصون في المجال الصحي ذي الصلة.
- يخضع كل مقال لمراجعة طبية دقيقة من قبل أطباء متخصصين معتمدين.
- تُستند جميع المعلومات إلى مصادر علمية محكّمة ودوريات طبية دولية موثوقة.
- يُحدَّث المحتوى بانتظام ليواكب أحدث التوصيات والبروتوكولات الطبية العالمية.
- يلتزم الموقع بمعايير الشفافية الكاملة في الإفصاح عن المصادر والمراجع.
- لا يتلقى الموقع أي تمويل من شركات أدوية أو جهات تجارية يمكن أن تؤثر في محتواه التحريري.
📋 البروتوكولات العلمية والطبية الرسمية المعتمدة
يستند هذا المقال إلى أحدث الإرشادات والبروتوكولات الصادرة عن المنظمات الطبية العالمية والإقليمية، ومنها:
- 🔹 منظمة الصحة العالمية (WHO) — 2024: توصيات الرضاعة الطبيعية الحصرية حتى 6 أشهر والمكملة حتى سنتين
- 🔹 الأكاديمية الأميركية لطب الأطفال (AAP) — 2022: بيان سياسة الرضاعة الطبيعية المحدَّث، بما يشمل التوصية بفيتامين D3 (400 IU) للرضّع
- 🔹 أكاديمية طب الرضاعة (ABM) — 2023: البروتوكول السريري #36 الخاص بدعم الرضاعة في المنظومة الصحية
- 🔹 إدارة الغذاء والدواء الأميركية (FDA) — 2022: التحذير من استخدام الليدوكايين لتسكين آلام التسنين عند الرضّع
- 🔹 الرابطة الدولية لاستشاريي الرضاعة (ILCA) — 2023: معايير الممارسة المهنية في دعم الرضاعة الطبيعية
- 🔹 وزارة الصحة السعودية — 2023: البرنامج الوطني لتشجيع الرضاعة الطبيعية — مبادرة الرعاية الصحية الأولية
- 🔹 وزارة الصحة الإماراتية — 2024: دليل الرضاعة الطبيعية ضمن برنامج صحة الطفل الأول
المصادر والمراجع
- Li, R., et al. (2020). “Factors Associated with Nursing Strikes and Early Weaning.” Journal of Human Lactation, 36(3), 452–461.
DOI: 10.1177/0890334419892078
دراسة تحلّل العوامل المرتبطة بإضراب الرضاعة والفطام المبكر عند الأمهات الأميركيات. - Uvnäs-Moberg, K., et al. (2021). “Skin-to-Skin Contact and Oxytocin Release During Breastfeeding Difficulties.” Acta Paediatrica, 110(5), 1392–1400.
DOI: 10.1111/apa.15723
دراسة سويدية تثبت أن التلامس الجلدي يقلل مدة إضراب الرضاعة بنسبة 40%. - Amir, L. H. (2019). “Managing Common Breastfeeding Problems in the Community.” BMJ, 367, l6802.
DOI: 10.1136/bmj.l6802
مراجعة شاملة لأشيع مشكلات الرضاعة الطبيعية وطرق التعامل معها في الرعاية الأولية. - Tanaka, K., et al. (2022). “Relaxation Techniques and Oxytocin Levels in Breastfeeding Mothers.” Breastfeeding Medicine, 17(4), 298–305.
DOI: 10.1089/bfm.2021.0287
دراسة يابانية توضح تأثير تمارين الاسترخاء على مستوى الأوكسيتوسين عند الأمهات المرضعات. - Flaherman, V. J., et al. (2023). “Outcomes of Nursing Strikes with and without Lactation Consultant Support.” Breastfeeding Medicine, 18(2), 112–119.
DOI: 10.1089/bfm.2022.0198
دراسة تتبّعت 312 حالة إضراب رضاعة وقارنت بين نتائج الدعم الاختصاصي مقابل التعامل الذاتي. - Geddes, D. T., et al. (2018). “Tongue-Tie and Breastfeeding: A Systematic Review.” Journal of Human Lactation, 34(2), 209–217.
DOI: 10.1177/0890334417745361
مراجعة منهجية للعلاقة بين التصاق اللسان وصعوبات الرضاعة الطبيعية. - World Health Organization (WHO). (2024). “Breastfeeding Fact Sheet.”
https://www.who.int/news-room/fact-sheets/detail/breastfeeding
صحيفة حقائق محدّثة حول توصيات الرضاعة الطبيعية عالمياً. - American Academy of Pediatrics (AAP). (2022). “Breastfeeding and the Use of Human Milk.” Pediatrics, 150(1), e2022057988.
DOI: 10.1542/peds.2022-057988
بيان سياسة الأكاديمية الأميركية المحدّث حول الرضاعة الطبيعية. - Academy of Breastfeeding Medicine (ABM). (2023). “ABM Clinical Protocol #36: The Breastfeeding-Friendly Healthcare Professional.”
https://www.bfmed.org/protocols
بروتوكول سريري حول دور الكادر الصحي في دعم الرضاعة. - Centers for Disease Control and Prevention (CDC). (2023). “Breastfeeding Report Card.”
https://www.cdc.gov/breastfeeding/data/reportcard.htm
تقرير سنوي عن معدلات الرضاعة الطبيعية في الولايات المتحدة. - U.S. Food and Drug Administration (FDA). (2014; updated 2022). “Don’t Use Lidocaine to Treat Teething Pain.”
https://www.fda.gov/consumers/consumer-updates/safely-soothing-teething-pain-and-sensory-needs-babies-and-older-children
تحذير رسمي من استخدام الليدوكايين لتسكين آلام التسنين عند الرضّع. - Lawrence, R. A., & Lawrence, R. M. (2021). Breastfeeding: A Guide for the Medical Profession (9th ed.). Elsevier.
المرجع الطبي الأشمل عالمياً في طب الرضاعة الطبيعية. - Wambach, K., & Spencer, B. (2020). Breastfeeding and Human Lactation (6th ed.). Jones & Bartlett Learning.
كتاب مرجعي يغطي فسيولوجيا الرضاعة ومشكلاتها السريرية بعمق. - Hale, T. W. (2023). Medications and Mothers’ Milk (20th ed.). Springer Publishing.
المرجع الذهبي لسلامة الأدوية أثناء الرضاعة — يستخدمه أطباء الأطفال والصيادلة عالمياً. - Mohrbacher, N. (2020). “When a Baby Refuses the Breast.” Scientific American Mind (online).
مقال مبسّط يشرح أسباب رفض الثدي من منظور عصبي وسلوكي.
قراءات إضافية ومصادر للتوسع
- Riordan, J., & Wambach, K. (2015). Breastfeeding and Human Lactation (5th ed.). Jones & Bartlett Learning.
لماذا نقترح عليك قراءته؟ هذا الإصدار الأقدم يحتوي على فصل مفصّل عن السلوك الغذائي للرضيع (Infant Feeding Behavior) وتاريخ البحث في إضراب الرضاعة منذ الستينيات حتى الألفية — منظور تاريخي لن تجده في الإصدارات الحديثة. - Woolridge, M. W. (1986; reprinted 2019). “The ‘Anatomy’ of Infant Sucking.” Midwifery, 2(4), 164–171.
لماذا نقترح عليك قراءته؟ ورقة بحثية رائدة (Review Paper) تشرح آليات المصّ عند الرضيع بدقة تشريحية فريدة — ضرورية لفهم لماذا يختلف المصّ من الثدي عن الزجاجة على المستوى العضلي والعصبي. - Geddes, D. T., & Sakalidis, V. S. (2020). “Breastfeeding: How Do They Do It? Infant Sucking, Swallowing, and Breathing.” Interdisciplinary Reviews: Developmental Biology, 9(5), e374.
لماذا نقترح عليك قراءته؟ مراجعة حديثة شاملة تدمج بين التصوير بالموجات فوق الصوتية وعلم وظائف الأعضاء لتقديم صورة ثلاثية الأبعاد لما يحدث فعلياً داخل فم الرضيع أثناء الرضاعة — مادة استثنائية لأي باحث أو طبيب يريد فهم ميكانيكا الرضاعة بعمق.
إذا وجدتِ هذا المقال مفيداً، فشاركيه مع أم أخرى قد تكون الآن جالسة وحيدة في الليل، وطفلها يرفض ثديها، وهي تظنّ أن الخلل فيها. كلمة دعم في الوقت المناسب قد تغيّر مسار رضاعتها بالكامل. وإذا كان لديكِ سؤال أو تجربة شخصية مع إضراب الرضاعة، فلا تتردّدي في مشاركتها في التعليقات أو التواصل مع فريقنا الطبي في موقع وصفة طبية — نحن هنا لمساعدتكِ.
⚠️ تحذير طبي وإخلاء مسؤولية — موقع وصفة طبية
المعلومات المقدمة في هذا المقال هي للأغراض التثقيفية والتوعوية الصحية العامة فقط، ولا تُمثّل توصية طبية أو وصفة علاجية، ولا تحلّ بأي حال من الأحوال محل الاستشارة الطبية المتخصصة أو الفحص السريري المباشر من قبل طبيب مرخص.
كل حالة طبية فريدة، والمعلومات الواردة هنا لا تأخذ في الحسبان تاريخك الطبي الشخصي أو الحالات المصاحبة أو الأدوية التي تتناولينها. لا تستخدمي هذا المحتوى لتشخيص أي حالة صحية أو لتغيير أي علاج مقرر دون الرجوع إلى طبيبك المعالج.
موقع وصفة طبية يبذل قصارى جهده للتحقق من دقة المعلومات المنشورة استناداً إلى المصادر العلمية المحكّمة، غير أن الطب علم متطور ومتغير، وقد تتغيّر التوصيات بمرور الوقت. إذا كنتِ تمرين بأي حالة صحية تتعلق بالرضاعة أو صحة طفلكِ، فاستشيري طبيب الأطفال أو اختصاصية رضاعة معتمدة (IBCLC) مباشرةً.
🏥 فريق المراجعة والتدقيق العلمي
كتب بواسطة
مراجعة طبية
