اليرقان الوليدي (صفار المواليد): الأسباب، درجات الخطورة، وخطوات العلاج الطبية
هل يحتاج طفلك المصاب بالصفار إلى علاج عاجل أم مجرد مراقبة؟

اليرقان الوليدي حالة شائعة تصيب نحو 60% من المواليد مكتملي الحمل و80% من الخُدّج خلال الأسبوع الأول من الحياة. ينتج عن تراكم مادة البيليروبين (Bilirubin) في الدم نتيجة تكسر خلايا الدم الحمراء بمعدل يفوق قدرة كبد الرضيع غير الناضج على معالجتها. يتجلى بالاصفرار التدريجي للجلد وبياض العينين. معظم الحالات فسيولوجية وعابرة، لكن بعضها يتطلب تدخلاً طبياً عاجلاً لتفادي أضرار دماغية لا رجعة فيها.
المعلومات الواردة في هذا المقال هي للتثقيف الصحي فقط ولا تغني بأي حال عن استشارة الطبيب المختص.
خلاصة المقال — أهم ما تحتاج معرفته في أقل من دقيقة
- ✔ ظهر الاصفرار بعد 24 ساعة من الولادة وليس قبلها.
- ✔ طفلك يرضع جيداً، يتبول 6 مرات فأكثر يومياً، وبرازه متحول إلى الأصفر.
- ✔ الاصفرار مقتصر على الوجه والصدر فقط ولا ينزل إلى البطن أو الأسفل.
- ✔ مستوى البيليروبين مقيس بالجهاز أقل من العتبة المحددة لعمر طفلك.
- ⚠ اصفرار ظهر خلال أول 24 ساعة من الولادة.
- ⚠ امتد الاصفرار إلى ما دون خط السرة أو وصل للساقين والقدمين.
- ⚠ بكاء حاد مختلف عن المعتاد، خمول شديد، أو تقوس الظهر إلى الخلف.
- ⚠ بول بني داكن أو براز أبيض شاحب — اذهب إلى الطوارئ فوراً.
- ✔ الرضاعة المتكررة (8-12 مرة يومياً) هي أفضل وسيلة وقائية طبيعية لخفض البيليروبين.
- ✔ العلاج الضوئي الطبي فعّال وآمن تماماً ولا يضر بعيني الطفل حين تُحمى جيداً.
- ⚠ تعريض الرضيع للشمس المباشرة أو إعطاؤه ماء السكر أو الأعشاب لا يعالج الصفار وقد يُؤخر العلاج الصحيح.
هل لاحظتَ اصفراراً خفيفاً على وجه مولودك الجديد فانتابك قلقٌ مفاجئ؟ هل سمعتَ نصائح متناقضة — بعضها يطمئنك وبعضها يخيفك — ولم تعرف أيها تصدّق؟ أنت لست وحدك في هذه الحيرة. كثيرٌ من الآباء والأمهات الجدد يمرون بهذا الموقف المربك في الأيام الأولى بعد الولادة. ما ستقرأه هنا سيساعدك على فهم الفارق الحاسم بين الاصفرار الطبيعي الذي يزول وحده والاصفرار الخطير الذي يحتاج تحركاً سريعاً، لتتصرف بثقة وتحمي طفلك.
تخيّل هذا الموقف: أمل، أمٌ شابة في الرياض، أنجبت طفلها الأول. في اليوم الثالث لاحظت اصفراراً واضحاً على وجهه وصدره. اتصلت بوالدتها فطمأنتها قائلة: “ضعيه في الشمس وسيختفي الصفار.” لكن أمل تذكّرت ما قاله طبيب الأطفال قبل الخروج من المستشفى: “إذا وصل الاصفرار إلى بطنه أو ساقيه، أو إذا بدا خاملاً ولا يرضع جيداً، راجعيني فوراً.” قاست أمل مستوى الصفار في العيادة؛ فكانت نسبة البيليروبين عند حديثي الولادة 15 ملغ/دل، وهي نسبة تستدعي بدء العلاج بالضوء للرضع. بدأ العلاج الضوئي في الساعة نفسها، وانخفض المستوى خلال يومين إلى الحد الآمن. الخلاصة العملية: لا تعتمد على الشمس أو النصائح الشعبية وحدها؛ اطلب قياس البيليروبين في العيادة كلما شككت.
اقرأ أيضاً: جدول لقاحات الأطفال الروتينية: المواعيد الدقيقة، الآثار الجانبية، وأهم النصائح للأمهات
ما هو اليرقان الوليدي (صفار المواليد) ولماذا يحدث؟
عندما يولد طفلك، يحمل في دمه عدداً كبيراً من خلايا الدم الحمراء الجنينية (Fetal Red Blood Cells). هذه الخلايا أدّت مهمتها داخل الرحم بنقل الأكسجين عبر المشيمة، والآن بعد أن بدأ الرضيع يتنفس بنفسه صار الجسم بحاجة إلى استبدالها بخلايا جديدة مناسبة للحياة خارج الرحم. عملية الاستبدال هذه تعني تكسيراً سريعاً لأعداد هائلة من الخلايا القديمة. كل خلية حمراء تتكسر تُطلق مادة تُسمى الهيم (Heme)، والهيم يتحول بسلسلة من التفاعلات الكيميائية إلى البيليروبين غير المقترن (Unconjugated Bilirubin)، وهو صبغة صفراء اللون.
فكّر في الأمر هكذا: كبد طفلك الصغير يشبه مصنعاً افتُتح للتو ولم يصل بعد إلى طاقته الإنتاجية الكاملة. مهمة هذا المصنع أن يلتقط البيليروبين من الدم ويربطه بحمض الغلوكورونيك (Glucuronic Acid) عبر إنزيم يُدعى يوريدين ثنائي فوسفات غلوكورونيل ترانسفيراز (UGT1A1)، ليتحول إلى بيليروبين مقترن (Conjugated Bilirubin) قابل للذوبان في الماء ويمكن طرده مع الصفراء إلى الأمعاء ثم خارج الجسم مع البراز. لكن لأن هذا الإنزيم لا يعمل بكامل كفاءته في الأيام الأولى، يتراكم البيليروبين في الدم ويترسب في الجلد والأغشية المخاطية مُسبباً ذلك اللون الأصفر المميز. هذا هو صفار المواليد في أبسط صوره.
كيف يتكسر الدم ويتراكم البيليروبين؟
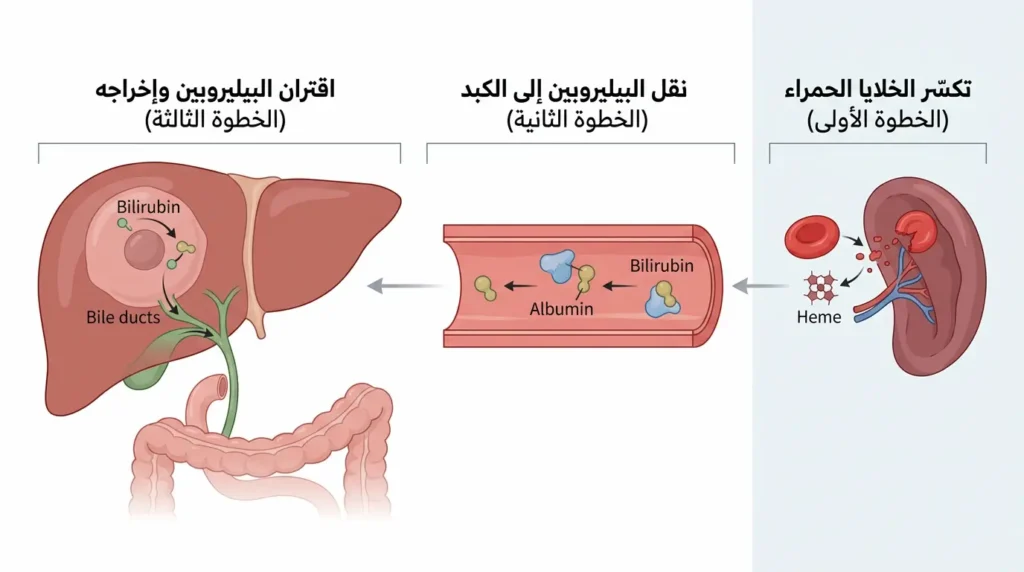
الآلية الفسيولوجية المبسطة تسير على ثلاث خطوات متتابعة. الخطوة الأولى هي التكسير: تتحلل الخلايا الحمراء القديمة في الطحال بمعدل أسرع بكثير مما يحدث عند البالغين؛ إذ إنَّ عمر الخلية الحمراء الجنينية نحو 70-90 يوماً فقط مقارنة بـ120 يوماً عند الكبار. الخطوة الثانية هي النقل: يرتبط البيليروبين غير المقترن ببروتين الألبومين (Albumin) في الدم ويُنقل إلى الكبد. الخطوة الثالثة هي المعالجة والإخراج: يدخل البيليروبين إلى خلايا الكبد، ويُقترن، ثم يُفرز في القنوات الصفراوية إلى الأمعاء. وهنا تكمن نقطة ضعف إضافية عند الرضيع: أمعاؤه تحتوي على إنزيم بيتا غلوكورونيداز (Beta-glucuronidase) بتركيز مرتفع، وهذا الإنزيم يفكك البيليروبين المقترن ويعيده إلى صورته غير المقترنة ليُمتص مجدداً إلى الدم فيما يُعرف بالدورة المعوية الكبدية (Enterohepatic Circulation). النتيجة: تراكمٌ مضاعف.
متى يظهر الاصفرار عادةً؟
يتبع صفار المواليد جدولاً زمنياً يمكن التنبؤ به في معظم الحالات. في اليوم الأول من الولادة يكون مستوى البيليروبين منخفضاً عادةً ولا يُلاحظ اصفرار. الظهور المبكر جداً — أي خلال أول 24 ساعة — يُعَدُّ علامة تحذيرية قوية تشير إلى سبب مرضي، وسنتحدث عنه لاحقاً بالتفصيل. بين اليوم الثاني والخامس يبلغ البيليروبين ذروته عند المواليد مكتملي الحمل، وقد يصل عند كثيرين إلى 12-15 ملغ/دل دون أن يكون ذلك مقلقاً بالضرورة. أما الخُدّج فقد تتأخر الذروة حتى اليوم السابع. ثم يبدأ المستوى بالانخفاض تدريجياً مع نضج الكبد وزيادة الرضاعة وتحسن حركة الأمعاء، ويختفي الاصفرار عادةً خلال أسبوعين عند معظم المواليد.
معلومة سريعة: جسم الرضيع ينتج يومياً ضعف كمية البيليروبين التي ينتجها جسم الشخص البالغ، مقارنةً بوزنه. هذا وحده يفسر لماذا يُعَدُّ صفار المواليد ظاهرة شبه عالمية في الأيام الأولى من الحياة.
لماذا يُعَدُّ الفهم الدقيق لأنواع اليرقان مفتاح الطمأنينة؟
هذه هي النقطة التي تصنع الفارق بين قلقٍ لا مبرر له وتأخرٍ قد يكلف الكثير. معرفتك بالفرق بين اليرقان الفسيولوجي والمرضي تعني أنك ستعرف متى تطمئن ومتى تُسرع إلى الطبيب. اليرقان الوليدي ليس نوعاً واحداً؛ بل هناك عدة أنماط لكل منها سلوكٌ مختلف وتوقيتٌ مختلف ومعنى سريري مختلف. فما هي هذه الأنواع؟
ما الذي يميز اليرقان الفسيولوجي (الطبيعي)؟
اليرقان الفسيولوجي (Physiological Jaundice) هو النوع الأكثر شيوعاً على الإطلاق، ويظهر عادةً بعد مرور 24 ساعة من الولادة — أي لا يظهر في اليوم الأول أبداً. يبلغ ذروته بين اليوم الثالث والخامس ثم ينخفض تلقائياً. مستويات البيليروبين فيه لا تتجاوز عادةً 12-13 ملغ/دل عند المواليد مكتملي الحمل الذين يتغذون على الحليب الاصطناعي، وقد تصل إلى 15 ملغ/دل عند الذين يرضعون طبيعياً دون أن يُعَدّ ذلك مرضياً. الطفل في هذه الحالة يرضع جيداً، وينام ويستيقظ بإيقاع طبيعي، ولا يبدو عليه خمول مفرط. متى يختفي اليرقان الوليدي تماما في هذا النوع؟ الجواب: خلال 10-14 يوماً في العادة.
ماذا تفعل الآن؟ إذا كان طفلك يرضع جيداً، ويتبول ست مرات أو أكثر يومياً، وبرازه يتحول من الأسود الداكن (العقي) إلى الأصفر المخضر ثم الأصفر خلال الأيام الأولى، فهذه علامات مطمئنة. استمر في الرضاعة المتكررة وراقب اللون.
لماذا يُعَدُّ اليرقان المرضي خطراً يستدعي الحذر؟
اليرقان المرضي (Pathological Jaundice) يختلف جذرياً. أول ما يميزه أنه يظهر خلال أول 24 ساعة من الولادة، أو أن مستوى البيليروبين يرتفع بسرعة تتجاوز 5 ملغ/دل في اليوم الواحد، أو أنه يتجاوز 17 ملغ/دل عند مكتملي الحمل. كذلك يُعَدُّ مرضياً إذا استمر الاصفرار أكثر من أسبوعين عند مكتملي الحمل أو أكثر من ثلاثة أسابيع عند الخُدّج. أسبابه متعددة ومعقدة وتشمل عدم توافق فصائل الدم، والعدوى، وأمراض الكبد الخلقية، واضطرابات إنزيمية وراثية. هذا النوع يحتاج تقييماً طبياً فورياً لا يحتمل الانتظار.
ما الفرق الدقيق بين يرقان الرضاعة الطبيعية ويرقان حليب الأم؟
كثير من الأهالي — بل وبعض العاملين في المجال الصحي — يخلطون بين هاتين الحالتين رغم اختلافهما الجوهري. يرقان الرضاعة الطبيعية (Breastfeeding Jaundice) يحدث في الأسبوع الأول بسبب عدم كفاية الرضاعة؛ أي أن الطفل لا يحصل على كمية كافية من الحليب فتقل حركة أمعائه ويتأخر طرد البيليروبين مع البراز. الحل بسيط: زيادة عدد الرضعات إلى 8-12 مرة يومياً والتأكد من أن الطفل يمسك الثدي على نحو صحيح.
أما يرقان حليب الأم (Breast Milk Jaundice) فهو حالة مختلفة تماماً تظهر بعد الأسبوع الأول وقد تستمر حتى 12 أسبوعاً. يُعتقد أن بعض المواد الموجودة طبيعياً في حليب الأم — مثل بيتا غلوكورونيداز أو بعض الأحماض الدهنية — تُثبط اقتران البيليروبين في الكبد أو تُعزز إعادة امتصاصه من الأمعاء. هذا النوع حميد عادةً ولا يستدعي إيقاف الرضاعة الطبيعية إلا في حالات نادرة جداً وبإشراف طبي مباشر. لا تدعي أحداً يقنعكِ بوقف الرضاعة الطبيعية بسبب صفار حليب الأم دون تقييم طبيب الأطفال.
| وجه المقارنة | الفسيولوجي | المرضي | يرقان الرضاعة | يرقان حليب الأم |
|---|---|---|---|---|
| وقت الظهور | بعد 24 ساعة | خلال أول 24 ساعة | الأسبوع الأول | بعد الأسبوع الأول |
| مستوى البيليروبين | أقل من 15 ملغ/دل | أكثر من 17 ملغ/دل أو ارتفاع سريع | مرتفع نسبياً | مرتفع خفيف إلى متوسط |
| السبب الرئيس | عدم نضج الكبد | متعدد (تكسر الدم، عدوى، أمراض) | قلة كمية الحليب | مواد في حليب الأم |
| مدة الاستمرار | 10-14 يوماً | متغيرة حسب السبب | تنتهي بتحسن الرضاعة | حتى 12 أسبوعاً |
| حالة الرضيع | طبيعية | قد تكون مقلقة | جوع ظاهر | طبيعية عموماً |
| التدبير المطلوب | مراقبة + رضاعة متكررة | تقييم طبي فوري | زيادة عدد الرضعات | متابعة طبية + استمرار الرضاعة |
| خطر الضرر العصبي | منخفض جداً | مرتفع إذا تُرك | منخفض | منخفض جداً |
حقيقة طبية: لقد أثبتت دراسة منشورة في مجلة Pediatrics عام 2022 أن الرضاعة الطبيعية المتكررة في الساعات الأولى بعد الولادة تُقلل خطر ارتفاع البيليروبين إلى مستويات تستدعي العلاج الضوئي بنسبة تصل إلى 30%.
اقرأ أيضاً: المغص عند الأطفال الرضع: الأسباب الطبية وأفضل الطرق المجربة لتهدئة طفلك
ما الأسباب الخفية والشائعة وراء ارتفاع البيليروبين؟
فهم أسباب صفار المواليد لا يُعَدُّ ترفاً معرفياً، بل هو خطوة عملية تساعدك على التحدث مع طبيب طفلك بوعي وتساعد الفريق الطبي على تشخيص الحالة أسرع. وراء كل حالة يرقان وليدي قصة فسيولوجية أو مرضية مختلفة.
لماذا لا يستطيع كبد الرضيع مواكبة البيليروبين؟
السبب الأول والأبسط هو عدم اكتمال نضج الكبد لدى الرضيع. إنزيم UGT1A1 — المسؤول الأول عن تحويل البيليروبين إلى شكله القابل للإخراج — يعمل في الأيام الأولى بأقل من 1% من طاقته عند البالغ. تخيّل أنك تفتح صنبور مياه بأقصى قوة لكن أنبوب التصريف لا يتسع إلا لبضع قطرات في الدقيقة. النتيجة الحتمية: فيضان. هذا بالضبط ما يحدث في جسم مولودك. ومع مرور الأيام يبدأ هذا الإنزيم بالنضج تدريجياً حتى يصل إلى كفاءة البالغين خلال أسبوع إلى أسبوعين.
الخُدّج أكثر عرضة لأن أكبادهم أقل نضجاً، وكمية خلايا الدم الحمراء المتكسرة لديهم مرتفعة نسبياً لوزنهم. لذلك نجد أن هل صفار المواليد يحتاج تنويم في المستشفى هو سؤال يطرحه أهالي الخُدّج أكثر من غيرهم، والإجابة تعتمد على مستوى البيليروبين وعمر الرضيع الحملي (Gestational Age).
كيف يُسبب عدم توافق فصائل الدم يرقاناً شديداً؟
عدم توافق فصائل الدم بين الأم والطفل يأتي في شكلين رئيسين. الأول هو عدم توافق العامل الريسوسي (Rh Incompatibility): يحدث عندما تكون الأم سالبة العامل الريسوسي (Rh-negative) والطفل موجباً (Rh-positive). خلال الحمل أو الولادة تتسرب كمية من دم الطفل إلى دورة الأم فيُنتج جهازها المناعي أجساماً مضادة (Anti-D Antibodies) تعبر المشيمة وتهاجم خلايا دم الطفل الحمراء وتكسرها بكثافة. النتيجة: انفجار في مستويات البيليروبين. لحسن الحظ، يمكن الوقاية من هذا بحقن الأم بالغلوبيولين المناعي المضاد لـ D (Anti-D Immunoglobulin أو RhoGAM) في الأسبوع 28 من الحمل وبعد الولادة مباشرة.
الشكل الثاني هو عدم توافق نظام ABO (ABO Incompatibility)، وهو الأكثر شيوعاً لكنه عادةً أخف حدة. يحدث غالباً عندما تكون فصيلة دم الأم O وفصيلة الطفل A أو B. الأجسام المضادة الطبيعية من نوع IgG الموجودة لدى الأم تعبر المشيمة وتُسبب تكسراً خفيفاً إلى متوسط لخلايا دم الرضيع.
ما الأسباب النادرة التي تستدعي الانتباه؟
بعض الأسباب أقل شيوعاً لكنها أشد خطورة وتحتاج وعياً خاصاً. نقص إنزيم غلوكوز-6-فوسفات ديهيدروجيناز (G6PD Deficiency) — المعروف شعبياً في السعودية ودول الخليج بـ”أنيميا الفول” — يُعَدُّ من أكثر هذه الأسباب أهمية في منطقتنا العربية؛ إذ إنَّ نسبة الحاملين لهذا الخلل الوراثي مرتفعة نسبياً. الرضيع المصاب بنقص G6PD تتكسر خلايا دمه الحمراء بسرعة كبيرة عند التعرض لمحفزات معينة كبعض الأدوية أو الفول أو حتى بعض المواد الكيميائية. لقد أصدرت الأكاديمية الأميركية لطب الأطفال (AAP) إرشادات واضحة بأن كل رضيع يعاني من يرقان شديد أو مبكر يجب فحصه لنقص G6PD، خاصة في المناطق التي ترتفع فيها نسبة هذا الخلل.
من الأسباب النادرة الأخرى: العدوى البكتيرية أو الفيروسية (Sepsis) التي تُضعف وظائف الكبد، وقصور الغدة الدرقية الخلقي (Congenital Hypothyroidism) الذي يُبطئ عمليات الأيض بما فيها معالجة البيليروبين، ورتق القنوات الصفراوية (Biliary Atresia) وهو انسداد خلقي في القنوات الصفراوية يمنع تصريف البيليروبين المقترن. هذا الأخير يتميز بأن البراز يكون شاحباً جداً أو أبيض والبول يكون داكناً — وهي علامة خطيرة تستدعي تقييماً جراحياً فورياً.
نقطة تستحق الانتباه: إذا كان براز طفلك أبيض أو رمادياً شاحباً مع بول بني داكن واصفرار مستمر بعد الأسبوعين الأولين، فهذا ليس صفاراً عادياً. راجع طبيب الأطفال في أقرب وقت؛ لأن رتق القنوات الصفراوية يحتاج تدخلاً جراحياً مبكراً لإنقاذ الكبد.
اقرأ أيضاً: الفحوصات الطبية الدورية: متى يجب أن تبدأ وما الذي تحتاجه في كل عمر؟
كيف تقيّم لون بشرة طفلك في المنزل وتكتشف الاصفرار مبكراً؟
اكتشاف أعراض اليرقان الوليدي مبكراً قد يصنع فارقاً حقيقياً. لست بحاجة إلى أجهزة طبية معقدة في البداية؛ عيناك اليقظة وبعض القواعد البسيطة كافية لتمييز الاصفرار الخفيف من الطبيعي.
ما الطريقة الصحيحة لفحص لون بشرة طفلك في المنزل؟
قاعدة الإضاءة الطبيعية هي الأساس. أحضر طفلك إلى نافذة مضاءة بضوء النهار الطبيعي — لا تستخدم إضاءة صناعية لأنها قد تُخفي الاصفرار أو تُبالغ فيه. اضغط برفق بإصبعك على جبهة الطفل أو طرف أنفه لمدة ثانيتين ثم ارفع إصبعك. المنطقة التي ضغطت عليها ستظهر بلون الجلد الحقيقي لحظياً بعد خروج الدم منها: إذا بدت صفراء فهذا يشير إلى وجود بيليروبين مترسب. كرر الاختبار على البطن ثم الفخذين ثم أسفل الساقين.
عند الأطفال ذوي البشرة الداكنة يكون اكتشاف الاصفرار أصعب. في هذه الحالة ركّز على أماكن أخرى: بياض العينين (الصلبة)، ولثة الفم، وباطن القدمين وراحتي اليدين. هذه الأماكن تُظهر الاصفرار بوضوح أكبر بغض النظر عن لون البشرة.
ماذا يعني انتشار الاصفرار من الوجه إلى القدمين؟
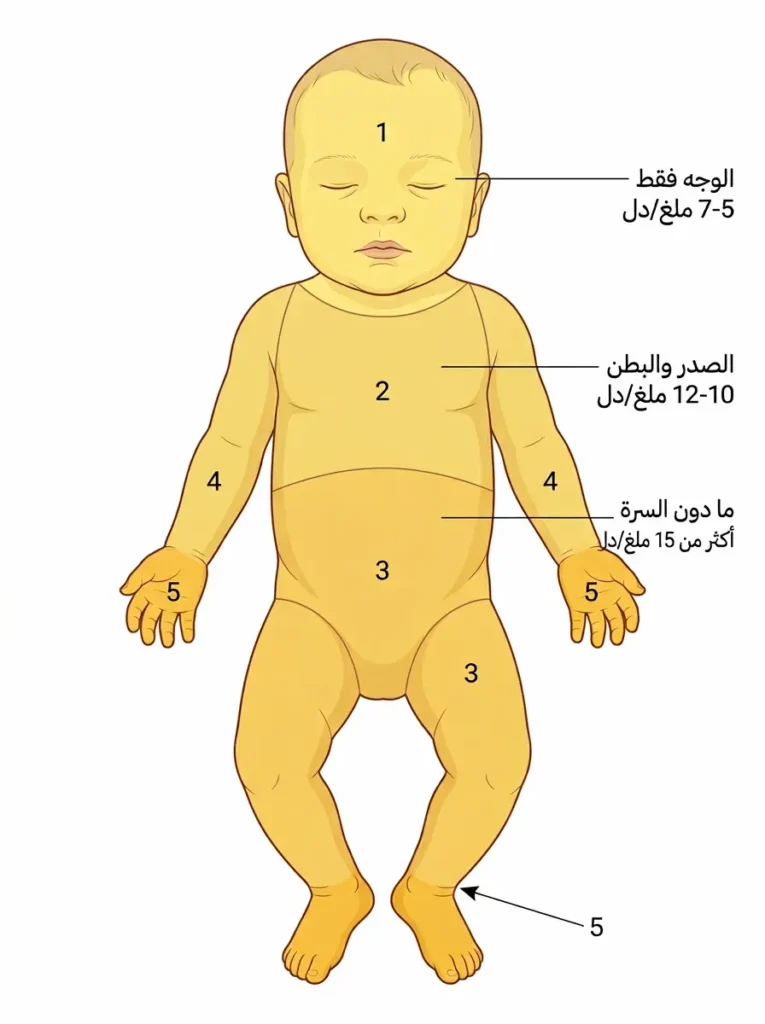
هناك قاعدة سريرية كلاسيكية تُعرف بقاعدة كرامر (Kramer’s Rule) وضعها الطبيب كرامر عام 1969 ولا تزال تُستخدم حتى اليوم كأداة تقييم أولية. الفكرة بسيطة: اليرقان ينتشر من الأعلى إلى الأسفل بشكلٍ منتظم كلما ارتفع مستوى البيليروبين في الدم. الاصفرار الذي يقتصر على الوجه فقط يعني عادةً أن المستوى بين 5-7 ملغ/دل. إذا وصل إلى الصدر والبطن فقد يكون بين 10-15 ملغ/دل. وإذا امتد إلى الذراعين والساقين والقدمين فهذا مؤشر على مستويات تتجاوز 15 ملغ/دل وربما أعلى، وتحتاج تقييماً مخبرياً عاجلاً.
ماذا تفعل الآن؟ إذا لاحظت اصفراراً يمتد إلى ما دون خط السرة، اتصل بطبيب الأطفال اليوم ولا تنتظر إلى الغد.
ما العلامات التحذيرية التي تستدعي الذهاب إلى الطوارئ فوراً؟
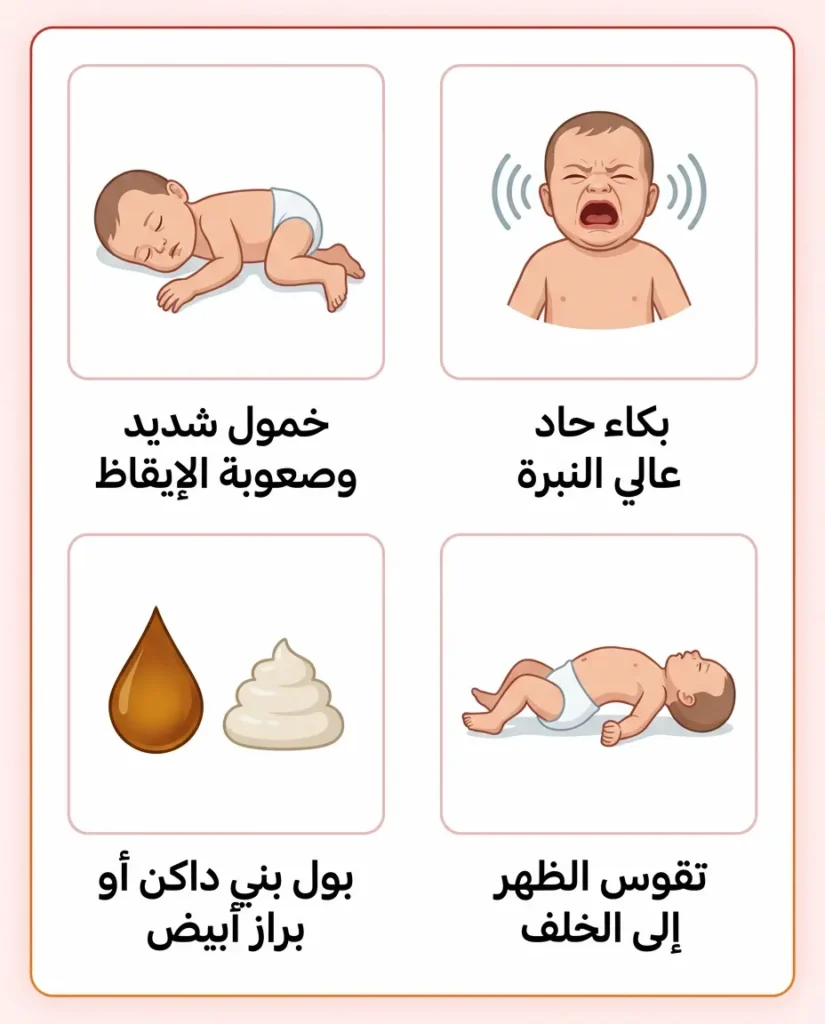
هذه هي “الخطوط الحمراء” التي لا تقبل التأجيل مطلقاً. إذا رأيت أياً من هذه العلامات، لا تنتظر حتى موعد العيادة القادم — اذهب إلى طوارئ المستشفى مباشرة:
- البكاء عالي النبرة الحاد الذي يختلف عن بكاء الجوع أو المغص العادي؛ يوصف أحياناً بأنه “صراخ خارق” أو بكاء أشبه بصوت قطة.
- الخمول الشديد وصعوبة الإيقاظ — الطفل لا يستيقظ للرضاعة أو يبدو “مرتخياً كالدمية” عند حمله.
- تقوس الظهر إلى الخلف مع تيبس الرقبة (Opisthotonus/Retrocollis)؛ هذا يشير إلى أن البيليروبين بدأ يؤثر في الدماغ.
- ارتفاع حرارة الجسم أو انخفاضها الشديد مع الاصفرار.
- رفض الرضاعة التام لأكثر من رضعتين متتاليتين.
- تغير لون البول إلى البني الداكن أو لون البراز إلى الأبيض الشاحب.
هذه العلامات قد تشير إلى بداية اعتلال الدماغ بالبيليروبين (Acute Bilirubin Encephalopathy)، وهو حالة طبية طارئة يمكن أن تتطور خلال ساعات إلى ضرر دماغي دائم إذا لم تُعالج.
رقم لافت: وفقاً لبيانات منظمة الصحة العالمية (WHO), يتسبب اليرقان الوليدي الشديد غير المعالج في وفاة ما يقارب 114,000 رضيع سنوياً حول العالم، ويُخلّف إعاقات عصبية دائمة لدى آلاف آخرين — وأغلب هذه الحالات يمكن الوقاية منها بالكشف المبكر والعلاج الضوئي البسيط.
اقرأ أيضاً: الإسعافات الأولية: خطوات وإجراءات طبية تنقذ حياتك وقت الطوارئ
كيف يحدد الطبيب خطورة الحالة بدقة؟
الفحص بالعين المجردة وحده لا يكفي لتحديد متى يكون اليرقان خطيرا. لقد أظهرت الأبحاث أن التقييم البصري قد يُقلل من تقدير مستوى البيليروبين الفعلي أو يبالغ فيه، خاصة عند الأطفال ذوي البشرة الداكنة. لذلك يعتمد الطبيب على أدوات قياس دقيقة.
ما هو جهاز قياس الصفار عبر الجلد؟
جهاز قياس البيليروبين عبر الجلد (Transcutaneous Bilirubinometer أو TcB) هو أداة غير مؤلمة تُوضع على جبهة الرضيع أو صدره لثوانٍ معدودة. يعمل بإرسال شعاع ضوئي عبر الجلد ثم تحليل الضوء المنعكس لتقدير تركيز البيليروبين. ميزته أنه سريع ولا يحتاج سحب دم، لكن له حدود: إذا أظهر قراءة مرتفعة أو إذا كان الرضيع يخضع بالفعل للعلاج الضوئي فلا بد من تأكيد النتيجة بتحليل دم.
لماذا يُعَدُّ تحليل البيليروبين في الدم الأدق؟
تحليل مصل الدم (Total Serum Bilirubin أو TSB) هو المعيار الذهبي. يُسحب من كعب الرضيع أو من وريد صغير ويُقاس في المختبر. هذا التحليل يُعطي رقماً دقيقاً لمستوى البيليروبين الكلي، ويمكن أن يُفرّق أيضاً بين البيليروبين المقترن وغير المقترن — وهو تفريق مهم جداً لأن ارتفاع البيليروبين المقترن يشير إلى مشكلة في الكبد أو القنوات الصفراوية وليس مجرد يرقان فسيولوجي.
كيف تُقرأ منحنيات البيليروبين؟
بعد الحصول على نتيجة البيليروبين يضعها الطبيب على منحنى بياني يُسمى مخطط بوتاني (Bhutani Nomogram). هذا المخطط يأخذ في الاعتبار عمر الرضيع بالساعات — وليس بالأيام فقط — ويُقسّم النتائج إلى مناطق خطورة: منطقة منخفضة الخطورة، ومتوسطة، ومرتفعة، وشديدة الخطورة. نسبة الصفار عند حديثي الولادة 15 ملغ/دل مثلاً قد تكون في منطقة الخطورة المرتفعة إذا كان عمر الرضيع 48 ساعة فقط، لكنها قد تقع في المنطقة المتوسطة إذا كان عمره 72 ساعة. السياق الزمني يصنع الفارق.
عوامل الخطورة التي تُنزل عتبة التدخل تشمل: الخداجة (ولادة قبل الأسبوع 38)، وجود كدمات ولادية كبيرة (Cephalohematoma)، تاريخ عائلي بأخ سابق احتاج علاجاً ضوئياً، ونقص G6PD. كل عامل من هذه يجعل الطبيب أكثر حذراً ويُبادر بالعلاج عند مستويات أقل.
يقول الدكتور عبد الرحمن الصباغ — خبير طب الأطفال وحديثي الولادة في موقع وصفة طبية:
“لا تعتمد أبداً على تقدير لون الجلد بالعين المجردة وحده لتقرر هل طفلك بخير أم لا. جهاز قياس البيليروبين عبر الجلد متوفر في معظم مستشفيات ومراكز صحة الأم والطفل في السعودية، والقياس لا يستغرق أكثر من عشر ثوانٍ ولا يُسبب أي ألم. اطلبه في زيارة المتابعة بعد الخروج من المستشفى.”
المختبر الفسيولوجي — للمهتمين بالتفاصيل العلمية الدقيقة
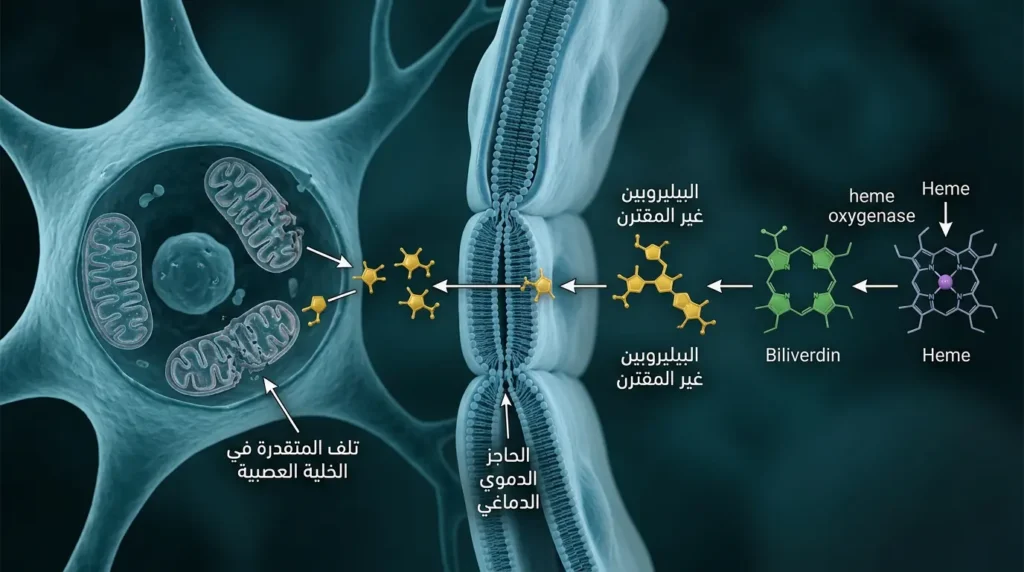
لنغُص الآن أعمق في الكيمياء الحيوية التي تدور خلف الستار. عندما تتحلل الخلية الحمراء في الجهاز الشبكي البطاني (Reticuloendothelial System) — الموجود أساساً في الطحال والكبد — يتحرر جزيء الهيموغلوبين (Hemoglobin) الذي يتكون من أربع وحدات هيم (Heme) وسلاسل غلوبين (Globin). سلاسل الغلوبين تُفكك إلى أحماض أمينية يُعاد تدويرها. أما الهيم فيدخل مساراً إنزيمياً بالغ الأهمية.
يتحول الهيم أولاً بفعل إنزيم هيم أوكسيجيناز (Heme Oxygenase) إلى بيليفيردين (Biliverdin)، وهو صبغة خضراء. ثم يُختزل البيليفيردين بإنزيم بيليفيردين ريدكتاز (Biliverdin Reductase) إلى البيليروبين غير المقترن (Unconjugated Bilirubin أو Indirect Bilirubin). هذا البيليروبين غير المقترن ذائب في الدهون وغير ذائب في الماء، ما يعني أنه يستطيع عبور الحاجز الدموي الدماغي (Blood-Brain Barrier) إذا تجاوز قدرة الألبومين على حمله — وهذا هو جوهر الخطر العصبي.
في خلايا الكبد يرتبط البيليروبين ببروتين ليغاندين (Ligandin أو Y-Protein) الذي يحمله إلى الشبكة الهيولية الملساء (Smooth Endoplasmic Reticulum) حيث يُقترن بجزيئين من حمض الغلوكورونيك بفعل إنزيم UGT1A1 ليتحول إلى بيليروبين ثنائي الغلوكورونيد (Bilirubin Diglucuronide)، وهو ذائب في الماء وغير سام. يُفرز هذا البيليروبين المقترن في الصفراء عبر ناقل بروتيني يُسمى MRP2 (Multidrug Resistance-associated Protein 2) إلى القنيّات الصفراوية (Bile Canaliculi) ومنها إلى الأمعاء.
في أمعاء الرضيع تحدث مشكلة فريدة: البكتيريا المعوية الطبيعية التي تحول البيليروبين المقترن إلى يوروبيلينوجين (Urobilinogen) وستيركوبيلينوجين (Stercobilinogen) لم تستعمر الأمعاء بالكامل بعد. وفي غيابها يظل البيليروبين المقترن معرضاً لفعل إنزيم بيتا غلوكورونيداز المعوي الذي ينزع عنه حمض الغلوكورونيك ويعيده إلى شكله غير المقترن القابل للامتصاص مجدداً — الدورة المعوية الكبدية. هذه الحلقة المفرغة تُفسر لماذا يرتفع البيليروبين عند الرضع أكثر بكثير مما يحدث عند البالغين رغم أن الكمية المطلقة أقل.
النقطة الأخطر في كل هذا: البيليروبين غير المقترن الحر (Free Unconjugated Bilirubin) — أي الذي لم يرتبط بالألبومين — يمتلك ألفة عالية للأغشية الدهنية المحيطة بالخلايا العصبية. عند دخوله الخلايا العصبية يُعطل سلسلة نقل الإلكترون في المتقدرات (Mitochondria)، ويُثبط مضخة الكالسيوم (Ca²⁺-ATPase)، ويُحرّض إطلاق السيتوكروم سي (Cytochrome C) مما يُشغّل مسار الموت الخلوي المبرمج (Apoptosis). المناطق الأكثر تأثراً هي العقد القاعدية (Basal Ganglia) — خصوصاً الكُرة الشاحبة (Globus Pallidus) — ونوى جذع الدماغ السمعية، وقشرة المُخيخ. هذا يُفسر سريرياً لماذا يعاني أطفال اليرقان النووي (Kernicterus) من اضطرابات حركية، وفقدان سمع، وشلل في حركة العين العلوية.
ما الخيارات العلاجية الطبية المتاحة لعلاج اليرقان عند حديثي الولادة؟
⚠️ تحذير مهم: لا تبدأ أي علاج أو تتوقف عن أي إجراء طبي لطفلك دون إشراف طبيب أطفال مؤهل. المعلومات التالية تثقيفية وليست بديلاً عن التقييم الطبي المباشر.
متى لا يحتاج الرضيع لعلاج؟
ليست كل حالات صفار المواليد تستدعي تدخلاً علاجياً. إذا كان مستوى البيليروبين أقل من عتبة العلاج وفق مخطط بوتاني بالنسبة لعمر الرضيع بالساعات، وإذا كان الطفل يرضع جيداً ويكتسب وزناً ولا تظهر عليه أي علامات تحذيرية، فإن المطلوب هو المراقبة فقط مع ضمان رضاعة متكررة ومتابعة مستوى البيليروبين كل 12-24 ساعة حسب المنطقة التي يقع فيها على المنحنى. الرضاعة المتكررة وحدها تساعد على تسريع طرد البيليروبين عبر البراز.
كيف يفكك العلاج بالضوء البيليروبين؟
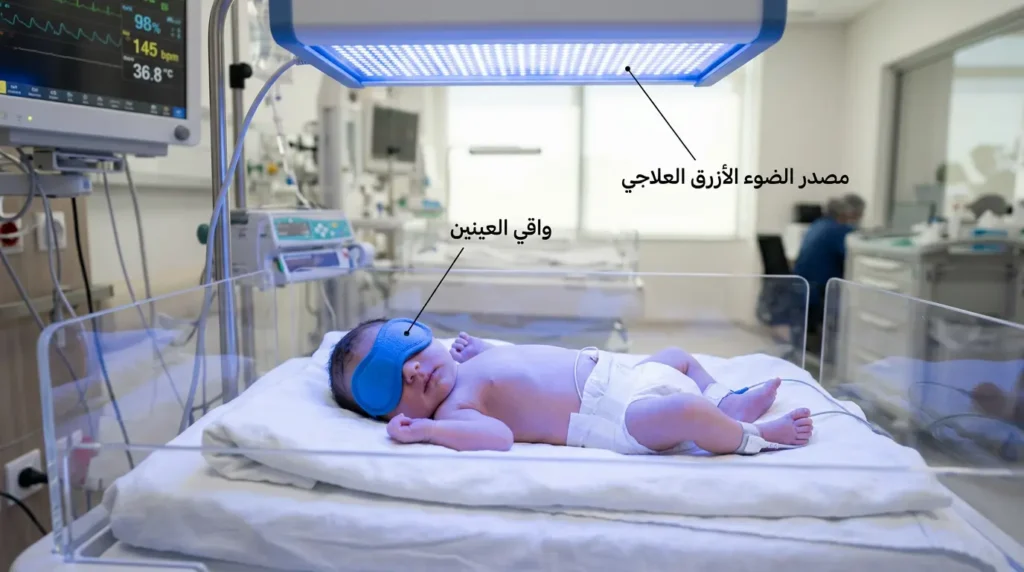
العلاج بالضوء (Phototherapy) هو الخط العلاجي الأول لعلاج اليرقان عند حديثي الولادة حين يتجاوز البيليروبين العتبة المحددة. آلية عمله بسيطة ومبتكرة: يُوضع الرضيع تحت مصدر ضوء أزرق خاص بطول موجي يتراوح بين 460-490 نانومتر. هذا الضوء يخترق الجلد ويصل إلى جزيئات البيليروبين غير المقترن المترسبة فيه ويحولها كيميائياً إلى أشكال ذائبة في الماء (Lumirubin وPhotobilirubin) يمكن طردها مباشرة عبر الكلى والأمعاء دون الحاجة إلى اقتران كبدي.
فكّر في الأمر هكذا: العلاج الضوئي يفتح “طريقاً بديلاً” لتخلص الجسم من البيليروبين، متجاوزاً الاختناق المروري الحاصل في الكبد.
خلال جلسة العلاج الضوئي يُوضع الرضيع بأقل قدر من الملابس — عادةً حفاضة فقط — لتعريض أكبر مساحة ممكنة من الجلد للضوء. تُغطى عيناه بقناع واقٍ خاص لحمايتهما من الأشعة. يُراقب مستوى البيليروبين كل 4-6 ساعات في البداية، ثم كل 12 ساعة بعد الاستقرار. تستمر الرضاعة بشكلٍ طبيعي في أثناء العلاج ولا تُوقف — بل إن زيادة الرضاعة تُعزز فعالية العلاج الضوئي.
وفقاً لـالأكاديمية الأميركية لطب الأطفال (AAP)، ينبغي أن يُبدأ العلاج الضوئي المكثف (Intensive Phototherapy) عندما يكون مستوى البيليروبين الكلي عند أو فوق عتبة العلاج المحددة بناءً على عمر الرضيع بالساعات وعوامل الخطورة لديه. وقد حُدّثت إرشادات AAP في عام 2022 مع عتبات تدخل أكثر تفصيلاً.
متى يُلجأ إلى تغيير الدم؟
تغيير الدم (Exchange Transfusion) هو الإجراء المنقذ للحياة في الحالات الحرجة حين يصل البيليروبين إلى مستويات خطيرة تهدد بالإضرار بالدماغ، أو حين يفشل العلاج الضوئي المكثف في خفض المستوى بالسرعة الكافية. يتضمن الإجراء سحب كمية صغيرة من دم الرضيع واستبدالها بدم متبرع متوافق، ثم تكرار العملية تدريجياً حتى يُستبدل ضعف حجم دم الرضيع تقريباً. هذا يُزيل البيليروبين المتراكم مباشرة من الدورة الدموية ويُزيل أيضاً الأجسام المضادة المسببة للانحلال في حالات عدم توافق فصائل الدم.
يُجرى تغيير الدم في وحدة العناية المركزة لحديثي الولادة (NICU) تحت مراقبة مشددة. رغم أنه إجراء فعال للغاية إلا أنه يحمل مخاطر محدودة تشمل اضطرابات شوارد الدم (خاصة الكالسيوم والبوتاسيوم)، وعدوى الدم، واضطرابات في نظم القلب. لذلك لا يُلجأ إليه إلا حين تكون الفائدة المتوقعة أكبر بكثير من المخاطر.
ما دور الغلوبيولين المناعي الوريدي (IVIG)؟
في حالات اليرقان الناتج عن عدم توافق فصائل الدم (Rh أو ABO) مع وجود تكسر كثيف للدم، قد يُعطى الرضيع جلوبيولين مناعي وريدي (Intravenous Immunoglobulin أو IVIG). يعمل هذا العلاج بآلية ذكية: الأجسام المضادة الموجودة في IVIG تتنافس مع الأجسام المضادة المسببة للانحلال على المستقبلات الموجودة على سطح خلايا الدم الحمراء، فتُقلل من معدل تكسرها. لقد أثبتت دراسة نُشرت في Cochrane Database of Systematic Reviews عام 2018 أن استخدام IVIG يُقلل الحاجة إلى تغيير الدم في حالات عدم التوافق المناعي.
| وجه المقارنة | المراقبة فقط | العلاج الضوئي | الغلوبيولين المناعي (IVIG) | تغيير الدم |
|---|---|---|---|---|
| خط العلاج | الأول (حالات خفيفة) | الأول (علاجي) | الثاني (مناعي) | الثالث (طارئ) |
| مكان التطبيق | المنزل / العيادة | المستشفى / المنزل (محدود) | المستشفى فقط | العناية المركزة NICU |
| آلية العمل | انتظار نضج الكبد | تحويل البيليروبين ضوئياً | تقليل تكسر خلايا الدم | إزالة البيليروبين مباشرة |
| مدة العلاج | أيام | 24-72 ساعة غالباً | جرعة أو جرعتان وريديتان | ساعات (إجراء واحد) |
| الحالات المناسبة | البيليروبين أقل من العتبة | البيليروبين عند العتبة أو فوقها | عدم توافق فصائل الدم | فشل العلاج الضوئي أو أزمة حادة |
| المخاطر الرئيسية | تأخر التدخل | جفاف خفيف — نادر | حساسية نادرة أثناء التسريب | اضطراب شوارد — عدوى — نادرة |
| التكلفة التقريبية (SAR) | 80-200 | 2,000-5,000 | ضمن التنويم | 15,000-30,000 |
| الفاعلية | جيدة في الحالات المناسبة | عالية جداً | جيدة في حالاتها | عالية جداً (طارئ) |
ومضة علمية: العلاج بالضوء لا يُسبب “تان” أو “اسمرار” لبشرة الرضيع. الضوء الأزرق المستخدم يختلف تماماً عن الأشعة فوق البنفسجية الشمسية. الأشعة فوق البنفسجية تُحفز إنتاج الميلانين وتُتلف الحمض النووي، بينما ضوء العلاج يُغير بنية البيليروبين فقط دون التأثير في الجلد أو الحمض النووي.
يُشير المستشار الدوائي جاسم محمد مراد — خبير الصحة والإمداد الطبي في موقع وصفة طبية:
“الغلوبيولين المناعي الوريدي (IVIG) للرضع يُعطى حصرياً في المستشفى عبر التسريب الوريدي البطيء بجرعة 0.5 إلى 1 غرام لكل كيلوغرام من وزن الرضيع، وتُكرر الجرعة خلال 12 ساعة إذا استمر البيليروبين في الارتفاع رغم العلاج الضوئي المكثف. من الآثار الجانبية النادرة ارتفاع طفيف في الحرارة وردود فعل تحسسية أثناء التسريب. لا يُعطى هذا الدواء خارج المستشفى أبداً.”
اليرقان الارتدادي: هل يمكن أن يعود الاصفرار بعد الخروج من المستشفى؟
من السيناريوهات التي تثير ذعر الآباء والأمهات: أن ينهي الرضيع جلسات العلاج الضوئي، وتُبشرهم الممرضة بانخفاض مستوى البيليروبين فيعودون إلى المنزل فرحين، ليتفاجؤوا في اليوم التالي بعودة الاصفرار إلى وجه الطفل. هل هذا يعني أن العلاج فشل؟
في الغالبية العظمى من الحالات، الإجابة هي: لا، العلاج لم يفشل. ما يحدث يُعرف طبياً بـ “الارتداد الفسيولوجي” (Rebound Hyperbilirubinemia). بعد إيقاف العلاج الضوئي، من الطبيعي جداً أن يرتفع مستوى البيليروبين في الدم بمقدار طفيف (عادةً بين 1 إلى 2 ملغ/دل) خلال الـ 24 ساعة التالية. هذا يحدث لأن البيليروبين المخزّن في الأنسجة الدهنية يعود ليتسرب إلى الدورة الدموية، ولأن كبد الرضيع لا يزال في طور النضج ولم يصل لكفاءته القصوى بعد.
لحماية طفلك خلال هذه المرحلة، يتبع أطباء الأطفال بروتوكولاً صارماً: لا يُسمح بتخريج الرضيع من المستشفى إلا بعد التأكد من أن مستوى البيليروبين قد انخفض بشكل كافٍ يسمح بحدوث هذا الارتداد الطبيعي دون أن يتجاوز مرحلة الخطر مجدداً. ومع ذلك، سيطلب منك الطبيب دائماً إحضار طفلك لزيارة متابعة وإجراء تحليل دم بعد 24 إلى 48 ساعة من إيقاف العلاج الضوئي للتأكد من أن مستوى الارتداد آمن وبدأ في التراجع الفعلي. استمري في الرضاعة المكثفة في المنزل، فهي سلاحك الأقوى لتجاوز مرحلة الارتداد بأمان.
لماذا يرفض الطب الحديث الخرافات الشعبية في علاج أبو صفار للرضع؟
⚠️ تحذير مهم: ما يُروج له في الموروث الشعبي عن علاج اليرقان الوليدي في المنزل قد يُسبب ضرراً حقيقياً لطفلك أو يُؤخر العلاج الصحيح. لا تُجرب أي وصفة منزلية على رضيعك قبل استشارة طبيب أطفال.
هل تعريض الرضيع لأشعة الشمس المباشرة يعالج الصفار؟
هذه من أكثر الممارسات انتشاراً في مجتمعاتنا العربية، وأكثرها خطورة. نعم، الضوء يُساعد نظرياً على تفكيك البيليروبين — لكن الفارق بين الضوء الطبي والشمس المباشرة هائل. أولاً: شدة الضوء الأزرق العلاجي (30 ميكرووات/سنتمتر²/نانومتر أو أكثر في العلاج المكثف) لا يمكن تحقيقها بأشعة الشمس إلا بتعريض الرضيع لفترات طويلة مع كشف أكبر مساحة ممكنة من جلده — وهذا يُعرضه لخطر حروق شمسية وضربة حرارة وجفاف. ثانياً: أشعة الشمس تحتوي على أشعة فوق بنفسجية (UV) ضارة بجلد الرضيع الرقيق والحساس. ثالثاً: الرضيع المعرض للشمس لا يمكن مراقبة مستوى البيليروبين لديه، فقد يظن الأهل أن الوضع تحسن بينما المستوى يرتفع.
كذلك لمبات النيون المنزلية العادية لا تُصدر الطول الموجي المطلوب ولا الشدة الكافية لتفكيك البيليروبين على نحو فعال. استخدامها بدلاً من العلاج الضوئي الطبي يُعَدُّ تأخيراً خطيراً قد يُعرض الرضيع لمضاعفات عصبية.
لماذا يرفض الأطباء ماء السكر والأعشاب للرضع؟
من الممارسات الشائعة أيضاً إعطاء الرضيع ماءً محلّى بالسكر أو شاي أعشاب بدعوى أنه “يُنظف الصفار.” هذا غير صحيح ومضر لعدة أسباب. أولاً: إعطاء الرضيع أي سوائل غير حليب الأم أو الحليب الاصطناعي في الأسابيع الأولى يُنقص كمية الحليب التي يتناولها، وبالتالي يُقلل السعرات الحرارية ويُبطئ حركة الأمعاء ويُؤخر طرد البيليروبين عبر البراز — أي العكس تماماً مما هو مطلوب. ثانياً: ماء السكر قد يُسبب تلوثاً معوياً وإسهالاً. ثالثاً: بعض الأعشاب قد تحتوي على مواد فعالة غير مدروسة على الرضع ويمكن أن تُسمم الكبد أو تتفاعل مع أدوية أخرى.
بعض الأهالي يستخدمون شاي البابونج (Chamomile) أو ماء الشمر (Fennel) لرضيع عمره أيام. حتى لو كانت هذه الأعشاب آمنة نسبياً عند البالغين، فإن جهاز الرضيع الهضمي والكبدي غير مؤهل لمعالجتها. لا يوجد دليل علمي واحد يدعم فعالية أي عشبة في علاج اليرقان الوليدي. كما أن إعطاء الرضيع سوائل غير الحليب في الأيام الأولى ينتهك التوصية الصريحة لمنظمة الصحة العالمية بالرضاعة الطبيعية الحصرية خلال الأشهر الستة الأولى.
اقرأ أيضاً: قواعد السلامة في المنزل: كيف تحمي عائلتك من المخاطر الخفية وتتجنب الكوارث
خرافات شائعة وحقائق علمية حول صفار المواليد
❌ الخرافة: تعريض الرضيع لأشعة الشمس من خلف زجاج النافذة يعالج الصفار.
✅ الحقيقة: الزجاج العادي يحجب جزءاً كبيراً من الأشعة الزرقاء الفعالة في تفكيك البيليروبين. حتى بدون زجاج، لا يمكن التحكم في شدة الأشعة أو مراقبة استجابة الرضيع. العلاج الضوئي الطبي المُعاير هو البديل الآمن الوحيد. (المصدر: الأكاديمية الأميركية لطب الأطفال)
❌ الخرافة: الصفار الخفيف لا يحتاج متابعة ويختفي وحده دائماً.
✅ الحقيقة: معظم الحالات الخفيفة تختفي فعلاً، لكن بعض الحالات التي تبدو خفيفة بالعين المجردة يكون مستوى البيليروبين فيها مرتفعاً فعلياً. القياس الموضوعي بالجهاز أو تحليل الدم هو الطريقة الوحيدة للتأكد.
❌ الخرافة: إذا أعطيتِ طفلكِ ماءً أو ماء سكر، سيتخلص من الصفار أسرع.
✅ الحقيقة: ماء السكر يُنقص رضاعة الطفل ويُبطئ حركة الأمعاء، مما يزيد تراكم البيليروبين. الرضاعة المتكررة (حليب الأم أو الاصطناعي) هي أفضل ما يساعد الطفل على التخلص من البيليروبين عبر البراز. (المصدر: منظمة الصحة العالمية)
❌ الخرافة: اليرقان يُسبب تأخراً ذهنياً دائماً في كل الحالات.
✅ الحقيقة: الغالبية العظمى من حالات اليرقان الوليدي فسيولوجية وعابرة ولا تترك أي أثر عصبي. الأضرار الدماغية لا تحدث إلا في الحالات الشديدة جداً التي تُترك دون علاج أو تُعالج متأخراً.
❌ الخرافة: العلاج الضوئي يُضر بعيني الطفل ويسبب العمى.
✅ الحقيقة: يُغطي الفريق الطبي عيني الرضيع بقناع واقٍ خاص طوال فترة العلاج الضوئي. مع الحماية الصحيحة لا يوجد أي خطر على عيني الطفل. المشكلة تحدث فقط إذا أُزيل القناع أو لم يُستخدم أصلاً.
ماذا يحدث إذا تُرك اليرقان الوليدي دون تدخل طبي؟
هذا هو الجزء الذي يجب أن يقرأه كل أب وكل أم بتمعن. عندما يتجاوز البيليروبين غير المقترن المستويات الآمنة ويفشل الكبد في معالجته والعلاج الطبي لا يُقدم في الوقت المناسب، تبدأ سلسلة من الأحداث الكارثية في الدماغ.
ما هو اعتلال الدماغ الحاد بالبيليروبين؟
اعتلال الدماغ الحاد بالبيليروبين (Acute Bilirubin Encephalopathy أو ABE) هو المرحلة الأولى من تأثير البيليروبين السام في الجهاز العصبي المركزي. يمر بثلاث مراحل متصاعدة. في المرحلة الأولى (المبكرة) يبدو الرضيع خاملاً، ضعيف المص، ويُصدر بكاءً عالي النبرة. في المرحلة الثانية (المتوسطة) تظهر علامات عصبية أوضح: تيبس في العضلات، تقوس الظهر إلى الخلف (Opisthotonus)، حمى. في المرحلة الثالثة (المتقدمة) قد يدخل الرضيع في حالة ارتخاء عضلي شديد ويتوقف عن الرضاعة تماماً وقد تحدث نوبات اختلاجية.
النقطة الحاسمة: المرحلتان الأولى والثانية قد تكونان عكوستين (Reversible) إذا بدأ العلاج المكثف فوراً — أي أن الضرر يمكن إيقافه وعكسه. لكن المرحلة الثالثة تُنذر بأن التلف الدماغي بدأ يصبح دائماً.
ما هو اليرقان النووي (Kernicterus)؟
اليرقان النووي — أو بالأدق: اعتلال الدماغ المزمن بالبيليروبين (Chronic Bilirubin Encephalopathy) — هو النتيجة الكارثية النهائية. كلمة “Kernicterus” تعني حرفياً “اصفرار النوى” إشارة إلى تلون العقد القاعدية في الدماغ باللون الأصفر عند الفحص التشريحي. الأعراض الدائمة تشمل: شلل دماغي من النوع الكنعاني (Athetoid Cerebral Palsy) يتميز بحركات لاإرادية ملتوية، وفقدان سمع عصبي حسي، وشلل في نظر العين للأعلى (Supranuclear Gaze Palsy)، وتلوّن أسنان دائم باللون الأخضر المصفر، وفي الحالات الأشد إعاقة ذهنية.
| وجه المقارنة | اعتلال الدماغ الحاد (ABE) | اليرقان النووي (Kernicterus) |
|---|---|---|
| التعريف | تأثير حاد للبيليروبين على الدماغ قابل للعكس جزئياً | تلف دماغي دائم ناتج عن بيليروبين مرتفع لم يُعالج |
| طبيعة الضرر | عكوس في المراحل المبكرة | دائم وغير قابل للعكس |
| التوقيت | أيام أو ساعات من الارتفاع الحاد | نتيجة نهائية للـ ABE غير المعالج |
| الأعراض | خمول — بكاء عالي — تقوس الظهر — صعوبة الرضاعة | شلل دماغي كنعاني — فقدان سمع — شلل النظر — تلوّن الأسنان |
| المناطق المتأثرة | العقد القاعدية ونوى جذع الدماغ (مبدئياً) | الكرة الشاحبة — نوى السمع — قشرة المخيخ (دائمياً) |
| إمكانية العلاج | نعم — العلاج المكثف الفوري يوقف التطور | لا علاج شافياً — رعاية داعمة مدى الحياة |
| التشخيص | سريري + MRI في المرحلة الحادة | MRI يُظهر إشارة في Globus Pallidus |
| الرسالة العملية | كل ساعة تأخير تُقرب من التحول إلى الكارثة | الوقاية الوحيدة هي علاج ABE قبل فوات الأوان |
من المثير أن تعرف: اليرقان النووي كان شائعاً في القرن العشرين، ثم انخفضت نسبته بشكلٍ هائل بعد اكتشاف العلاج الضوئي في ستينيات القرن الماضي. لكنه لم يختفِ تماماً — وللأسف، لا تزال حالات تُسجل حتى اليوم في دول متقدمة بسبب الخروج المبكر من المستشفى دون متابعة كافية أو تأخر الأهل في طلب المساعدة.
ماذا يعني هذا عملياً؟ يعني أن كل ساعة تأخير في علاج اليرقان الشديد قد تكلف طفلاً قدراته العصبية مدى الحياة. إذا أخبرك الطبيب أن طفلك يحتاج علاجاً ضوئياً أو تنويماً، فلا تتردد ولا تطلب “انتظار يوم إضافي” — الوقت عامل حاسم.
اقرأ أيضاً:
- تأخر الكلام واللغة عند الأطفال: الأسباب الطبية والعلامات التحذيرية وأحدث طرق العلاج
- تأخر ظهور الأسنان عند الأطفال: متى تقلق وما هي الأسباب الحقيقية؟
كيف تقي طفلك من تفاقم اليرقان الوليدي؟
الوقاية من المضاعفات تبدأ حتى قبل الولادة، وتستمر في الساعات والأيام الأولى من حياة المولود.
لماذا تُعَدُّ الرضاعة المتكررة السلاح الأول ضد تراكم البيليروبين؟
الرضاعة المتكررة — 8 إلى 12 مرة يومياً في الأسبوع الأول — تُؤدي وظيفتين حيويتين. الوظيفة الأولى: تُحفز حركة أمعاء الرضيع فيُخرج العقي (Meconium) مبكراً. العقي مليء بالبيليروبين المقترن، وكلما خرج أسرع قلّت فرصة إعادة امتصاص البيليروبين إلى الدم عبر الدورة المعوية الكبدية. الوظيفة الثانية: تُوفر السعرات الحرارية والسوائل الكافية لدعم وظائف الكبد والكلى في طرد البيليروبين.
إذا كان طفلكِ يرضع طبيعياً ويبدو أنه لا يحصل على كفايته — كعلامات الجوع المستمر أو قلة البول والبراز — فاطلبي استشارة أخصائية الرضاعة الطبيعية فوراً. المشكلة غالباً في تقنية الإمساك بالثدي (Latch) وليس في كمية الحليب.
لماذا تُعَدُّ تحاليل ما قبل الولادة خطوة وقائية لا غنى عنها؟
تحديد فصيلة دم الأم والعامل الريسوسي في بداية الحمل يُعَدُّ من أهم الخطوات الوقائية. إذا كانت الأم Rh سالبة والأب Rh موجب، يجب أن تحصل على حقنة Anti-D في الأسبوع 28 من الحمل وبعد الولادة مباشرة إذا تأكد أن الطفل Rh موجب. هذه الحقنة تمنع جسم الأم من تكوين أجسام مضادة تُهدد أطفالها في الأحمال القادمة.
يقول الدكتور عبد الرحمن الصباغ — خبير طب الأطفال وحديثي الولادة في موقع وصفة طبية:
“أنصح كل أمٍّ حامل بعمل فحص فصيلة الدم والعامل الريسوسي وفحص كومبس غير المباشر (Indirect Coombs Test) في الزيارة الأولى لعيادة الحمل. هذا الفحص البسيط يمكن أن يمنع سيناريو يرقان شديد يهدد حياة الطفل.”
اقرأ أيضاً: حاسبة موعد الولادة المتوقع
هل يشير اليرقان الوليدي إلى أمراض أخرى في الجسم؟
اليرقان الذي يستمر أو يظهر بشكل غير اعتيادي قد يكون جرس إنذار لمشكلات أعمق. ارتفاع البيليروبين المقترن (Direct Hyperbilirubinemia) — وليس غير المقترن المعتاد — يشير إلى أمراض ركودية صفراوية (Cholestatic Diseases) مثل رتق القنوات الصفراوية (Biliary Atresia) الذي يحتاج تدخلاً جراحياً مبكراً خلال أول 60 يوماً لتحقيق أفضل نتائج. كذلك قد يكشف اليرقان المطول عن قصور الغدة الدرقية الخلقي (Congenital Hypothyroidism)؛ إذ إنَّ هرمونات الغدة الدرقية ضرورية لنضج إنزيم UGT1A1 في الكبد، ونقصها يُبطئ اقتران البيليروبين. فحص وخز الكعب (Heel Prick Screening) الذي يُجرى لكل المواليد في المستشفيات السعودية يكشف هذا المرض مبكراً.
من الأمراض الأخرى التي قد يُنبه إليها اليرقان: الأمراض الاستقلابية الوراثية مثل الغالاكتوزيميا (Galactosemia) وداء تيروزين الدم (Tyrosinemia) التي تُتلف خلايا الكبد مبكراً. كذلك قد يكون اليرقان المبكر الشديد أول مؤشر على عدوى جهازية (Neonatal Sepsis) تُضعف وظائف الكبد وتُسرع تكسر الدم في آنٍ واحد. كل هذه الحالات تؤكد أن اليرقان الوليدي — رغم كونه حميداً في أغلب الأحيان — يستحق التقييم الطبي الدقيق دائماً.
اقرأ أيضاً: مرض اليد والقدم والفم: الأسباب والأعراض وطرق العلاج الطبية والمنزلية
الخطة العملية للتعامل مع صفار المواليد يوماً بيوم
- في أول ساعتين بعد الولادة: ابدئي بالرضاعة الطبيعية فوراً. ملامسة الجلد بالجلد (Skin-to-Skin) تُحفز الرضاعة المبكرة وتُساعد على تنظيم حرارة الرضيع.
- خلال الـ 24 ساعة الأولى: اطلبي من الممرضة أو الطبيب فحص الرضيع بحثاً عن الاصفرار. إذا ظهر الاصفرار في أول 24 ساعة فهذا يرقان مرضي ويحتاج تقييماً فورياً.
- في أول 48 ساعة بعد الخروج من المستشفى: حددي موعد متابعة في عيادة طب الأطفال خلال يومين من الخروج. إذا خرجتِ قبل مرور 48 ساعة على الولادة، فالمتابعة يجب أن تكون خلال 24 ساعة.
- يومياً في المنزل خلال الأسبوع الأول: افحصي لون جلد طفلك تحت ضوء النهار الطبيعي بالضغط الخفيف على الجبهة والبطن. راقبي عدد مرات التبول (6 مرات أو أكثر يومياً بعد اليوم الرابع) والتبرز (3 مرات أو أكثر يومياً). دوّني الملاحظات في دفتر صغير.
- عند ملاحظة أي من العلامات التحذيرية: اذهبي إلى الطوارئ مباشرة. لا تنتظري فتح العيادة صباحاً. لا تتصلي بالأقارب للاستشارة. الوقت هو العامل الحاسم.
- إذا وُصف العلاج الضوئي: لا تُوقفيه بنفسكِ حتى لو بدا لون الطفل طبيعياً. مستوى البيليروبين في الدم قد يكون لا يزال مرتفعاً رغم تحسن اللون الظاهري. الطبيب وحده من يقرر متى يُوقف العلاج بناءً على تحليل الدم.
- بعد أسبوعين: إذا استمر الاصفرار، راجعي الطبيب لاستبعاد يرقان حليب الأم أو الأسباب المرضية الأخرى مثل رتق القنوات الصفراوية.
اقرأ أيضاً: صندوق الإسعافات الأولية: كيف تنقذ حياة من تحب في اللحظات الحرجة؟
الوصفة الطبية من موقعنا
- الرضاعة المتكررة ليست مجرد تغذية بل آلية تنظيف بيولوجية: كل رضعة تُحفز الحركة الدودية (Peristalsis) في أمعاء الرضيع، مما يُسرّع خروج العقي المحمّل بالبيليروبين. الحليب الأولي (اللبأ أو Colostrum) يحتوي على عوامل ملينة طبيعية تُسهل هذه العملية. ابدئي الرضاعة خلال الساعة الأولى بعد الولادة وأرضعي كل ساعتين إلى ثلاث ساعات.
- ملامسة الجلد بالجلد تُنظم الجهاز العصبي الذاتي: وضع الرضيع عارياً على صدر أمه يُنشط الجهاز العصبي نظير الودي (Parasympathetic Nervous System) مما يُحسن الهضم وامتصاص الحليب ويُقلل هرمونات التوتر (الكورتيزول) التي قد تُبطئ نضج إنزيمات الكبد.
- النوم المنتظم للأم يدعم إنتاج الحليب: هرمون البرولاكتين (Prolactin) — المسؤول عن إنتاج الحليب — يبلغ ذروته في ساعات الليل المتأخرة والفجر. حرمان الأم من النوم يُخفض البرولاكتين ويُقلل إنتاج الحليب، مما يعني رضاعة أقل وبيليروبين أعلى. لذلك: نامي حين ينام طفلكِ ولا تخجلي من طلب المساعدة.
- مراقبة لون البراز بطاقة ألوان البراز: بعض المستشفيات في السعودية بدأت توزع بطاقات ملونة (Stool Color Card) تُساعد الأهل على مقارنة لون براز الرضيع بألوان مرجعية. البراز الأصفر المخردلي طبيعي. البراز الشاحب أو الأبيض أو الرمادي يستدعي زيارة فورية. إذا لم تحصلي على هذه البطاقة، اطلبيها من طبيبك أو ابحثي عن نسخة رقمية موثوقة.
- تجنب المكملات العشبية للرضيع تماماً في الشهر الأول: كبد الرضيع غير قادر على استقلاب المواد الفعالة في الأعشاب، وقد تتداخل مع عمل إنزيم UGT1A1 الذي يحاول النضج تدريجياً. حتى الأعشاب التي تُعَدُّ “آمنة” للبالغين قد تكون سامة لكبد لم يبلغ عمره أسبوعاً.
- فيتامين D للرضيع لا يُعالج الصفار لكنه ضروري لصحة العظام: بعض الأهالي يخلطون بين “تعريض الرضيع للشمس” للحصول على فيتامين D وبين “علاج الصفار بالشمس.” الأكاديمية الأميركية لطب الأطفال توصي بإعطاء الرضيع 400 وحدة دولية يومياً من فيتامين D منذ الأيام الأولى بغض النظر عن نوع الرضاعة — ولكن هذا لأجل العظام وليس لأجل الصفار.
اقرأ أيضاً: حاسبة النوم حسب العمر
كم تكلّف علاجات اليرقان الوليدي في السعودية والعالم العربي؟
تتفاوت تكلفة علاج اليرقان عند حديثي الولادة تفاوتاً واسعاً بحسب نوع التدخل وحدة الحالة والمنشأة الصحية. قياس البيليروبين عبر الجلد في العيادة يتراوح عادةً بين 50-150 ريالاً سعودياً (13-40 دولاراً أميركياً تقريباً). تحليل البيليروبين في الدم (TSB) يكلف بين 80-200 ريال (21-53 دولاراً). أما جلسة العلاج الضوئي في المستشفى فتعتمد على مدة التنويم: اليوم الواحد في قسم الأطفال أو حضّانة المستشفى يتراوح بين 2,000-5,000 ريال (530-1,330 دولاراً) في المستشفيات الخاصة، بينما يكون مجانياً أو شبه مجاني في مستشفيات وزارة الصحة الحكومية. تغيير الدم (Exchange Transfusion) — وهو إجراء نادر الحاجة — تصل تكلفته في المستشفيات الخاصة إلى 15,000-30,000 ريال (4,000-8,000 دولار) لأنه يتطلب وحدة عناية مركزة لحديثي الولادة وفريقاً طبياً متخصصاً ومنتجات دم متوافقة.
العوامل التي تتحكم في التكلفة تشمل: مدة بقاء الرضيع في المستشفى، وحاجته لتحاليل متكررة، ونوع المستشفى (حكومي أم خاص)، والمدينة (التكلفة في الرياض وجدة أعلى عموماً من المدن الأصغر). الخبر الجيد أن برنامج التأمين الصحي الإلزامي في السعودية يُغطي عادةً علاجات اليرقان الوليدي بالكامل أو جزئياً.
هل تعلم؟ في المستشفيات الحكومية السعودية تُوفّر أجهزة العلاج الضوئي لجميع المواليد المحتاجين مجاناً، بما في ذلك أجهزة العلاج الضوئي المنزلي (Home Phototherapy) التي بدأت بعض المراكز في تقديمها لتقليل مدة التنويم مع المراقبة عن بعد.
ماذا عن الأم: كيف تتعامل الحامل والمرضع مع مخاوف اليرقان الوليدي؟
⚠️ تنبيه طبي: يجب على كل حامل أو مرضع أن تتبع توجيهات طبيب التوليد وطبيب الأطفال معاً. ما يُذكر هنا للتوعية وليس بديلاً عن الاستشارة الطبية الفردية.
فيما يتعلق بالخطوات المسموحة والآمنة للأم: إجراء فحص فصيلة الدم والعامل الريسوسي في بداية الحمل خطوة لا تقبل التأجيل. إذا كانت الأم Rh سالبة فإن حقنة Anti-D (RhoGAM) في الأسبوع 28 وبعد الولادة آمنة تماماً ومثبتة الفعالية في منع تحسس الأم ضد دم طفلها. الرضاعة الطبيعية آمنة ومطلوبة حتى في حالة إصابة الرضيع باليرقان — لا يوجد سبب طبي لإيقافها في الغالبية العظمى من الحالات.
أما المواد والممارسات الممنوعة أو الخطرة: بعض الأمهات يتناولن مكملات عشبية في أثناء الحمل أو الرضاعة ظنّاً منهن أنها تقي الطفل من الصفار. لا يوجد مكمل عشبي أثبت فعاليته في الوقاية من اليرقان الوليدي. بعض الأعشاب مثل الحلبة (Fenugreek) التي تُستخدم لزيادة إدرار الحليب قد تُسبب نقص سكر الدم عند الرضيع إذا أُفرط فيها. الكركم بجرعاته العالية المركّزة (ليس كتوابل طبخ) قد يؤثر في وظائف تخثر الدم عند الأم المرضع. القاعدة الذهبية: لا تتناولي أي مكمل عشبي مركّز في أثناء الحمل أو الرضاعة دون مراجعة طبيبك.
تقول الدكتورة نور الهدى القباني — طبيبة نسائية وتوليد وخبيرة الصحة الإنجابية في موقع وصفة طبية:
“أنصح كل أمٍّ حامل بتوثيق فصيلة دمها وعامل Rh في ملف الحمل من الزيارة الأولى. إذا كانت الأم Rh سالبة وزوجها Rh موجب، فإن متابعة فحص كومبس غير المباشر دورياً ثم الحصول على حقنة Anti-D في الوقت المحدد هما ما يمنعان مشكلات يرقان شديد عند الطفل — ليس فقط في هذا الحمل بل في كل حملٍ لاحق.”
اقرأ أيضاً: سكري الحمل: الأسباب والأعراض وطرق السيطرة الفعالة لولادة آمنة
الدعم النفسي: كيف تتجاوزين مشاعر الذنب وقلق الانفصال أثناء علاج طفلك؟
عندما يُخبرك الطبيب أن طفلك الذي انتظرته تسعة أشهر يحتاج إلى التنويم في الحضانة تحت العلاج الضوئي، فمن الطبيعي أن تشعري بغصة قوية. رؤية رضيعك الصغير شبه عارٍ، وعيناه مغطتان بقناع واقٍ، داخل صندوق زجاجي مضاء باللون الأزرق، هي تجربة قاسية على أي أم، خاصة مع تقلبات هرمونات ما بعد الولادة (النفاس).
الكثير من الأمهات يقعن فريسة لجلد الذات، فتسأل الأم نفسها: “هل أخطأت في فترة الحمل؟”، “هل حليبي هو السبب؟”، “هل قصرت في إرضاعه؟”. الحقيقة العلمية الثابتة التي يجب أن تتردد في ذهنكِ الآن هي: أنتِ لستِ السبب، ولم تفعلي شيئاً خاطئاً. اليرقان الوليدي في أغلب صوره هو مسألة فسيولوجية تتعلق بعدم نضج كبد الرضيع وتكسر خلايا الدم الفطرية، وهي عملية حيوية لا تملك أي أم السيطرة عليها.
لتجاوز هذه الأيام الصعبة، تذكري أن العلاج الضوئي هو إجراء وقائي آمن تماماً وصديق للطفل. لا تترددي في طلب الجلوس بجانب الحضانة في المستشفى (حسب سياسة القسم)، واطلبي من الممرضات إخراج طفلك لفترات قصيرة لإرضاعه وملامسته (Skin-to-Skin) إذا كانت حالته تسمح بذلك. تذكري دائماً أن تركيزك على التعافي الجسدي، والحصول على قسط من النوم، وشرب السوائل بكثرة للحفاظ على إدرار الحليب، هي أعظم خدمة تقدمينها لطفلكِ في هذه اللحظات ليعود معكِ إلى المنزل بأسرع وقت.
لماذا يحتاج الخُدّج رعاية أكثر صرامة في مواجهة الصفار؟
الأطفال المولودون قبل الأسبوع 37 من الحمل (Preterm Infants) يواجهون ثلاث عقبات إضافية تجعلهم أكثر عرضة لارتفاع البيليروبين ومضاعفاته. الكبد لديهم أقل نضجاً وإنزيم UGT1A1 يعمل بكفاءة أدنى. مستويات الألبومين في دمهم أقل، مما يعني أن كمية أكبر من البيليروبين تظل “حرة” وغير مرتبطة وقادرة على عبور الحاجز الدموي الدماغي. كذلك فإن الحاجز الدموي الدماغي نفسه أكثر نفاذية عند الخُدّج. هذا كله يعني أن عتبة التدخل العلاجي تُنزل عندهم بشكلٍ واضح: الخديج الذي يبلغ وزنه 1500 غرام قد يبدأ العلاج الضوئي عند مستوى 8-10 ملغ/دل، بينما مكتمل الحمل قد لا يحتاجه إلا عند 15 ملغ/دل أو أعلى.
في مستشفيات المملكة العربية السعودية، يخضع كل خديج لمراقبة مستوى البيليروبين كل 6-12 ساعة في الأيام الأولى كسياسة وقائية. وقد أسهم هذا البروتوكول في تقليل حالات اليرقان النووي بشكلٍ ملحوظ خلال العقد الأخير.
حقيقة طبية: وفقاً لدراسة منشورة في Journal of Perinatology عام 2023، فإن الخُدّج الذين يتلقون الرضاعة الطبيعية مع دعم غذائي مبكر (Fortified Breast Milk) يحققون معدلات أقل من اليرقان الشديد مقارنة بالذين يتلقون حليباً اصطناعياً فقط، وذلك على الأرجح بسبب تأثير عوامل النمو الموجودة في حليب الأم على نضج الأمعاء والكبد.
اليرقان الوليدي والواقع السعودي: ما الذي يجب أن يعرفه كل أب وأم؟
المملكة العربية السعودية من الدول التي تتمتع ببنية تحتية صحية متقدمة في مجال رعاية حديثي الولادة. برنامج فحص حديثي الولادة الوطني (National Newborn Screening Program) الذي يُجرى بفحص وخز الكعب يكشف عن أكثر من 15 مرضاً استقلابياً وهرمونياً بما فيها قصور الغدة الدرقية الخلقي ونقص G6PD — وكلاهما من أسباب اليرقان المطول أو الشديد.
لكن التحدي الحقيقي يكمن في الفترة بين خروج المولود من المستشفى وموعد المتابعة الأول. كثير من الأسر — خصوصاً في الولادات الأولى — تخرج من المستشفى بعد 24-48 ساعة فقط من الولادة، وهذا يعني أن ذروة البيليروبين لم تحدث بعد. إذا لم تُحدد زيارة متابعة خلال 48-72 ساعة من الخروج، فقد تمر حالة يرقان خطيرة دون اكتشاف. في الأعوام الأخيرة، بدأت عدة مستشفيات في الرياض وجدة باعتماد بروتوكولات خروج تتضمن قياس البيليروبين الإلزامي قبل المغادرة وتحديد موعد متابعة محدد خلال يومين — وهي خطوة تستحق التعميم.
هذا وقد لاحظ أطباء الأطفال في السعودية أن بعض الأسر تتأثر بنصائح كبار العائلة التي تعتمد على موروث شعبي قديم مثل تعريض الرضيع للشمس أو إعطائه ماء السكر. من المهم أن يُدرك الجميع أن هذه الممارسات — رغم حسن النية وراءها — قد تُؤخر العلاج الصحيح وتُعرض الرضيع لمخاطر كان يمكن تجنبها.
اقرأ أيضاً:
- صيدلية المنزل الأساسية: خطوتك الأولى لحماية عائلتك في الحالات الطارئة
- أسرار غسل اليدين: الطريقة الطبية الصحيحة لحماية نفسك وعائلتك من الأوبئة
ما تكلفة التأخر: حقيقة رقمية لا يعرفها كثيرون
تُشير تقديرات المراكز الأميركية لمكافحة الأمراض والوقاية منها (CDC) إلى أن تكلفة رعاية طفل واحد مصاب بالشلل الدماغي الناتج عن اليرقان النووي قد تتجاوز مليون دولار على مدار حياته — تشمل العلاج الطبيعي والأجهزة المساعدة والتعليم الخاص والرعاية التمريضية. بينما تكلفة العلاج الضوئي الذي كان سيمنع هذا كله لا تتجاوز بضع مئات من الدولارات. المفارقة صارخة ومؤلمة.
الخاتمة
اليرقان الوليدي ظاهرة فسيولوجية طبيعية في الغالب، وأغلب المواليد الذين يصابون بها يتعافون تماماً دون أي أثر دائم. لكن هذه الحقيقة المطمئنة لا ينبغي أن تُستخدم ذريعة للتهاون. الفارق بين الطمأنينة المبنية على العلم والإهمال المبني على الجهل أو النصائح الشعبية قد يكون فارقاً بين طفل سليم تماماً وطفل يعاني من إعاقة عصبية دائمة. تعلّم كيف تفحص لون بشرة طفلك، واعرف العلامات التحذيرية، والتزم بمواعيد المتابعة، ولا تتردد في طلب المساعدة الطبية حين تشك.
فهل فحصتَ مستوى البيليروبين لطفلكِ بعد الخروج من المستشفى؟ إذا لم تفعلي بعد، فاحجزي موعد المتابعة اليوم.
اقرأ أيضاً: غذاء طفلك في المدرسة: كيف تبني وجبة تعزز ذكاءه ومناعته وتجنبه التشتت
بيان المصداقية — كيف نضمن دقة المعلومات؟
موقع وصفة طبية ملتزم بأعلى معايير الدقة العلمية والمصداقية الطبية في كل محتوى ينشره. فيما يلي ضمانات الجودة التي يعتمدها الموقع:
- المراجعة الطبية المتخصصة: تُراجع كل مقالة من قِبَل طبيب أو أخصائي صحي ذي صلة مباشرة بموضوع المقالة.
- التدقيق العلمي: تخضع المعلومات العلمية لمراجعة إضافية من متخصص في العلوم الطبية الحيوية.
- التحقق من المصادر: تُتحقق من كل مصدر ومرجع علمي ويُرفق رابطه المباشر حيثما أمكن.
- التدقيق اللغوي: تخضع كل مقالة لمراجعة لغوية متخصصة قبل نشرها.
- الاستناد إلى المراجع الموثوقة: نستند إلى دراسات محكّمة ومنظمات صحية دولية معترف بها كـ WHO وAAP وCDC.
- التحديث المستمر: تُحدَّث المقالات دورياً لتعكس أحدث الإرشادات والبروتوكولات الطبية العالمية.
نؤمن بأن القارئ يستحق معلومات صحية موثوقة وواضحة، وهذا التزامنا الدائم تجاهك.
البروتوكولات الطبية الرسمية المعتمدة في هذا المقال
الأكاديمية الأميركية لطب الأطفال — إرشادات إدارة اليرقان الوليدي 2022: تُحدد عتبات تدخل متطورة بحسب عمر الرضيع بالساعات وعوامل الخطورة، وتوصي بالعلاج الضوئي المكثف عند بلوغ العتبة المحددة.
منظمة الصحة العالمية — توصيات اليرقان الوليدي: تُوصي بفحص كل مولود قبل الخروج من المستشفى، وضمان متابعة في 48-72 ساعة، وتعزيز الرضاعة الطبيعية المتكررة كوسيلة وقائية أولى.
برنامج فحص حديثي الولادة الوطني — المملكة العربية السعودية: يشمل فحص وخز الكعب الإلزامي لكل المواليد للكشف المبكر عن نقص G6PD وقصور الغدة الدرقية الخلقي وأمراض استقلابية أخرى.
بروتوكول رعاية حديثي الولادة — الإمارات: يُلزم بقياس البيليروبين قبيل الخروج من المستشفى لكل مولود وتحديد موعد متابعة خلال 48 ساعة، مع توفير العلاج الضوئي في المنشآت الصحية التابعة للوزارة.
المعهد الوطني للصحة والرعاية البريطاني — إرشادات اليرقان الوليدي: تُوصي باستخدام مخطط بوتاني (Bhutani Nomogram) وبروتوكول العلاج الضوئي المنزلي كبديل آمن للتنويم في الحالات المتوسطة المستقرة.
المصادر والمراجع
الدراسات والأوراق البحثية
- Bhutani, V. K., et al. (2022). “Clinical Report: Management of Hyperbilirubinemia in the Newborn Infant 35 or More Weeks of Gestation — An Update.” Pediatrics, 150(3). DOI: 10.1542/peds.2022-058859
- تحديث إرشادات الأكاديمية الأميركية لطب الأطفال لعام 2022 حول إدارة اليرقان الوليدي، مع عتبات تدخل محدّثة.
- Olusanya, B. O., et al. (2018). “Neonatal Hyperbilirubinaemia: A Global Perspective.” The Lancet Child & Adolescent Health, 2(8), 610-620. DOI: 10.1016/S2352-4642(18)30139-1
- دراسة عالمية تستعرض العبء الصحي لليرقان الوليدي في البلدان منخفضة ومتوسطة الدخل.
- Watchko, J. F. & Tiribelli, C. (2013, updated review 2023). “Bilirubin-Induced Neurologic Damage — Mechanisms and Management Approaches.” New England Journal of Medicine, 369, 2021-2030. DOI: 10.1056/NEJMra1308124
- مراجعة شاملة لآليات السمية العصبية للبيليروبين وإستراتيجيات الإدارة.
- Maisels, M. J. (2023). “Transcutaneous Bilirubinometry: Improving Accuracy and Utility.” Journal of Perinatology, 43, 1115–1121. DOI: 10.1038/s41372-023-01709-5
- دراسة حول تحسين دقة أجهزة قياس البيليروبين عبر الجلد عند مختلف ألوان البشرة.
- Gottstein, R. & Cooke, R. W. I. (2018). “Systematic Review of Intravenous Immunoglobulin in Haemolytic Disease of the Newborn.” Cochrane Database of Systematic Reviews. DOI: 10.1002/14651858.CD003313.pub2
- مراجعة منهجية تؤكد فعالية IVIG في تقليل الحاجة لتغيير الدم في حالات عدم التوافق المناعي.
- Kaplan, M., et al. (2019). “Glucose-6-Phosphate Dehydrogenase Deficiency and Neonatal Hyperbilirubinemia: Systematic Review and Meta-Analysis.” Journal of Pediatrics, 213, 127-133. DOI: 10.1016/j.jpeds.2019.06.053
- تحليل تجميعي يربط بين نقص G6PD وارتفاع خطر اليرقان الشديد عند حديثي الولادة.
الجهات الرسمية والمنظمات
- منظمة الصحة العالمية (WHO). “Neonatal Jaundice: Summary of Key Findings.”
- تقرير المنظمة حول عبء اليرقان الوليدي عالمياً وتوصيات الوقاية والعلاج.
- الأكاديمية الأميركية لطب الأطفال (AAP). “Hyperbilirubinemia in the Newborn — Clinical Practice Guideline (2022).”
- الإرشادات السريرية المحدّثة لإدارة فرط البيليروبين عند حديثي الولادة.
- المراكز الأميركية لمكافحة الأمراض والوقاية منها (CDC). “Facts About Jaundice and Kernicterus.”
- صفحة معلوماتية شاملة حول اليرقان واليرقان النووي وطرق الوقاية.
- المعاهد الوطنية للصحة (NIH/NIDDK). “Biliary Atresia.”
- معلومات حول رتق القنوات الصفراوية كسبب نادر للصفار المطول عند المواليد.
- برنامج فحص حديثي الولادة — وزارة الصحة السعودية.
- تفاصيل برنامج الفحص الوطني السعودي لحديثي الولادة ودوره في الكشف المبكر عن أسباب اليرقان.
الكتب والموسوعات العلمية
- Fanaroff, A. A. & Martin, R. J. (2020). Fanaroff and Martin’s Neonatal-Perinatal Medicine: Diseases of the Fetus and Infant (11th ed.). Elsevier.
- مرجع شامل في طب حديثي الولادة يتضمن فصلاً مفصلاً عن فسيولوجية البيليروبين وعلاجات اليرقان.
- Kliegman, R. M., et al. (2020). Nelson Textbook of Pediatrics (21st ed.). Elsevier.
- الكتاب المرجعي الأول في طب الأطفال عالمياً، يشمل فصولاً عن اليرقان الوليدي وأسبابه ومضاعفاته.
- MacDonald, M. G. & Seshia, M. M. K. (2021). Avery’s Neonatology: Pathophysiology and Management of the Newborn (8th ed.). Wolters Kluwer.
- كتاب متخصص في الفسيولوجيا المرضية لحديثي الولادة، يشرح آليات السمية العصبية للبيليروبين بعمق.
مقالات علمية مبسطة
- Rennie, J. M. (2019). “Neonatal Jaundice: What GPs Need to Know.” BMJ, 367, l6530. DOI: 10.1136/bmj.l6530
- مقالة مبسطة للأطباء العامين والمهتمين حول المستجدات في إدارة اليرقان الوليدي.
قراءات إضافية ومصادر للتوسع
- Stevenson, D. K., Maisels, M. J., & Watchko, J. F. (Eds.). (2012). Care of the Jaundiced Neonate. McGraw-Hill.
- لماذا نقترح عليك قراءته؟ هذا الكتاب يُعَدُّ “أمّ المراجع” في موضوع اليرقان الوليدي تحديداً. يغطي كل جانب من الجوانب بدءاً من الكيمياء الحيوية وصولاً إلى البروتوكولات السريرية والتقنيات العلاجية الحديثة بأسلوب أكاديمي متعمق.
- Wong, R. J., et al. (2023). “Neonatal Jaundice and Bilirubin Neurotoxicity: A Comprehensive Narrative Review.” Seminars in Fetal and Neonatal Medicine, 28(5), 101497. DOI: 10.1016/j.siny.2023.101497
- لماذا نقترح عليك قراءته؟ مراجعة سردية شاملة تربط بين الأبحاث المخبرية الأساسية حول سمية البيليروبين العصبية والتطبيقات السريرية، وهي ممتازة لطلاب الطب والباحثين الذين يريدون فهماً متكاملاً للموضوع.
- Bhutani, V. K. & Wong, R. J. (2022). “Bilirubin-Induced Neurologic Dysfunction (BIND): A Global Health Priority.” Seminars in Perinatology, 46(3), 151576. DOI: 10.1016/j.semperi.2022.151576
- لماذا نقترح عليك قراءته؟ تركّز هذه الورقة على البعد العالمي لمشكلة اليرقان الوليدي وتدعو إلى إستراتيجيات فحص شاملة. مفيدة لمن يريد فهم التحديات الصحية العامة المرتبطة بهذا المرض.
إذا وجدتَ هذه المعلومات مفيدة، فشاركها مع أمٍ حامل أو أبٍ جديد في محيطك — فمعلومة واحدة في الوقت المناسب قد تُنقذ طفلاً من مضاعفات كان يمكن تجنبها بالكامل. وإذا كان لديك سؤال أو موقف لم يُغطه المقال، فلا تتردد في استشارة طبيب أطفال متخصص؛ فلا شيء يعوّض التقييم الطبي المباشر لطفلك.
تحذير طبي هام — إخلاء المسؤولية
المحتوى المنشور على موقع وصفة طبية هو للأغراض التثقيفية والمعلوماتية العامة فقط، ولا يُعَدُّ بديلاً عن الاستشارة الطبية المتخصصة أو التشخيص أو العلاج الطبي المباشر.
- لا تتصرف بناءً على المعلومات الواردة في هذه المقالة دون الرجوع إلى طبيب أطفال مؤهل.
- إذا كنت تشك في وجود حالة طبية طارئة تخص مولودك، فتوجه فوراً إلى أقرب طوارئ أو اتصل بطبيبك.
- الجرعات والإجراءات الطبية المذكورة في هذا المقال هي معلومات عامة ولا تُطبق دون وصفة طبيب مختص.
- لا يتحمل موقع وصفة طبية أي مسؤولية قانونية عن أي قرار طبي يتخذه القارئ استناداً إلى هذا المحتوى.
نحرص دائماً على تقديم معلومات دقيقة وموثوقة مراجعة من متخصصين، لكن العلم الطبي في تطور مستمر؛ لذلك قد تتغير بعض التوصيات. استشر طبيبك دائماً للحصول على أحدث التوجيهات المناسبة لحالتك.





