اضطراب طيف التوحد: العلامات المبكرة، والأسباب، وخيارات التدخل التي تغير حياة طفلك
ما وراء الصمت: كيف تقرأ إشارات طفلك وتتحرك قبل فوات الأوان؟

اضطراب طيف التوحد (Autism Spectrum Disorder – ASD) هو حالة عصبية نمائية تؤثر في التواصل الاجتماعي والسلوك، وتظهر عادةً قبل عمر الثالثة. يصيب نحو طفل واحد من كل 36 طفلاً وفقاً لأحدث تقديرات مراكز السيطرة على الأمراض والوقاية منها (CDC) لعام 2023. تتفاوت شدته من خفيف إلى شديد، ولذلك سُمّي “طيفاً”.
د. يارا عمر الحلاق — اختصاصية طب الأطفال والأمراض المعدية
د. عبد الرحمن الصباغ — خبير طب الأطفال
د. أسامة محمد العظم — اختصاصي طب الأعصاب
المعلومات الواردة في هذا المقال هي للتثقيف الصحي فقط ولا تغني بأي حال عن استشارة الطبيب المختص.
الخلاصة التنفيذية — أهم ما في هذا المقال في أقل من دقيقة
1 علامات تستوجب تحركاً فورياً
- غياب الابتسامة الاجتماعية قبل شهر 3
- عدم الاستجابة للاسم قبل شهر 9
- غياب الإشارة بالإصبع قبل شهر 12
- لا كلمة مفردة بحلول شهر 16، ولا جملة من كلمتين بحلول سنتين
- سلوكيات متكررة واضحة مع مقاومة شديدة للتغيير
👉 أي قلق = موعد طبي الآن، لا غداً.
2 خطوات تطبيقية ابدأ بها اليوم
- ابنِ روتيناً يومياً ثابتاً بجدول مرئي يفهمه الطفل
- خصّص 15 دقيقة يومياً للعب تفاعلي على مستوى عين طفلك
- أخبر الطفل مسبقاً بأي تغيير في الروتين مع استخدام صور
- دوّن المحفزات التي تسبق نوبات الغضب لتحديد الأنماط
- اطلب من فريق العلاج تدريبك على تطبيق الجلسات في المنزل
3 حقيقة علمية جوهرية لا تنسَها
⚠️ لا يوجد دواء يعالج التوحد نفسه — الأدوية تُدار فقط للأعراض المرافقة وتحت إشراف طبي دقيق.
هل لاحظت يوماً أن طفلك لا ينظر في عينيك حين تناديه، أو أنه يفضّل اللعب وحده بطريقة تبدو غريبة عليك؟ ربما أحسست بقلق غامض لم تستطع تسميته، وربما سمعت من حولك عبارات مثل “لا تقلقي، سيتكلم لاحقاً” فزاد قلقك بدلاً من أن يهدأ. أنت لست وحدك في هذا الشعور. في السطور القادمة ستجد معلومات واضحة ودقيقة تساعدك على فهم ما يحدث مع طفلك فهماً حقيقياً، وتمنحك خطوات عملية تبدأ بها اليوم — لا غداً.
تخيّل معي هذا الموقف: أم سارة، سيدة سعودية في الرياض، لاحظت أن ابنها خالد ذا السنتين لا يستجيب حين تناديه باسمه، ولا يشير بإصبعه إلى الأشياء التي يريدها. ذهبت به إلى طبيب الأطفال الذي أجرى فحص فرز نمائي بسيط، ثم أحاله إلى فريق متخصص. بدأ خالد برنامج تدخل مبكر قبل عمر الثالثة؛ شمل علاج نطق وعلاجاً سلوكياً. بعد عام واحد، أصبح خالد ينادي أمه ويتفاعل مع أخته الصغرى. القصة ليست خيالاً، بل تتكرر يومياً في عيادات التدخل المبكر. الخلاصة العملية: كلما لاحظت علامة مقلقة على طفلك، لا تنتظر، واحجز موعداً مع طبيب أطفال متخصص في النمو.
لماذا سُمّي “طيفاً” وما الذي يعنيه ذلك لطفلك؟
كلمة “طيف” ليست مجرد مصطلح علمي جاف. تخيّل أن لديك قوس قزح؛ كل لون فيه يختلف عن الآخر لكنه جزء من المنظومة نفسها. هكذا تماماً يعمل اضطراب طيف التوحد. فطفل قد يتكلم بطلاقة ويحقق درجات ممتازة في المدرسة لكنه يعاني صعوبة شديدة في فهم مشاعر زملائه، بينما طفل آخر قد لا ينطق كلمة واحدة ويحتاج مساعدة في أبسط مهام الحياة اليومية. كلاهما على الطيف نفسه، لكن في موضع مختلف تماماً.
لذلك حين يخبرك الطبيب أن طفلك لديه اضطراب طيف التوحد، فهذا لا يعني شيئاً واحداً ثابتاً. يعني أن طفلك يحتاج تقييماً دقيقاً لمعرفة أين يقع على هذا الطيف، وما نوع الدعم الذي يناسبه تحديداً. وهذا — صدقني — خبر جيد لا سيئ؛ لأنه يعني أن العلاج ليس وصفة واحدة تُعطى للجميع، بل خطة مفصّلة على مقاس طفلك. فما الذي يجعل طفلاً يختلف عن آخر ضمن هذا الطيف؟ الإجابة تكمن في شدة الأعراض ونوعها وتوقيت ظهورها، وهو ما سنفصّله في الأقسام التالية.
حقيقة طبية: وفقاً لدراسة نُشرت في مجلة The Lancet عام 2022، فإن نسبة انتشار اضطراب طيف التوحد تضاعفت عالمياً خلال العقدين الأخيرين، ليس بالضرورة لأن الحالات زادت فعلاً، بل لأن أدوات التشخيص أصبحت أدق والوعي ارتفع ارتفاعاً ملحوظاً.
كيف يُشكّل دماغ طفل التوحد العالم بطريقة مختلفة؟
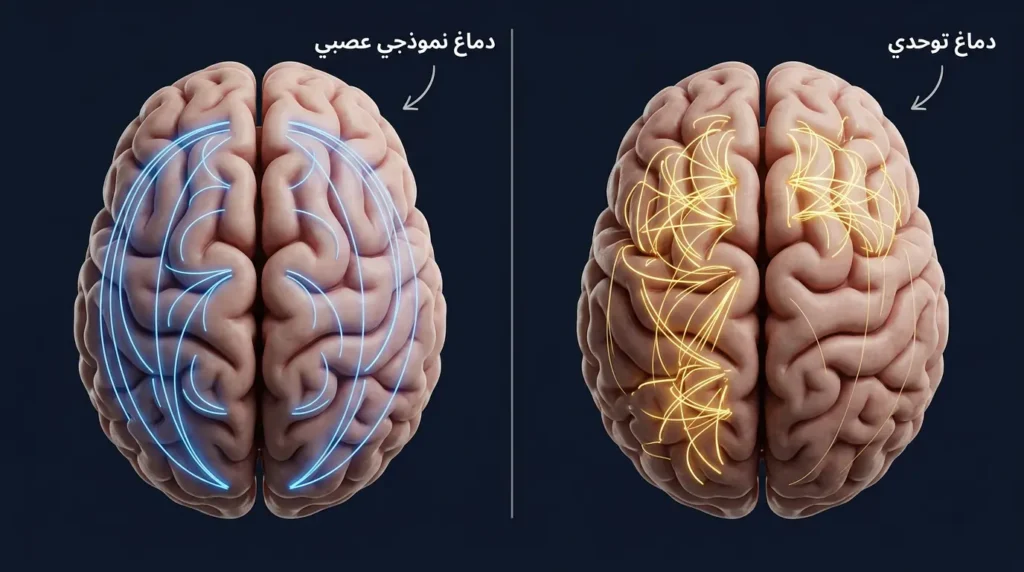
قبل أن نغوص في الأعراض، دعني أشاركك مفتاحاً مهماً لفهم كل ما ستقرأه لاحقاً. دماغ الطفل المصاب باضطراب طيف التوحد ليس “معطلاً”؛ إنه مُوصَّل بطريقة مختلفة. تخيّل شبكة طرق في مدينة كبيرة: معظم الناس يسلكون الطرق السريعة المعتادة للوصول من نقطة إلى أخرى. لكن دماغ طفل التوحد قد يسلك طرقاً جانبية أطول وأكثر تعقيداً، فيصل أحياناً إلى نتائج مدهشة لا يصل إليها غيره، وأحياناً أخرى يتأخر أو يضلّ الطريق.
هذا الاختلاف في “التوصيلات العصبية” (Neural Connectivity) هو ما يفسّر لماذا يستطيع بعض أطفال التوحد حفظ خريطة مدينة كاملة من نظرة واحدة، بينما يعجزون عن فهم ابتسامة بسيطة على وجه أمهم. الدماغ يعالج المعلومات البصرية والسمعية والحسية بترتيب وأولويات مختلفة عما نعتاده. وهذه هي نقطة البداية لفهم كل عَرَض سنتحدث عنه: ليس “نقصاً” بل “اختلافاً” يحتاج دعماً مدروساً.
ومضة علمية: أظهرت دراسة في مجلة Nature Neuroscience عام 2021 أن أدمغة الأطفال المصابين باضطراب طيف التوحد تُظهر نشاطاً مفرطاً في الشبكات الحسية، وهو ما قد يفسّر فرط حساسيتهم للأصوات العالية أو الأضواء الساطعة.
متى تدقّ أجراس الإنذار المبكر في مرحلة الرضاعة؟

هذا هو السؤال الذي يطرحه كل أب وكل أم بقلب مرتجف. والحقيقة أن علامات التوحد المبكرة قد تظهر في وقت أبكر مما يتوقع معظم الناس. لا أقول لك هذا لأخيفك، بل لأمنحك سلاحاً ثميناً: الملاحظة المبكرة.
في الأشهر الأولى من العمر — بين شهرين و12 شهراً — هناك إشارات دقيقة قد تمرّ دون ملاحظة إذا لم تعرف ما تبحث عنه. الرضيع الذي لا يبتسم ابتسامة اجتماعية بحلول الشهر الثاني أو الثالث، أو الذي لا يتابع وجهك بعينيه حين تتحرك أمامه، قد يكون يُرسل لك رسالة. هل يناغي ويصدر أصواتاً متنوعة بحلول الشهر السادس؟ هل يستجيب لاسمه حين تناديه بحلول الشهر التاسع؟ هذه ليست قواعد صارمة — فكل طفل ينمو بإيقاعه الخاص — لكنها علامات يجب أن تُراقَب.
من المهم أن تعرف أن غياب علامة واحدة لا يعني بالضرورة وجود اضطراب طيف التوحد. لكن حين تتجمع عدة علامات معاً، يصبح الأمر يستحق استشارة طبيب أطفال مختص في النمو. والأطباء لا ينتظرون حتى يبلغ الطفل عامه الثالث لإجراء تقييم؛ فالأكاديمية الأميركية لطب الأطفال (AAP) توصي بإجراء فحص فرز نمائي روتيني لجميع الأطفال عند عمر 18 شهراً و24 شهراً.
يؤكد الدكتور عبد الرحمن الصباغ — خبير طب الأطفال وحديثي الولادة في موقع وصفة طبية: “لا تنتظري أن يتأخر طفلك في الكلام حتى تزوري الطبيب. الإشارات الأولى قد تكون في نظرة العين وطريقة التفاعل الاجتماعي. اطلبي تقييماً نمائياً إذا شعرت بأي قلق، حتى لو كان غير محدد.”
اقرأ أيضاً:
- المغص عند الأطفال الرضع: الأسباب الطبية وأفضل الطرق المجربة لتهدئة طفلك
- جدول لقاحات الأطفال الروتينية: المواعيد الدقيقة، الآثار الجانبية، وأهم النصائح للأمهات
ما علامات التوحد عند الأطفال الصغار بين عمر سنة وثلاث سنوات؟
حين يبلغ الطفل عامه الأول ويبدأ بالمشي والاستكشاف، تصبح العلامات أكثر وضوحاً — لمن يعرف كيف يقرأها. الطفل الذي لا يشير بإصبعه إلى الأشياء التي تثير اهتمامه بحلول عمر 12 شهراً، أو الذي لا يقلّد حركاتك البسيطة (مثل التلويح بيده عند الوداع)، قد يحتاج تقييماً. لكن انتبه: نحن لا نبحث عن عَرَض واحد معزول، بل عن “نمط” من الأعراض.
بين عمر سنة وسنتين، قد يلاحظ الأهل أن الطفل لا يستخدم كلمات مفردة بحلول الشهر السادس عشر، أو لا يكوّن جملاً من كلمتين بحلول عمر السنتين. هنا يبرز سؤال يتردد كثيراً في العيادات السعودية: ما الفرق بين التوحد وتأخر الكلام البسيط؟ والفرق جوهري. تأخر الكلام وحده لا يعني بالضرورة وجود اضطراب طيف التوحد؛ فالطفل الذي يتأخر في النطق لكنه يتواصل بالإشارة والنظر والابتسام ويتفاعل اجتماعياً مع أسرته — هذا الطفل غالباً لديه تأخر لغوي فقط. أما الطفل الذي يتأخر في الكلام وفي الوقت نفسه يتجنب التواصل البصري ولا يهتم باللعب مع الأطفال الآخرين ويكرر حركات معينة بشكل نمطي — فهذا يحتاج تقييماً أعمق.
بين عمر سنتين وثلاث سنوات، تظهر ملامح إضافية: مقاومة شديدة لأي تغيير في الروتين اليومي، تعلّق غير طبيعي بأجزاء من الألعاب بدلاً من اللعب بها بالطريقة المتوقعة (كأن يدوّر عجلات السيارة لساعات بدلاً من أن يدفعها على الأرض)، واستجابة غير معتادة للأصوات أو اللمس.
معلومة سريعة: أثبتت دراسة منشورة في مجلة JAMA Pediatrics عام 2023 أن التشخيص المبكر قبل عمر الثالثة يُحسّن القدرات اللغوية والاجتماعية للطفل بنسبة تصل إلى 50% مقارنة بالتشخيص المتأخر بعد سن الخامسة.
اقرأ أيضاً: تأخر ظهور الأسنان عند الأطفال: متى تقلق وما هي الأسباب الحقيقية؟
ما الأعراض الرئيسة لاضطراب طيف التوحد بالتفصيل؟
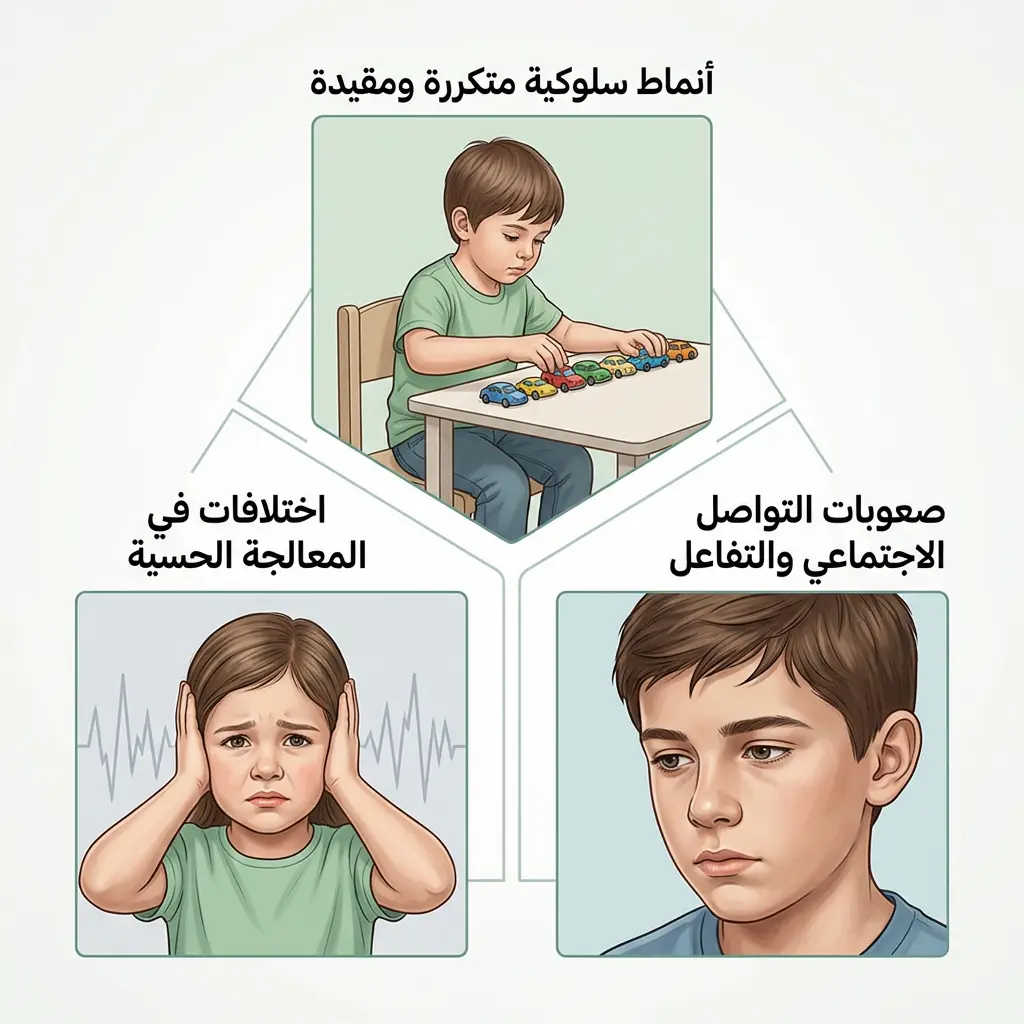
لنُقسّم الأعراض إلى ثلاثة محاور كبرى، وهي المحاور التي يعتمدها الدليل التشخيصي والإحصائي للاضطرابات النفسية في إصداره الخامس (DSM-5-TR) الصادر عن الجمعية الأميركية للطب النفسي.
صعوبات التواصل الاجتماعي والتفاعل
التواصل الاجتماعي لدى الطفل المصاب باضطراب طيف التوحد يشبه محاولة إجراء مكالمة هاتفية بخط مشوّش. الطفل قد يسمعك، لكن الإشارة تصل إليه مشوّهة أو ناقصة. لا يفهم تعبيرات الوجه بالطريقة التي يفهمها أقرانه. حين تبتسم له، قد لا يُدرك أنك تعبّر عن سعادة. وحين تعبس، قد لا يفهم أنك غاضب. هذا لا يعني أنه لا يشعر بالمشاعر — بل يعني أنه يعالجها بطريقة مختلفة.
التواصل البصري (Eye Contact) من أبرز الملامح. كثير من أطفال التوحد يتجنبون النظر في العيون، ليس لأنهم غير مهتمين بك، بل لأن النظر في العيون قد يكون مرهقاً حسياً لهم — كأنه ضوء ساطع يُبهر أعينهم. وقد يواجه الطفل صعوبة في بدء المحادثة أو الاستمرار فيها، وقد يتكلم عن موضوع واحد يهتم به دون أن يلاحظ أن المستمع فقد اهتمامه. كذلك قد يصعب عليه فهم النكات، أو السخرية، أو التلميحات غير المباشرة.
الأنماط السلوكية المتكررة والمقيدة
هذا هو المحور الثاني الذي يميز اضطراب طيف التوحد عن حالات أخرى. وتشمل هذه الأنماط سلوكيات متنوعة: الرفرفة باليدين (Hand Flapping)، أو الدوران حول نفسه، أو المشي على أطراف الأصابع، أو ترتيب الألعاب في صف واحد بطريقة دقيقة. لماذا يفعل الطفل ذلك؟ لأن هذه الحركات المتكررة — التي تُسمى علمياً “السلوكيات النمطية” (Stereotypies) — تمنحه شعوراً بالأمان والتنظيم الداخلي في عالم يبدو له فوضوياً وغير متوقع.
التعلّق بروتين صارم يُعَدُّ من أكثر التحديات التي تواجه الأسرة يومياً. قد يصرّ الطفل على سلوك الطريق نفسه إلى المدرسة كل يوم، أو على تناول الطعام في الطبق نفسه. وأي تغيير مفاجئ — مهما بدا تافهاً في نظرنا — قد يُطلق لديه موجة من القلق الشديد أو نوبة غضب حادة.
الاستجابات الحسية غير المعتادة
هذا الجانب لا يحظى بالاهتمام الكافي في كثير من المقالات، رغم أنه يؤثر تأثيراً هائلاً في حياة الطفل اليومية. فرط التحسس الحسي (Sensory Hypersensitivity) يعني أن الأصوات العادية — كصوت المكنسة الكهربائية أو زامور السيارة — قد تكون مؤلمة جسدياً لطفل التوحد. الأضواء الفلورية في المتاجر قد تُشعره بدوخة. ملمس بعض الأقمشة قد يُسبب له ضيقاً شديداً. على النقيض من ذلك، هناك أطفال على الطيف يعانون من نقص التحسس (Sensory Hyposensitivity)؛ فلا يشعرون بالألم كما ينبغي، أو يبحثون عن مثيرات حسية قوية كالضغط الشديد أو الدوران السريع.
فهل يا ترى يمكن أن تتداخل هذه الأعراض الحسية مع التعلم؟ بالتأكيد. طفل لا يستطيع تحمّل ضوضاء الفصل الدراسي لن يتمكن من التركيز، حتى لو كان ذكاؤه طبيعياً أو فوق الطبيعي.
هل تعلم؟ وفقاً لبيانات المعاهد الوطنية للصحة الأميركية (NIH), فإن نحو 90% من الأشخاص المصابين باضطراب طيف التوحد لديهم اضطراب حسي من نوع ما، سواء كان فرطاً أو نقصاً في التحسس.
كيف يختلف تطور طفل التوحد عن الطفل النمطي؟
لفهم هذا الاختلاف، دعني أرسم لك مقارنة بسيطة. الطفل النمطي بعمر 12 شهراً عادةً يشير بإصبعه لما يريده، وينظر إلى وجهك ليتأكد أنك رأيت ما يشير إليه — وهذا ما يسمّيه الأطباء “الانتباه المشترك” (Joint Attention). طفل التوحد في العمر نفسه قد يأخذ يدك ويضعها على الشيء الذي يريده دون أن ينظر إلى وجهك، كأنك أداة وليس شخصاً يتفاعل معه. هذا الفرق الدقيق — الذي قد لا يلاحظه كثيرون — هو من أقوى المؤشرات المبكرة.
بعمر 18 شهراً، معظم الأطفال يبدأون “اللعب الرمزي” (Pretend Play)؛ كأن يتظاهروا بإطعام دمية أو يتكلموا في هاتف لعبة. أطفال التوحد غالباً يفضّلون اللعب الوظيفي المتكرر: فتح وإغلاق أبواب، ترتيب مكعبات بنمط محدد، دوران عجلات. مرة أخرى: ليس هذا سلوكاً “خاطئاً”، لكنه نمط يحتاج انتباهاً.
ما مستويات التوحد الثلاثة وفقاً للدليل التشخيصي DSM-5؟
يقسّم الدليل التشخيصي والإحصائي للاضطرابات النفسية (DSM-5-TR) اضطراب طيف التوحد إلى ثلاثة مستويات بناءً على مقدار الدعم الذي يحتاجه الشخص. وهذا التقسيم ليس “حكماً نهائياً” على طفلك، بل أداة تساعد الأطباء على تصميم خطة العلاج المناسبة.
المستوى الأول يُوصف بالحاجة إلى “دعم بسيط”. هؤلاء الأطفال — والبالغون أيضاً — يستطيعون التواصل لفظياً ويملكون ذكاءً طبيعياً أو فوق الطبيعي، لكنهم يواجهون صعوبة في قراءة الإشارات الاجتماعية الدقيقة. قد يبدون “مختلفين اجتماعياً” لكنهم قادرون على العيش باستقلالية كبيرة. هذا المستوى كان يُعرف سابقاً بمتلازمة أسبرجر (Asperger’s Syndrome) قبل أن يُدمج ضمن طيف التوحد الواحد في عام 2013. وكثير من هؤلاء الأشخاص يحققون إنجازات مهنية استثنائية، خاصةً في مجالات التكنولوجيا والعلوم والفنون.
المستوى الثاني يتطلب “دعماً كبيراً”. الطفل في هذا المستوى لديه صعوبات واضحة في التواصل اللفظي وغير اللفظي، ويحتاج مساعدة في التنقل بين الأنشطة اليومية. قد يتكلم بجمل قصيرة أو يستخدم تواصلاً محدوداً، وتكون سلوكياته المتكررة أكثر وضوحاً وتأثيراً.
المستوى الثالث يتطلب “دعماً كبيراً جداً”. الأطفال في هذا المستوى لديهم إعاقات شديدة في التواصل — كثيرون منهم غير لفظيين أو يستخدمون كلمات قليلة جداً — ويحتاجون إشرافاً ومساعدة مستمرَّين في جميع جوانب الحياة اليومية. لكن — وهذا مهم جداً — حتى الأطفال في المستوى الثالث يستفيدون من التدخل المبكر استفادة ملموسة.
نقطة تستحق الانتباه: مستوى التوحد ليس ثابتاً طوال الحياة. بعض الأطفال الذين يُشخَّصون في المستوى الثاني ينتقلون إلى المستوى الأول بعد سنوات من التدخل المبكر المكثف. التشخيص بداية الطريق وليس نهايته.
ما الذي يخبرنا به العلم حقاً عن أسباب التوحد؟
هذا السؤال هو الأكثر إلحاحاً في ذهن كل أم وأب. وسأكون صريحاً معك: لا يوجد سبب واحد محدد لاضطراب طيف التوحد. العلم الحديث يقول إن الأمر ناتج عن تفاعل معقد بين عوامل وراثية وعوامل بيئية تحدث في أثناء تطور الدماغ.
على الجانب الوراثي، لقد حدّد الباحثون أكثر من 100 جين مرتبطة بزيادة خطر الإصابة. لكن لا يوجد “جين واحد للتوحد”؛ بل مجموعة من التغيّرات الجينية الصغيرة التي تتراكم وتتفاعل مع بعضها. دراسة ضخمة نُشرت في مجلة Nature Genetics عام 2019 أكدت أن الوراثة تفسّر نحو 80% من خطر الإصابة باضطراب طيف التوحد. لذلك إذا كان لديك قريب من الدرجة الأولى مصاب، فإن الاحتمال يرتفع — لكنه لا يصبح حتمياً.
على الجانب البيئي، هناك عوامل مرتبطة بالحمل والولادة قد تزيد الخطر: تقدّم عمر الأب أو الأم عند الإنجاب، المضاعفات خلال الحمل مثل نقص الأكسجين عند الولادة، الولادة المبكرة جداً (قبل الأسبوع 32)، وتناول بعض الأدوية خلال الحمل مثل حمض الفالبرويك (Valproic Acid) المستخدم لعلاج الصرع. لكن لا شيء من هذا يعني أن الأهل “سبّبوا” التوحد لطفلهم — هذه المعلومة يجب أن تصل بوضوح تام.
وفقاً لبيان صادر عن منظمة الصحة العالمية (WHO): “لا تدعم الأدلة العلمية المتاحة وجود أي صلة بين اللقاحات واضطراب طيف التوحد. وقد تم دحض هذا الادعاء بدراسات واسعة النطاق شملت ملايين الأطفال حول العالم.”
اقرأ أيضاً: ما هي تقنية كريسبر (CRISPR-Cas9) وكيف تعيد كتابة مستقبل الطب البشري؟
ما بين الخرافة والحقيقة: معتقدات خاطئة تؤخّر أطفالنا
❌ الخرافة: اللقاحات والتطعيمات تسبب التوحد.
✅ الحقيقة: هذه الخرافة نشأت من دراسة مزيّفة نشرها أندرو ويكفيلد عام 1998 في مجلة The Lancet، وسُحبت لاحقاً لاكتشاف تزوير بياناتها. منذ ذلك الحين، أُجريت عشرات الدراسات الضخمة — أبرزها دراسة دنماركية شملت أكثر من 650,000 طفل ونُشرت في مجلة Annals of Internal Medicine عام 2019 — وجميعها أثبتت بشكل قاطع عدم وجود أي علاقة بين اللقاحات واضطراب طيف التوحد.
❌ الخرافة: التربية الخاطئة أو “الأم الباردة عاطفياً” تسبب التوحد.
✅ الحقيقة: هذه النظرية — المعروفة بـ “نظرية الأم الثلاجة” (Refrigerator Mother Theory) — كانت سائدة في خمسينيات القرن الماضي وقد دُحضت تماماً. اضطراب طيف التوحد اضطراب عصبي نمائي ذو أساس بيولوجي، ولا علاقة لأسلوب التربية بحدوثه إطلاقاً.
❌ الخرافة: الطفل المصاب بالتوحد لا يشعر بالحب ولا يريد أصدقاء.
✅ الحقيقة: معظم أطفال التوحد يشعرون بالحب والتعلق بأسرهم بعمق شديد، لكنهم يعبّرون عنه بطريقة مختلفة. كثيرون منهم يرغبون في تكوين صداقات لكنهم لا يعرفون كيف يبدؤون — وهنا يأتي دور التدخل لتعليمهم المهارات الاجتماعية.
❌ الخرافة: يمكن “الشفاء” من التوحد تماماً.
✅ الحقيقة: اضطراب طيف التوحد ليس مرضاً بالمعنى التقليدي الذي يُشفى منه، بل هو طريقة مختلفة لعمل الدماغ. لكن التدخل المبكر يمكن أن يُحسّن المهارات الاجتماعية واللغوية والسلوكية تحسيناً كبيراً جداً، إلى درجة أن بعض الأطفال — خاصة في المستوى الأول — قد يعيشون حياة مستقلة ومنتجة تماماً.
❌ الخرافة: أجهزة الشاشات (الهاتف والتلفاز) تسبب التوحد.
✅ الحقيقة: لا يوجد دليل علمي يربط بين استخدام الشاشات وحدوث اضطراب طيف التوحد. لكن الإفراط في وقت الشاشات قد يؤخّر تطور اللغة عند جميع الأطفال — سواء كانوا على الطيف أو لا — وقد يُفاقم بعض أعراض التوحد لدى الأطفال المصابين فعلاً. وعليه فإن تقليل وقت الشاشات مفيد للجميع، لكنه لا يمنع التوحد ولا يسببه.
المختبر الفسيولوجي — للمهتمين بالتفاصيل العلمية الدقيقة
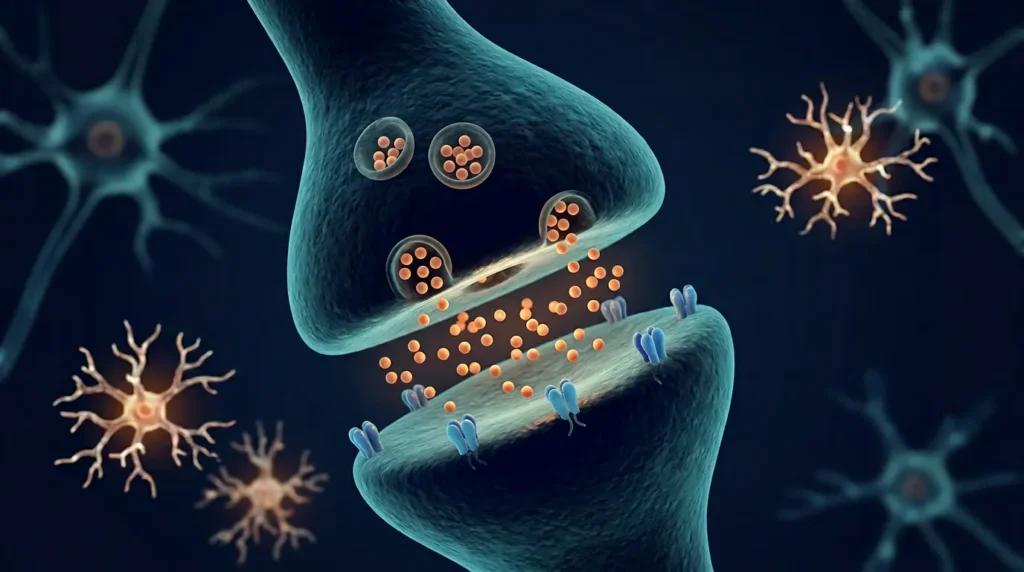
لفهم ما يحدث داخل دماغ الطفل المصاب باضطراب طيف التوحد على المستوى الخلوي، نحتاج أن نتعمق في عدة مسارات بيولوجية متشابكة.
أولاً: اختلال التوازن بين الإثارة والتثبيط العصبي (Excitation/Inhibition Imbalance). في الدماغ الطبيعي، هناك توازن دقيق بين النواقل العصبية المنشّطة — وأبرزها الغلوتامات (Glutamate) — والنواقل العصبية المثبّطة — وأبرزها حمض غاما أمينوبيوتيريك (GABA). عند كثير من المصابين باضطراب طيف التوحد، يميل هذا الميزان نحو الإثارة المفرطة، وهو ما يُفسّر فرط الحساسية الحسية ونوبات القلق والسلوكيات المتكررة. تخيّل الأمر كأن حجم الصوت في رأس الطفل مرفوع إلى أقصى درجة باستمرار — بينما “زرّ الخفض” لا يعمل بكفاءة.
ثانياً: الاتصال العصبي بعيد المدى (Long-Range Connectivity). أظهرت دراسات التصوير العصبي الوظيفي (fMRI) أن أدمغة المصابين تُظهر اتصالاً مفرطاً بين المناطق القريبة من بعضها (الاتصال المحلي)، واتصالاً ضعيفاً بين المناطق البعيدة (كالاتصال بين القشرة الجبهية الأمامية والفص الصدغي). هذا يشبه شبكة إنترنت تعمل بسرعة فائقة داخل كل غرفة في المنزل، لكن الاتصال بين الغرف بطيء ومتقطع. والنتيجة: الطفل قد يكون بارعاً في التفاصيل الدقيقة (كحفظ أرقام أو أنماط) لكنه يواجه صعوبة في “الصورة الكبيرة” (كفهم السياق الاجتماعي).
ثالثاً: دور الخلايا الدبقية الصغيرة (Microglia). هذه الخلايا — التي تُعَدُّ جهاز المناعة الخاص بالدماغ — وُجدت في حالة نشاط مفرط لدى بعض حالات التوحد، مما يشير إلى وجود التهاب عصبي مجهري (Neuroinflammation) مزمن منخفض الدرجة. دراسة نشرها فريق بحثي في جامعة جونز هوبكنز عام 2020 في مجلة Molecular Psychiatry أظهرت ارتفاع مستويات السيتوكينات الالتهابية (Inflammatory Cytokines) في السائل النخاعي لأطفال التوحد، مما فتح الباب أمام أبحاث جديدة تستهدف تقليل هذا الالتهاب كمسار علاجي مستقبلي محتمل.
رابعاً: مسار الأوكسيتوسين (Oxytocin Pathway). الأوكسيتوسين — الذي يُلقّب بـ “هرمون الترابط الاجتماعي” — يلعب دوراً محورياً في التعرف على الوجوه وقراءة المشاعر وبناء الروابط العاطفية. أظهرت عدة دراسات أن مستويات الأوكسيتوسين قد تكون أقل لدى بعض المصابين باضطراب طيف التوحد، وأن مستقبلات هذا الهرمون في الدماغ قد تعمل بكفاءة أقل. تجارب أولية باستخدام بخاخ أنفي من الأوكسيتوسين أظهرت تحسناً مؤقتاً في التواصل البصري والتعرف على المشاعر، لكن هذا المسار لا يزال قيد البحث ولم يُعتمد علاجاً رسمياً حتى مايو 2026.
كيف تسير رحلة التشخيص من الشكّ الأول إلى التقييم الشامل؟
رحلة التشخيص تبدأ عادةً بقلق الأهل — وهذا القلق يستحق الاحترام دائماً. لا تستخفّ أبداً بإحساسك تجاه طفلك؛ فالأبحاث تؤكد أن ملاحظات الأهل دقيقة في معظم الحالات.
الخطوة الأولى هي فحص الفرز النمائي (Developmental Screening). وأكثر الأدوات شيوعاً في العيادات حول العالم هي قائمة (M-CHAT-R/F) — وهي اختصار لـ Modified Checklist for Autism in Toddlers, Revised with Follow-Up — وتتكون من 20 سؤالاً بسيطاً يجيب عنها الأهل. هذا الفحص لا يشخّص التوحد، لكنه يكشف الأطفال الذين يحتاجون تقييماً أعمق. يُجرى عادةً عند عمر 18 شهراً ويُعاد عند 24 شهراً. وإذا أظهر الفحص نتيجة إيجابية (أي وجود خطر)، فلا يعني ذلك بالضرورة أن طفلك مصاب — بل يعني أن الخطوة التالية ضرورية.
الخطوة الثانية هي التقييم الشامل الذي يُجريه فريق متعدد التخصصات. هذا الفريق يضم عادةً طبيب أعصاب أطفال (Pediatric Neurologist)، واختصاصي تخاطب ونطق (Speech-Language Pathologist)، وطبيباً أو اختصاصياً نفسياً متخصصاً في نمو الطفل. التقييم يشمل ملاحظة سلوك الطفل في مواقف مختلفة (لعب حر، تفاعل مع الفاحص، استجابة للأوامر)، ومراجعة تاريخه النمائي بالتفصيل، واستبعاد حالات أخرى قد تتشابه في الأعراض مثل ضعف السمع أو اضطرابات اللغة النوعية.
يشير الدكتور أسامة محمد العظم — اختصاصي طب الأعصاب بخبرة 15 عاماً في موقع وصفة طبية: “التشخيص الدقيق لاضطراب طيف التوحد ليس قراراً يُتّخذ في زيارة واحدة. أحياناً نحتاج عدة جلسات تقييمية وفحوصات مساعدة — مثل تخطيط السمع وتخطيط كهربية الدماغ (EEG) — لنصل إلى تشخيص دقيق ونبني خطة علاج فعالة.”
في المملكة العربية السعودية، شهدت السنوات الأخيرة تطوراً ملحوظاً في خدمات تشخيص اضطراب طيف التوحد. مراكز متخصصة مثل مركز الملك فهد للتوحد ومركز جدة للتوحد، إضافة إلى عيادات النمو والتطور في المستشفيات الحكومية والخاصة، أصبحت توفر تقييمات شاملة وفق المعايير الدولية. لكن التحدي لا يزال قائماً في قوائم الانتظار الطويلة، مما يجعل المبادرة المبكرة بطلب التقييم أمراً بالغ الأهمية.
رقم لافت: في المملكة العربية السعودية، قدّرت دراسة نُشرت في Saudi Medical Journal عام 2022 أن نسبة انتشار اضطراب طيف التوحد بين الأطفال السعوديين تتراوح بين 1 إلى 2 لكل 100 طفل، وهي نسبة قريبة من المعدلات العالمية.
اقرأ أيضاً: الفحوصات الطبية الدورية: متى يجب أن تبدأ وما الذي تحتاجه في كل عمر؟
هل يمكن للتدخل المبكر أن يغيّر مسار حياة طفلك فعلاً؟
الإجابة القصيرة: نعم، وبأدلة علمية صلبة. الإجابة الطويلة تستحق تفصيلاً.
الدماغ في السنوات الثلاث الأولى من عمر الطفل يكون في ذروة ما يُسمى “المرونة العصبية” (Neuroplasticity) — أي قدرته على تشكيل مسارات عصبية جديدة وإعادة تنظيم نفسه. هذه النافذة الذهبية لا تُغلق تماماً بعد سن الثالثة، لكنها تضيق تدريجياً. لذلك حين يبدأ طفل التوحد ببرنامج تدخل مبكر مكثف قبل عمر الثالثة، فإن دماغه يكون في أفضل حالاته لاستقبال التعلّم الجديد وبناء مسارات تواصل لم تكن موجودة.
دراسة طولية نُشرت في مجلة Journal of the American Academy of Child & Adolescent Psychiatry عام 2020 تتبّعت أطفالاً بدؤوا التدخل المبكر قبل سن الثانية واستمروا لمدة عامين، ووجدت أن 70% منهم حققوا تحسناً ملموساً في القدرات اللغوية والتفاعل الاجتماعي، وأن بعضهم انتقل من المستوى الثاني إلى المستوى الأول على مقياس التوحد. هذا ليس “شفاءً” بالمعنى الطبي، لكنه تحسّن نوعي يُغيّر مجرى حياة الطفل وأسرته.
ما خيارات العلاج والتدخل المبكر المتاحة اليوم؟
العلاج السلوكي التحليلي التطبيقي (Applied Behavior Analysis – ABA)
يُعَدُّ العلاج السلوكي التحليلي التطبيقي أكثر العلاجات بحثاً ودراسة في مجال اضطراب طيف التوحد. فكرته ببساطة هي تقسيم المهارات المعقدة إلى خطوات صغيرة قابلة للتعلّم، وتعزيز السلوكيات المرغوبة بمكافآت فورية. تخيّل أنك تعلّم طفلاً ركوب الدراجة: بدلاً من أن تضعه على الدراجة وتتوقع منه أن يقود فوراً، تبدأ بتعليمه التوازن، ثم الدواسة، ثم التوجيه — كل مهارة على حدة. هكذا يعمل ABA مع المهارات الاجتماعية واللغوية والحياتية.
البرنامج المكثف عادةً يتطلب 20 إلى 40 ساعة أسبوعياً، ويُدار بواسطة اختصاصي سلوك معتمد (Board Certified Behavior Analyst – BCBA). هناك نقاشات مشروعة حول كثافة هذا البرنامج وتأثيره على الطفل، وبعض الباحثين يفضّلون نماذج أكثر مرونة تعتمد على اللعب الطبيعي (Naturalistic Developmental Behavioral Interventions – NDBI). المهم هو أن البرنامج يجب أن يكون فردياً ومصمماً وفقاً لاحتياجات الطفل المحددة، لا وفقاً لقالب واحد يُطبّق على الجميع.
علاج النطق واللغة (Speech-Language Therapy)
كثير من أطفال التوحد لديهم تأخر في الكلام أو صعوبة في استخدام اللغة وظيفياً. اختصاصي النطق واللغة لا يعلّم الطفل فقط كيف ينطق الكلمات، بل كيف يستخدمها للتواصل الفعلي — كيف يطلب، كيف يرفض، كيف يعبّر عن مشاعره. وبالنسبة للأطفال غير اللفظيين، يقدم الاختصاصي أنظمة تواصل بديلة مثل لوحات الصور (Picture Exchange Communication System – PECS) أو أجهزة التواصل الإلكترونية التي تُصدر أصواتاً حين يضغط الطفل على صورة.
العلاج الوظيفي (Occupational Therapy)
العلاج الوظيفي يركّز على المهارات الحركية الدقيقة (كاستخدام الملعقة أو القلم) والمهارات الحسية (كتقبّل الملامس المختلفة أو تحمّل الضوضاء). الاختصاصي يصمّم “حمية حسية” (Sensory Diet) — وهي ليست حمية طعام، بل برنامج يومي من الأنشطة الحسية المدروسة التي تساعد الطفل على تنظيم جهازه العصبي. مثلاً: اللعب بالصلصال قبل الواجبات المدرسية، أو القفز على الترامبولين قبل وقت الهدوء.
من المثير أن تعرف: دراسة نُشرت في مجلة Pediatrics عام 2024 أظهرت أن الأطفال الذين تلقّوا مزيجاً من العلاج السلوكي وعلاج النطق والعلاج الوظيفي معاً حققوا تحسناً أكبر بمعدل 40% مقارنة بالذين تلقّوا نوعاً واحداً فقط من العلاج.
كيف تختار البيئة التعليمية الأنسب لطفلك: الدمج أم التربية الخاصة؟
حين يقترب طفلك من سن المدرسة، يبرز التحدي الأكبر التالي: أين سيتعلم؟ التعليم حق أصيل لطفلك، وتحديد البيئة المناسبة يعتمد كلياً على قدراته واحتياجاته، وليس على التشخيص بحد ذاته.
الخيار الأول هو “الدمج الأكاديمي” في المدارس العادية. هذا الخيار مثالي للأطفال في المستوى الأول وبعض أطفال المستوى الثاني الذين يمتلكون قدرات لغوية ومعرفية جيدة، لكنهم قد يحتاجون إلى دعم إضافي — مثل وجود “معلم ظل” (Shadow Teacher) يرافق الطفل لمساعدته في التنظيم وفهم التعليمات، وتسهيل تفاعله مع أقرانه دون أن يحل الواجبات نيابة عنه.
الخيار الثاني هو “فصول التربية الخاصة” الملحقة بالمدارس العادية أو مراكز الرعاية النهارية المتخصصة. هذا الخيار يوفر بيئة دراسية أقل عدداً، وتدريساً يعتمد على الوسائل البصرية، ومناهج معدلة تتناسب مع الأطفال الذين يحتاجون دعماً كبيراً (في المستويين الثاني والثالث).
مفتاح النجاح المدرسي: ما يُعرف بـ “الخطة التربوية الفردية” (IEP – Individualized Education Program). وهي وثيقة قانونية وتربوية تُصمم خصيصاً لطفلك، تحدد أهدافه الأكاديمية والسلوكية للسنة الدراسية، والخدمات المساندة التي يحتاجها (مثل جلسات النطق داخل المدرسة). بصفتك ولي أمر، أنت عضو أساسي في الفريق الذي يضع هذه الخطة، ولا تتردد في المطالبة بتعديلها إذا شعرت أنها لا تلبي احتياجات طفلك الحقيقية.
متى يصف الطبيب الأدوية لطفل التوحد وما التفاصيل الدقيقة؟
⚠️ تنبيه طبي مهم: لا يوجد دواء يعالج اضطراب طيف التوحد نفسه. الأدوية تُستخدم فقط لعلاج الأعراض المرافقة التي تؤثر على جودة حياة الطفل، مثل فرط الحركة الشديد، أو القلق الحاد، أو نوبات الغضب العنيفة، أو اضطرابات النوم. القرار الدوائي يجب أن يتخذه طبيب مختص بعد تقييم شامل، ولا يُغني عن العلاج السلوكي بل يُكمّله.
الأدوية الأكثر استخداماً في ممارسة طب الأطفال لهذه الأعراض المرافقة تشمل:
الريسبيريدون (Risperidone): وهو الدواء الأول الذي اعتمدته إدارة الغذاء والدواء الأميركية (FDA) لعلاج التهيج والعدوانية المرتبطين باضطراب طيف التوحد عند الأطفال بعمر 5 سنوات فما فوق.
- الجرعة للأطفال (5-17 سنة): تبدأ بـ 0.25 ملغ يومياً للأطفال الذين يقل وزنهم عن 20 كغ، و0.5 ملغ يومياً لمن يزيد وزنهم عن 20 كغ. تُزاد تدريجياً كل أسبوعين وفقاً للاستجابة، بجرعة قصوى تتراوح بين 1-3 ملغ يومياً.
- التوقيت: يُفضّل إعطاؤه مساءً لأنه قد يسبب نعاساً.
- الآثار الجانبية: زيادة الوزن (وهي الأكثر شيوعاً وإزعاجاً)، النعاس، ارتفاع مستوى هرمون البرولاكتين (Prolactin) مما قد يسبب تضخماً في الثدي عند الذكور، ارتفاع سكر الدم والكوليسترول. يجب مراقبة الوزن وفحوصات الدم دورياً كل 3-6 أشهر.
- فرط الجرعة: قد يسبب نعاساً شديداً، انخفاضاً في ضغط الدم، وتسارعاً في نبضات القلب. يستدعي نقل الطفل إلى الطوارئ فوراً.
الأريبيبرازول (Aripiprazole): اعتُمد من FDA عام 2009 لعلاج التهيج لدى أطفال التوحد بعمر 6 سنوات فما فوق.
- الجرعة للأطفال (6-17 سنة): تبدأ بـ 2 ملغ يومياً، وتُزاد إلى 5 ملغ بعد أسبوع، ثم 10-15 ملغ كحد أقصى حسب الاستجابة.
- التوقيت: يمكن إعطاؤه صباحاً أو مساءً.
- الآثار الجانبية: زيادة الوزن (أقل من الريسبيريدون)، الأرق، الغثيان، الرعاش. يسبب أحياناً حركات لا إرادية (Akathisia) تجعل الطفل يشعر بتململ داخلي.
- فرط الجرعة: غثيان، قيء، رعاش شديد، وتغيّر في مستوى الوعي. يتطلب إسعافاً فورياً.
الميثيلفينيديت (Methylphenidate): يُستخدم إذا كان الطفل يعاني من اضطراب فرط الحركة ونقص الانتباه (ADHD) المصاحب لاضطراب طيف التوحد.
- الجرعة للأطفال (6 سنوات فما فوق): تبدأ بـ 5 ملغ مرة أو مرتين يومياً، وتُزاد تدريجياً بمقدار 5 ملغ أسبوعياً، بحد أقصى 60 ملغ يومياً.
- التوقيت: يُعطى صباحاً مع الإفطار أو بعده، ويُتجنب إعطاؤه بعد الساعة 2 ظهراً لتفادي الأرق.
- الآثار الجانبية: فقدان الشهية (وهو تحدٍّ كبير عند أطفال التوحد الذين لديهم أصلاً انتقائية في الطعام)، صداع، ألم في المعدة، صعوبة في النوم. يجب مراقبة الوزن والطول والضغط ونبضات القلب بانتظام.
- تحذير خاص: بعض أطفال التوحد يتفاعلون مع الميثيلفينيديت بشكل عكسي، فيزداد التهيج بدلاً من أن يقل. لذلك يجب البدء بجرعة منخفضة جداً والمراقبة عن كثب.
- فرط الجرعة: تسارع القلب، ارتفاع ضغط الدم، هياج شديد، وقد يصل في الحالات الشديدة إلى نوبات صرعية. يتطلب إسعافاً فورياً.
الميلاتونين (Melatonin): يُستخدم لعلاج اضطرابات النوم الشائعة جداً لدى أطفال التوحد (تصيب 50-80% منهم).
- الجرعة للأطفال (2 سنة فما فوق): تبدأ بـ 0.5-1 ملغ قبل النوم بـ 30-60 دقيقة، ويمكن زيادتها تدريجياً إلى 3-5 ملغ حسب الاستجابة. لا يُنصح بتجاوز 5 ملغ دون إشراف طبي.
- الآثار الجانبية: عموماً آمن عند استخدامه بالجرعات الموصوفة. قد يسبب نعاساً صباحياً، صداعاً خفيفاً، أو أحلاماً مزعجة نادراً.
- تنبيه: الميلاتونين مكمّل غذائي وليس دواءً بالمعنى الدقيق في بعض الدول، لكن هذا لا يعني أنه آمن بلا حدود. استشر الطبيب قبل البدء.
يُوصي المستشار الدوائي جاسم محمد مراد — خبير الصحة والإمداد الطبي في موقع وصفة طبية: “لا تبدأ أي دواء لطفلك من تلقاء نفسك بناءً على ما قرأته على الإنترنت أو سمعته من أمهات أخريات. كل طفل حالة فريدة، والجرعة المناسبة لطفل قد تكون ضارة لآخر. اذهب إلى الطبيب المعالج واطلب خطة دوائية مكتوبة تتضمن الجرعة الدقيقة، والتوقيت، والآثار الجانبية المتوقعة، ومواعيد المتابعة.”
اقرأ أيضاً: حاسبة جرعة الباراسيتامول حسب الوزن والتركيز
هل للمكملات الغذائية دور في دعم أطفال التوحد؟
⚠️ تنبيه طبي: المكملات الغذائية لا تعالج اضطراب طيف التوحد ولا تُغني عن التدخل السلوكي والطبي. لكن بعضها قد يعالج نقصاً غذائياً فعلياً موجوداً لدى الطفل، مما ينعكس إيجاباً على سلوكه ونومه وتركيزه.
فيتامين D (كولي كالسيفيرول – Cholecalciferol): نقص فيتامين D شائع جداً بين أطفال التوحد — ربما بسبب قضائهم وقتاً أقل في الهواء الطلق. دراسة مصرية نُشرت في Journal of Child Psychology and Psychiatry عام 2018 أظهرت تحسناً في بعض أعراض التوحد بعد تعويض النقص.
- الجرعة للأطفال (1-8 سنوات): 600-1000 وحدة دولية (IU) يومياً.
- الجرعة للأطفال (9-17 سنة): 600-2000 وحدة دولية يومياً.
- التحذيرات: الجرعات العالية جداً (أكثر من 4000 وحدة دولية يومياً للأطفال) قد تسبب تسمماً يتمثل في ارتفاع الكالسيوم في الدم مع غثيان وقيء وتلف كلوي. يجب فحص مستوى فيتامين D في الدم قبل البدء بالمكمل.
- تداخلات دوائية: فيتامين D آمن مع معظم أدوية التوحد المذكورة أعلاه. لكن إذا كان الطفل يتناول أدوية مضادة للصرع (مثل الفينيتوين أو الكاربامازيبين)، فقد يحتاج جرعة أعلى لأن هذه الأدوية تُسرّع استقلاب الفيتامين.
أحماض أوميغا-3 الدهنية (Omega-3 Fatty Acids): حمض الإيكوسابنتاينويك (EPA) وحمض الدوكوساهكسانويك (DHA) ضروريان لصحة الدماغ ونمو الخلايا العصبية.
- الجرعة للأطفال: 500-1000 ملغ يومياً من مجموع EPA+DHA.
- التحذيرات: جرعات عالية جداً (أكثر من 3000 ملغ يومياً) قد تسبب رائحة فم كريهة، اضطراباً هضمياً، وزيادة طفيفة في وقت النزف.
- تداخلات دوائية: أوميغا-3 بجرعات عالية قد تزيد تأثير أدوية سيولة الدم. إذا كان الطفل يتناول الأسبرين أو أي دواء مضاد للتخثر لسبب طبي آخر، فاستشر الطبيب قبل إعطائه مكمل أوميغا-3 بجرعات مركزة. استخدام أوميغا-3 من مصادر طبيعية كسمك السلمون (بمقدار حصتين أسبوعياً) آمن تماماً.
المغنيسيوم (Magnesium): بعض الدراسات الأولية تشير إلى أن المغنيسيوم مع فيتامين B6 قد يساعد في تقليل فرط الحركة والتهيج لدى بعض أطفال التوحد، لكن الأدلة لم تصل بعد إلى مستوى التوصية الرسمية.
- الجرعة للأطفال (4-8 سنوات): 130 ملغ يومياً.
- الجرعة للأطفال (9-13 سنة): 240 ملغ يومياً.
- التحذيرات: الجرعات العالية تسبب إسهالاً. الأطفال الذين لديهم مشكلات في الكلى يجب ألا يتناولوا مكملات المغنيسيوم دون إشراف طبي.
- تداخلات دوائية: المغنيسيوم قد يقلل امتصاص بعض المضادات الحيوية (مثل التتراسيكلين والسيبروفلوكساسين). يُنصح بفصل 2-3 ساعات بين تناول المغنيسيوم وهذه الأدوية.
ملحوظة عن المكملات العشبية: بعض الأهالي يلجؤون إلى مكملات عشبية مثل الكركم (Curcumin) أو زيت السمك المركّز. بالنسبة للكركمين: لا توجد أدلة كافية على فعاليته في علاج أعراض التوحد عند الأطفال. الكركمين بجرعات مكملات مركّزة قد يتداخل مع أدوية سيولة الدم — وإن كان هذا التداخل غير شائع عند أطفال التوحد تحديداً. لكن إذا كان طفلك يتناول أي أدوية أخرى، فأخبر الطبيب قبل إضافة أي مكمل عشبي. استخدام الكركم كتوابل في الطعام بكميات الطبخ العادية آمن تماماً.
يضيف المستشار الدوائي جاسم محمد مراد: “قبل أن تعطي طفلك أي مكمل غذائي، اطلب من طبيبه فحص دم شاملاً يتضمن مستوى فيتامين D، والحديد، والزنك، والمغنيسيوم. المكمل يُعطى فقط حين يُثبت الفحص وجود نقص فعلي، لا بشكل عشوائي.”
ما دور التغذية في دعم طفل التوحد يومياً؟

⚠️ تنبيه: لا يوجد نظام غذائي يعالج اضطراب طيف التوحد. لكن التغذية الجيدة تدعم صحة الدماغ وتحسّن المزاج والطاقة والنوم، وهي عوامل تؤثر مباشرة في سلوك الطفل.
أحد أكبر التحديات التي تواجه أسر أطفال التوحد هو “الانتقائية الشديدة في الطعام” (Food Selectivity). كثير من هؤلاء الأطفال يأكلون أنواعاً قليلة جداً من الطعام — ربما 5 أو 6 أصناف فقط — ويرفضون أي شيء جديد بعنف. هذا ليس “دلعاً”؛ إنه مرتبط بفرط الحساسية الحسية تجاه قوام الطعام أو لونه أو رائحته.
الخطوة الأولى: لا تُجبر الطفل على الأكل أبداً. هذا يأتي بنتائج عكسية ويزيد القلق والمقاومة. بدلاً من ذلك، قدّم الطعام الجديد بجانب الطعام المألوف، واسمح للطفل بلمسه وشمّه دون ضغط لأكله. قد يحتاج الطفل إلى التعرّض لطعام جديد 15-20 مرة قبل أن يقبل تذوقه.
الخطوة الثانية: ركّز على الأطعمة الغنية بالعناصر التي يحتاجها الدماغ:
- الأسماك الدهنية (سلمون، سردين): مصدر طبيعي لأوميغا-3.
- البيض: غني بالكولين (Choline) الضروري لنمو الأغشية العصبية.
- الخضراوات الورقية الداكنة: مصدر للمغنيسيوم والفولات.
- البقوليات والحبوب الكاملة: توفر الطاقة تدريجياً وتمنع تقلبات السكر في الدم التي تُفاقم التهيج.
الخطوة الثالثة: حمية الكازيين والغلوتين (Gluten-Free, Casein-Free Diet – GFCF) يسأل عنها كثير من الأهالي. الحقيقة أن الأدلة العلمية حتى 2026 لا تدعم هذه الحمية كعلاج فعال لاضطراب طيف التوحد. مراجعة كوكرين (Cochrane Review) المنشورة عام 2022 خلصت إلى أن الأدلة “غير كافية” لتوصية بهذه الحمية. لكن إذا كان طفلك يعاني من حساسية مؤكدة للغلوتين أو عدم تحمّل اللاكتوز — وهذا يُشخّص بفحوصات محددة — فإن إزالة هذه المواد من نظامه الغذائي مبررة طبياً.
تنصح الدكتورة علا الأحمد — اختصاصية التغذية العلاجية في موقع وصفة طبية: “تعاملي مع انتقائية طفلك في الطعام بصبر وإبداع. جرّبي تقديم الخضراوات مخلوطة في عصير فواكه، أو مبشورة داخل المعجنات. واحرصي على أن يتناول وجبة إفطار غنية بالبروتين — كالبيض أو اللبنة مع الخبز الأسمر — لأن البروتين الصباحي يُحسّن التركيز والمزاج طوال النهار. وإذا كان طفلك يرفض مجموعات غذائية كاملة (كالخضراوات أو اللحوم)، فاستشيري اختصاصية تغذية لتقييم مدخوله الغذائي وتحديد ما إذا كان يحتاج مكملاً.”
اقرأ أيضاً:
- غذاء طفلك في المدرسة: كيف تبني وجبة تعزز ذكاءه ومناعته وتجنبه التشتت
- حاسبة البروتين اليومي: احسب احتياجك اليومي من البروتين
هل يشير التوحد إلى اضطرابات أخرى في الجسم؟
اضطراب طيف التوحد لا يأتي وحيداً في كثير من الحالات. هناك حالات مرافقة (Comorbidities) يجب أن يبحث عنها الطبيب بنشاط.
الصرع (Epilepsy): نحو 20-30% من الأشخاص المصابين باضطراب طيف التوحد يطوّرون نوبات صرعية في مرحلة ما من حياتهم — مقارنة بـ 1-2% في عموم السكان. الارتباط الفسيولوجي يكمن في الخلل نفسه في توازن الإثارة والتثبيط العصبي (Excitation/Inhibition Imbalance) الذي ذكرناه سابقاً. لذلك يُوصى بإجراء تخطيط كهربية الدماغ (EEG) لأطفال التوحد الذين يُظهرون تراجعاً مفاجئاً في المهارات أو نوبات تحديق غير مفسّرة.
اضطرابات الجهاز الهضمي: الإمساك المزمن، والارتجاع المريئي، وآلام البطن المتكررة شائعة بشكل لافت عند أطفال التوحد. المشكلة أن الطفل غير اللفظي قد لا يستطيع التعبير عن ألمه، فيظهر ذلك على شكل تهيج أو عدوانية يُعتقد خطأً أنها سلوكية محضة. دراسة نُشرت في JAMA Pediatrics عام 2021 وجدت أن أطفال التوحد أكثر عرضة بمقدار 3-4 أضعاف لمشكلات الجهاز الهضمي مقارنة بأقرانهم.
اضطراب نقص الانتباه وفرط الحركة (ADHD): يتزامن مع اضطراب طيف التوحد في نحو 30-50% من الحالات. منذ صدور DSM-5 عام 2013، أصبح بالإمكان تشخيص الحالتين معاً — وهو ما لم يكن مسموحاً في الإصدارات السابقة. التعرّف على وجود ADHD مصاحب مهم لأنه يؤثر على اختيار العلاج.
اضطرابات القلق والاكتئاب: خاصةً عند الأطفال الأكبر سناً والمراهقين ذوي المستوى الأول من التوحد، الذين يُدركون اختلافهم عن أقرانهم ويعانون من العزلة الاجتماعية. هذا الجانب النفسي يحتاج اهتماماً خاصاً ومتابعة مع اختصاصي نفسي.
معلومة سريعة: نقص الحديد والزنك شائعان بين أطفال التوحد بسبب انتقائيتهم الشديدة في الطعام. نقص الحديد يُفاقم اضطرابات النوم وفرط الحركة. فحص الفيريتين (Ferritin) والزنك في الدم ينبغي أن يكون جزءاً من التقييم الروتيني.
اقرأ أيضاً: الصداع النصفي (الشقيقة): المراحل، المحفزات، وأحدث طرق العلاج
كيف تهيّئ منزلاً آمناً ومناسباً حسياً لطفلك؟
بيت طفل التوحد يحتاج تعديلات بسيطة لكنها تصنع فرقاً هائلاً. تخيّل أنك تدخل غرفة مليئة بأصوات صاخبة وأضواء وامضة وروائح قوية — ستشعر بالإرهاق خلال دقائق. هكذا يشعر طفل التوحد في بيئة غير مهيّأة حسياً.
ابدأ بتقليل المحفزات البصرية الزائدة: استخدم إضاءة هادئة ودافئة بدلاً من المصابيح الفلورية الحادة. قلّل الفوضى البصرية في غرفة الطفل — كل شيء في مكانه، والألوان هادئة. خصّص “ركن هدوء” (Calm Corner) مجهزاً بوسائد ثقيلة أو بطانية موزونة (Weighted Blanket) وسماعات عازلة للضوضاء، حيث يلجأ الطفل حين يشعر بالحمل الحسي الزائد.
بالنسبة للأمان الجسدي: أطفال التوحد — خاصةً في المستويين الثاني والثالث — قد لا يُقدّرون الخطر كما يفعل أقرانهم. تأمين النوافذ والأبواب بأقفال إضافية، وتغطية زوايا الأثاث الحادة، وإزالة المواد الكيميائية من متناولهم — كل ذلك ضروري. هناك حالات مأساوية لأطفال توحد غادروا المنزل ليلاً دون أن يشعر أحد. أنظمة الإنذار البسيطة على الأبواب يمكن أن تنقذ حياة.
اقرأ أيضاً: قواعد السلامة في المنزل: كيف تحمي عائلتك من المخاطر الخفية وتتجنب الكوارث
كيف تتعامل مع نوبات الغضب (Meltdowns) دون أن تفقد هدوءك؟
أولاً: نوبة الغضب عند طفل التوحد ليست “نوبة دلع” (Tantrum). هناك فرق جوهري. نوبة الدلع تحدث حين يريد الطفل شيئاً ويستخدم البكاء والصراخ للحصول عليه — وتتوقف حين يحصل عليه أو يُشتّت انتباهه. أما نوبة الانهيار (Meltdown) فتحدث حين يتجاوز الحمل الحسي أو العاطفي قدرة الطفل على التحمل — كأن ينفجر بركان داخلي — والطفل فيها لا يسيطر على نفسه ولا يبحث عن مكسب. محاولة “تأديبه” في هذه اللحظة لن تزيد الأمر إلا سوءاً.
ماذا تفعل فعلياً؟ أولاً: تأكد من سلامته الجسدية وأبعد عنه أي شيء قد يؤذيه. ثانياً: قلّل المحفزات الحسية فوراً — أطفئ التلفاز، اخفض الإضاءة، تحدث بصوت منخفض وهادئ. ثالثاً: لا تحاول لمسه إذا كان يرفض اللمس في تلك اللحظة — بعض الأطفال يتحسنون بالاحتضان الثابت (Deep Pressure)، وبعضهم يسوء حالهم. أنت الخبير بطفلك. رابعاً: بعد أن تنتهي النوبة — وهي ستنتهي — أعطِ الطفل وقتاً للتعافي دون محاضرات أو عتاب. ثم حلّل ما حدث: ما الذي سبق النوبة؟ هل كان هناك تغيير في الروتين؟ هل كانت البيئة مزدحمة أو صاخبة؟ تحديد “المحفّز” هو الخطوة الأولى لتفادي النوبة التالية.
حقيقة طبية: دراسة في مجلة Autism Research عام 2023 أظهرت أن تدريب الأهل على إستراتيجيات إدارة السلوك (Parent-Mediated Interventions) قلّل نوبات الانهيار بنسبة 45% خلال 6 أشهر. تعلّمك أنت كأم أو أب هو أقوى أداة علاجية يملكها طفلك.
اقرأ أيضاً: الإسعافات الأولية: خطوات وإجراءات طبية تنقذ حياتك وقت الطوارئ
لماذا لا يجب أن تنسى نفسك وأنت تدعم طفلك؟
هذه الفقرة لك أنت — الأم التي تسهر الليالي تبحث عن مراكز علاج وتقارن بين البرامج، والأب الذي يعمل ساعات إضافية لتغطية تكاليف الجلسات. الدراسات تُظهر أن أهالي أطفال التوحد يعانون من مستويات أعلى من الإجهاد النفسي والاكتئاب والقلق مقارنة بأهالي الأطفال ذوي الإعاقات الأخرى. وهذا ليس ضعفاً — إنه استجابة طبيعية لعبء هائل.
تؤكد الدكتورة أسيل يغمور — اختصاصية الطب النفسي في موقع وصفة طبية: “صحتك النفسية ليست رفاهية بل ضرورة. طفلك يحتاج أماً وأباً بصحة نفسية جيدة أكثر مما يحتاج ألف جلسة علاجية. ابحث عن مجموعة دعم للأهالي في مدينتك — مجرد الحديث مع أشخاص يفهمون ما تمرّ به يصنع فرقاً كبيراً. ولا تتردد في طلب مساعدة نفسية متخصصة لنفسك إذا شعرت بالاحتراق.”
في السعودية، بدأت مجموعات دعم الأهالي تنتشر في الرياض وجدة والدمام، سواء عبر جلسات حضورية أو مجتمعات إلكترونية. جمعية التوحد السعودية تقدم برامج دعم وتوجيه للأسر. ابحث عنهم ولا تحمل هذا العبء وحدك.
اقرأ أيضاً:
- الطب الشعوري التصنيفي: خريطة الشفاء عبر فك شيفرة المشاعر والأمراض المكبوتة
- لماذا تشعر بالتعب المستمر رغم النوم الكافي؟ الأسباب المخفية والحلول الفعالة
الجنود المجهولون: كيف تدعم إخوة طفل التوحد في المنزل؟
في خضم المواعيد الطبية، وجلسات التخاطب، والتعامل مع نوبات الانهيار، قد يتراجع الانتباه الموجه للإخوة والأخوات (النمطيين) دون قصد من الأهل. الأبحاث النفسية تشير إلى أن إخوة أطفال التوحد قد يطورون شعوراً بالمسؤولية المبكرة، أو يكتمون مشاعر القلق والغيرة لكي لا يزيدوا العبء على والديهم.
كيف تخلق توازناً صحياً؟ أولاً: اشرح لهم حالة أخيهم بلغة تناسب أعمارهم. لا تقل “أخوك مريض”، بل قل “دماغ أخيك يعمل بطريقة مختلفة، وهذا يجعله ينزعج من الأصوات أو يجد صعوبة في الكلام، لكنه يحبنا ونحبه”. ثانياً: خصص وقتاً فردياً (One-on-One Time) لكل طفل من أبنائك — حتى لو كان 20 دقيقة يومياً بعيداً عن أجواء التوحد والضغوط. هذا الوقت يرسل لهم رسالة واضحة: “أنتم أيضاً أولوية، ومشاعركم مهمة”.
ثالثاً: لا تجعلهم معالجين بدلاء. من الرائع أن يلعبوا مع أخيهم ويدعموه، لكن من حقهم أيضاً أن يعيشوا طفولتهم، وأن يستقبلوا أصدقاءهم في المنزل، وألا يتحملوا مسؤولية رعايته بشكل يفوق طاقاتهم العمرية.
كم تكلّف رحلة تشخيص وعلاج طفل التوحد فعلياً؟
الشفافية المادية مهمة لأن كثيراً من الأهالي يترددون في البدء بسبب القلق من التكلفة. إليك صورة تقريبية:
التقييم التشخيصي الشامل: يتراوح عالمياً بين 1,500 و5,000 دولار أميركي. في السعودية، تتراوح التكلفة في العيادات الخاصة بين 3,000 و8,000 ريال سعودي، بينما يُقدَّم مجاناً أو بتكلفة رمزية في المستشفيات الحكومية ومراكز التأهيل التابعة لوزارة الصحة.
جلسات العلاج السلوكي (ABA): تتراوح تكلفة الجلسة الواحدة (60 دقيقة) بين 150 و500 ريال سعودي في العيادات الخاصة. مع أن البرنامج المثالي يتطلب 20-30 جلسة أسبوعياً، فإن كثيراً من الأسر تبدأ بـ 10-15 جلسة وتُكمّل بتدريب الأهل في المنزل.
جلسات علاج النطق والعلاج الوظيفي: تتراوح بين 150 و400 ريال سعودي للجلسة الواحدة. عادة يحتاج الطفل 2-3 جلسات أسبوعياً من كل نوع.
العوامل التي تتحكم في التكلفة: خبرة المعالج ومؤهلاته (BCBA مقابل معالج سلوكي مساعد)، موقع المركز (الرياض وجدة أغلى عموماً من المدن الأصغر)، كثافة البرنامج ومدته، وما إذا كان التأمين الصحي يغطي جزءاً من التكلفة. في السعودية، بدأ مجلس الضمان الصحي بتوسيع تغطية التأمين لخدمات التوحد تدريجياً منذ 2022، لكن التغطية لا تزال تتفاوت بين شركات التأمين.
نصيحة عملية: اسأل عن البرامج الحكومية المجانية أولاً. مراكز الأمير سلطان للتأهيل ومراكز التدخل المبكر التابعة لوزارة التعليم تقدم خدمات مجانية. قوائم الانتظار قد تكون طويلة، لكن التسجيل المبكر يعني وصول طفلك أسرع.
ما الخطة العملية اليومية للتعامل مع اضطراب طيف التوحد؟
هذه خطوات تطبيقية تستطيع أن تبدأ بها اليوم — كأن طبيبك يسلّمك ورقة تعليمات قبل مغادرة العيادة:
- ابنِ روتيناً يومياً ثابتاً بجدول مرئي (صور أو رموز) يفهمه الطفل. علّق الجدول في مكان يراه دائماً. الروتين يمنح الطفل شعوراً بالأمان لأنه يعرف ما سيحدث لاحقاً.
- استخدم التعزيز الإيجابي (مكافأة فورية بعد السلوك المرغوب) بدلاً من العقاب. حدد سلوكاً واحداً تريد تعزيزه كل أسبوع — لا تحاول تغيير كل شيء دفعة واحدة.
- خصّص 15-20 دقيقة يومياً للعب التفاعلي الموجّه مع طفلك: اجلس على مستوى عينيه، تابع اهتمامه (لا تفرض لعبة عليه)، وعلّق لفظياً على ما يفعل (“أنت تبني برجاً! برج طويل!”). هذا التمرين البسيط يعزز التواصل المشترك.
- حضّر لأي تغيير مسبقاً: إذا كنت ستغيّر مساراً في الطريق إلى المدرسة أو ستزور مكاناً جديداً، أخبر الطفل مسبقاً واستخدم صوراً للمكان الجديد إن أمكن. التحضير يقلل القلق.
- راقب “المحفزات الحسية” التي تسبق نوبات الانهيار ودوّنها في دفتر. بعد أسبوعين ستبدأ بملاحظة أنماط — وهذا يمنحك القدرة على التدخل قبل وقوع النوبة.
- اطلب من فريق العلاج تدريبك على الإستراتيجيات المستخدمة في الجلسات حتى تطبّقها في المنزل. الاستمرارية بين العيادة والمنزل تضاعف فعالية العلاج.
- لا تعزل طفلك اجتماعياً. ابدأ بمواقف اجتماعية صغيرة ومحكومة (زيارة طفل واحد، لعب في حديقة هادئة) بدلاً من الحفلات الكبيرة المربكة.
الوصفة الطبية من موقعنا
- اعتنِ بنوم طفلك كأنه دواء. النوم الكافي يسمح للدماغ بإعادة تنظيم الشبكات العصبية وتعزيز التعلّم الذي حدث في أثناء النهار. هرمون النمو (Growth Hormone) يُفرَز أساساً في أثناء النوم العميق. حافظ على موعد نوم ثابت لا يتغير حتى في عطلة نهاية الأسبوع، واخلق طقساً مسائياً هادئاً (حمام دافئ، إضاءة خافتة، قصة قصيرة) يُعلن لدماغ الطفل أن وقت الراحة قد حان.
- أدخل الحركة الجسدية المنتظمة يومياً. السباحة والمشي والتسلق ليست مجرد “تمارين” — بل أدوات فسيولوجية تُنظّم الجهاز العصبي الذاتي (Autonomic Nervous System) وتُعيد توازن الإثارة والتثبيط. دراسة نُشرت في Research in Autism Spectrum Disorders عام 2023 أظهرت أن 30 دقيقة من النشاط البدني المتوسط يومياً قللت السلوكيات النمطية بنسبة 20%.
- قلّل الحمل الالتهابي عبر الغذاء. الالتهاب العصبي المجهري (Neuroinflammation) من الآليات المرتبطة بالتوحد كما ذكرنا. الأطعمة الغنية بمضادات الأكسدة — كالتوت الأزرق والبروكلي والجوز — تساعد في تقليل الجذور الحرة (Free Radicals) وتخفيف الالتهاب. هذا لا يعالج التوحد، لكنه يُهيّئ بيئة دماغية أفضل للتعلّم.
- درّب أمعاء طفلك. محور الأمعاء-الدماغ (Gut-Brain Axis) أصبح من أكثر مجالات البحث إثارة في علم التوحد. تنوع البكتيريا النافعة في الأمعاء يؤثر في إنتاج النواقل العصبية مثل السيروتونين (الذي يُنتج 90% منه في الأمعاء). أضف أطعمة مختمرة (كاللبن الطبيعي) وأطعمة غنية بالألياف (كالشوفان) إلى نظامه الغذائي تدريجياً. الأدلة لا تزال ناشئة، لكنها واعدة.
- وفّر لطفلك “استراحة حسية” مقصودة. بدلاً من أن تنتظر وصوله إلى نقطة الانهيار، جدوِل فترات هدوء قصيرة (5-10 دقائق) بعد كل نشاط مكثف. هذه الاستراحات تسمح للجهاز العصبي بإعادة ضبط نفسه — كأنك تُعيد تشغيل حاسوب بدأ يسخن.
- تحدّث مع طفلك حتى لو لم يتكلم بعد. اللغة المسموعة تبني مسارات عصبية حتى قبل أن يبدأ الطفل بالنطق. صِف ما تفعله، ما يفعله هو، ما ترى حولك. اجعل حديثك بسيطاً، بطيئاً، ومتكرراً. هذا أفضل “مكمّل لغوي” مجاني يمكنك تقديمه.
اقرأ أيضاً: حاسبة النوم حسب العمر
علامات طيف التوحد الخفيف عند الأطفال: كيف لا تفوتك؟
هذا القسم يستهدف تحديداً الأطفال في المستوى الأول من طيف التوحد — أولئك الذين قد يبدون “طبيعيين” ظاهرياً لكنهم يعانون بصمت. هؤلاء الأطفال غالباً يتأخر تشخيصهم لسنوات لأن أعراضهم “تُخفى” خلف ذكاء عالٍ أو لغة سليمة.
العلامات الخفيفة التي يجب ألا تتجاهلها: الطفل الذي يتكلم بطلاقة لكنه يتحدث بنبرة رتيبة أو “آلية”، أو يستخدم لغة بالغة لا تناسب عمره. الطفل الذي يعرف معلومات مدهشة عن موضوع واحد (كالديناصورات أو القطارات) لكنه لا يستطيع إجراء محادثة عادية مع قرينه. الطفل الذي يلعب بجوار الأطفال الآخرين لكن ليس معهم. الطفل الذي ينزعج بشدة من تغييرات “بسيطة” في الروتين — كتغيير مقعده في الفصل أو تغيير نوع الحليب.
عند الفتيات تحديداً، يكون التشخيص أصعب لأنهن يُتقنّ ما يُسمّى “التقنّع الاجتماعي” (Social Masking أو Camouflaging) — أي تقليد سلوكيات الأقران لإخفاء صعوباتهن. دراسة نُشرت في Journal of Autism and Developmental Disorders عام 2022 أظهرت أن الفتيات يُشخَّصن في المتوسط بعد الأولاد بسنتين إلى ثلاث سنوات، مما يعني فقدان سنوات ثمينة من التدخل المبكر.
نقطة تستحق الانتباه: إذا كان طفلك ذكياً ومتفوقاً دراسياً لكنه يعاني من صعوبات اجتماعية واضحة ونوبات قلق شديد ويقاوم التغيير بعنف — فلا تستبعد احتمال وجود اضطراب طيف التوحد في المستوى الأول. التفوق الأكاديمي لا ينفي التوحد.
حين يكبر طفلك: تحديات المراهقة والبلوغ على طيف التوحد
معظم المقالات تركز على الطفولة المبكرة، لكن طفل التوحد سيكبر ليصبح مراهقاً ثم بالغاً. مرحلة البلوغ تجلب معها تغيّرات هرمونية وجسدية تكون مربكة لأي مراهق، فكيف بمراهق يعاني أصلاً من صعوبات في معالجة المدخلات الحسية وفهم التغيرات؟
في هذه المرحلة، يصبح التدريب على الاستقلالية الشخصية (كالعناية بالنظافة الشخصية والخصوصية) أولوية قصوى. المراهق على طيف التوحد قد لا يدرك القواعد الاجتماعية المعقدة المرتبطة بالبلوغ، لذا يجب تعليمه إياها بشكل مباشر وصريح، باستخدام القصص الاجتماعية (Social Stories) والتعليمات البصرية المباشرة بعيداً عن التلميحات.
التحدي الأكبر الآخر في مرحلة المراهقة — خاصة لذوي المستوى الأول — هو الوعي بالذات. المراهق يبدأ بملاحظة اختلافه عن أقرانه بشكل أعمق، مما قد يجعله عرضة للتنمر أو العزلة، ويرفع معدلات القلق والاكتئاب. في هذه المرحلة، يجب أن يتحول التركيز من “تعديل السلوك” إلى “بناء جودة الحياة”، من خلال التركيز على نقاط قوته، وإشراكه في أندية أو مجتمعات تهتم بهواياته واهتماماته الخاصة (مثل نوادي البرمجة، أو الفنون، أو الروبوتات)، حيث يمكنه بناء صداقات مع أشخاص يشاركونه الشغف نفسه في بيئة آمنة تتقبل اختلافه.
ماذا عن الحوامل والمرضعات: كيف تحمين طفلك المستقبلي؟
⚠️ تنبيه طبي: هذه الفقرة لا تعني أن الأم تستطيع “منع” التوحد — لأن معظم عوامل الخطر وراثية ولا يمكن التحكم فيها. لكن هناك عوامل بيئية يمكن تقليلها.
المسموح والآمن:
- تناول حمض الفوليك (Folic Acid) قبل الحمل وفي أثنائه (400-800 ميكروغرام يومياً) مرتبط في بعض الدراسات بتقليل خطر التوحد. حمض الفوليك ضروري لنمو الأنبوب العصبي (Neural Tube) للجنين في الأسابيع الأولى.
- الحفاظ على مستوى صحي من فيتامين D في أثناء الحمل.
- المتابعة الدورية مع طبيب التوليد والالتزام بجدول الفحوصات.
- الرضاعة الطبيعية آمنة تماماً ومفيدة لنمو الدماغ — لا يوجد أي دليل على أنها تسبب أو تُفاقم التوحد.
المحظور أو الذي يشكل خطراً:
- حمض الفالبرويك (Valproic Acid / Depakote): يُستخدم لعلاج الصرع واضطراب ثنائي القطب. تناوله في أثناء الحمل يرفع خطر إصابة الجنين باضطراب طيف التوحد بنسبة 2-3 أضعاف، ويرتبط أيضاً بتشوهات خلقية. الآلية: الفالبرويك يثبّط إنزيم الهيستون دياسيتيلاز (Histone Deacetylase – HDAC)، مما يُغيّر التعبير الجيني في أثناء المراحل الحرجة لنمو الدماغ.
- الكحول والتدخين: مرتبطان بتأخر النمو العصبي عموماً ويُفاقمان عوامل الخطر.
- التعرض لملوثات بيئية ثقيلة: مثل الرصاص والزئبق بتراكيز عالية.
إذا كنتِ حاملاً وتتناولين أي دواء مزمن — خاصة أدوية الصرع أو الأدوية النفسية — فاستشيري طبيب التوليد فوراً لمراجعة خطة الدواء. لا تُوقفي أي دواء بنفسك، لأن التوقف المفاجئ قد يكون أخطر من الدواء نفسه.
اقرأ أيضاً:
هل يمكن الشفاء من التوحد بالتدخل المبكر؟
دعني أكون صادقاً معك تماماً. الإجابة العلمية الدقيقة: لا، اضطراب طيف التوحد ليس مرضاً يُشفى منه بالمعنى الطبي التقليدي. لكن — وهذا “لكن” ضخمة — التدخل المبكر يمكن أن يغيّر مسار حياة الطفل تغييراً جذرياً. بعض الأطفال الذين يبدؤون التدخل المكثف قبل عمر الثالثة يتحسنون إلى درجة أنهم لا يستوفون معايير التشخيص لاحقاً — وهذا ما يسمّيه الباحثون “النتيجة المثلى” (Optimal Outcome). هل يعني هذا أنهم “شُفوا”؟ الأرجح أن دماغهم تكيّف وأعاد تنظيم مساراته العصبية بمساعدة التدخل، لكنهم قد يظلون يواجهون تحديات خفية.
رقم لافت: دراسة في جامعة كونيتيكت الأميركية نُشرت عام 2023 تتبّعت 213 طفلاً شُخّصوا مبكراً وبدؤوا تدخلاً مكثفاً، ووجدت أن 9% منهم وصلوا إلى “النتيجة المثلى” — أي لم يعودوا يستوفون معايير التشخيص — وأن 71% إضافيين تحسنوا بمقدار مستوى واحد على الأقل.
يُلخّص الدكتور عبد الرحمن الصباغ — خبير طب الأطفال وحديثي الولادة في موقع وصفة طبية فلسفة التدخل المبكر بعبارة جميلة: “لا تسألني هل سيُشفى طفلي. اسألني: ما أفضل نسخة من طفلي يمكننا الوصول إليها معاً؟ — هذا هو السؤال الذي يستحق أن نعمل من أجله.”
خاتمة: طفلك ليس تشخيصاً بل إنسان فريد
اضطراب طيف التوحد ليس نهاية القصة — إنه بداية فصل مختلف. فصل يتطلب منك صبراً أكثر وعلماً أعمق وحباً مختلفاً — ليس أكثر ولا أقل، بل مختلفاً في شكله. طفلك الذي يرفرف بيديه حين يفرح، أو يحفظ أسماء كل أنواع السيارات، أو يجد راحته في ترتيب ألعابه في خط مستقيم — هذا الطفل يملك عالماً داخلياً ثرياً ينتظر من يفهمه ويدعمه.
التدخل المبكر يصنع فرقاً حقيقياً وملموساً ومُثبتاً علمياً. لا تنتظر. لا تستمع لمن يقول لك “انتظر سنة وشوف”. إذا لاحظت أي علامة مقلقة — مهما بدت صغيرة — احجز موعداً مع طبيب أطفال مختص في النمو. اطلب تقييماً نمائياً. ابدأ الرحلة اليوم.
والآن أسألك: هل حجزت لطفلك موعد فحص نمائي لهذا العام؟
اقرأ أيضاً: صندوق الإسعافات الأولية: كيف تنقذ حياة من تحب في اللحظات الحرجة؟
؟ أسئلة شائعة حول اضطراب طيف التوحد
بيان المصداقية والمنهجية العلمية
يلتزم موقع وصفة طبية بمعايير صارمة في إعداد المحتوى الطبي وتدقيقه، وذلك عبر:
- الاستناد إلى دراسات علمية محكّمة ومنشورة في مجلات طبية معتمدة (مثل The Lancet وJAMA وNature).
- مراجعة كل مقال من قِبَل طبيب أو أكثر من ذوي الاختصاص المباشر.
- تدقيق المصادر والمراجع بواسطة متخصص مستقل.
- تحديث المعلومات بصورة دورية لمواكبة أحدث الإرشادات الطبية الدولية.
- الفصل الواضح بين المعلومات العلمية الموثقة والآراء والتوصيات التطبيقية.
نؤمن بأن القارئ يستحق معلومات صادقة ودقيقة ومراجعة — لا محتوى منسوخاً أو مُعادَ صياغته دون تحقق.
البروتوكولات والدلائل الطبية الرسمية المعتمدة
يستند هذا المقال إلى الإرشادات والبروتوكولات الدولية والإقليمية التالية:
- الأكاديمية الأميركية لطب الأطفال (AAP) 2020: إرشادات تشخيص وإدارة اضطراب طيف التوحد — Pediatrics 145(1).
- الدليل التشخيصي والإحصائي للاضطرابات النفسية (DSM-5-TR) 2022: معايير تشخيص ASD ومستوياته الثلاثة — الجمعية الأميركية للطب النفسي.
- منظمة الصحة العالمية (WHO) 2023: صحيفة وقائع اضطراب طيف التوحد — التعريف والانتشار والتوصيات.
- هيئة الغذاء والدواء الأميركية (FDA): اعتماد الريسبيريدون 2006 والأريبيبرازول 2009 لإدارة التهيج المرتبط بالتوحد.
- برنامج التوحد السعودي — وزارة الصحة السعودية: دليل الكشف المبكر والتدخل في المملكة العربية السعودية.
- الهيئة الصحية بأبوظبي (HAAD) — الإمارات العربية المتحدة: بروتوكولات التقييم النمائي وخدمات التدخل المبكر.
- المعاهد الوطنية للصحة الأميركية (NIH) 2024: ملخص الأبحاث الحديثة في علم الأعصاب المتعلق باضطراب طيف التوحد.
المصادر والمراجع
- Maenner, M. J., et al. (2023). Prevalence and characteristics of autism spectrum disorder among children aged 8 years. MMWR Surveillance Summaries, 72(2), 1-14. doi:10.15585/mmwr.ss7202a1
- أحدث تقدير لانتشار التوحد من مراكز السيطرة على الأمراض الأميركية (CDC).
- Hviid, A., et al. (2019). Measles, mumps, rubella vaccination and autism: a nationwide cohort study. Annals of Internal Medicine, 170(8), 513-520. doi:10.7326/M18-2101
- الدراسة الدنماركية الكبرى التي نفت العلاقة بين لقاح MMR والتوحد.
- Bai, D., et al. (2019). Association of genetic and environmental factors with autism in a 5-country cohort. JAMA Psychiatry, 76(10), 1035-1043. doi:10.1001/jamapsychiatry.2019.1411
- دراسة دولية تؤكد أن الوراثة تفسّر نحو 80% من خطر التوحد.
- Estes, A., et al. (2015). Long-term outcomes of early intervention in 6-year-old children with autism spectrum disorder. Journal of the American Academy of Child & Adolescent Psychiatry, 54(7), 580-587. doi:10.1016/j.jaac.2015.04.005
- دراسة طولية تُثبت فعالية التدخل المبكر المكثف.
- Vargas, D. L., et al. (2005; updated analysis 2020). Neuroglial activation and neuroinflammation in the brain of patients with autism. Annals of Neurology, 57(1), 67-81. doi:10.1002/ana.20315
- دراسة مرجعية من جامعة جونز هوبكنز حول الالتهاب العصبي في التوحد.
- Rubenstein, J. L. R. & Merzenich, M. M. (2003; extensively cited through 2024). Model of autism: increased ratio of excitation/inhibition in key neural systems. Genes, Brain and Behavior, 2(5), 255-267. doi:10.1034/j.1601-183X.2003.00037.x
- الورقة المؤسسة لنظرية اختلال توازن الإثارة والتثبيط في التوحد.
- World Health Organization (WHO). (2023). Autism spectrum disorders: Fact sheet. https://www.who.int/news-room/fact-sheets/detail/autism-spectrum-disorders
- صحيفة وقائع منظمة الصحة العالمية حول التوحد.
- Centers for Disease Control and Prevention (CDC). (2024). Autism Spectrum Disorder (ASD): Signs and symptoms. https://www.cdc.gov/autism/signs-symptoms/
- دليل العلامات والأعراض من مراكز السيطرة على الأمراض.
- National Institute of Mental Health (NIMH). (2024). Autism Spectrum Disorder. https://www.nimh.nih.gov/health/topics/autism-spectrum-disorders-asd
- نظرة شاملة من المعهد الوطني للصحة النفسية الأميركي.
- American Academy of Pediatrics (AAP). (2020). Identification, evaluation, and management of children with ASD. Pediatrics, 145(1). doi:10.1542/peds.2019-3447
- إرشادات الأكاديمية الأميركية لطب الأطفال لتشخيص وإدارة التوحد.
- European Medicines Agency (EMA). (2023). Risperidone and Aripiprazole: Summary of Product Characteristics for pediatric ASD-related irritability. https://www.ema.europa.eu
- معلومات دوائية أوروبية حول أدوية التهيج المرتبط بالتوحد.
- American Psychiatric Association. (2022). Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition, Text Revision (DSM-5-TR). Washington, DC: APA Publishing.
- المرجع التشخيصي الأساسي لاضطراب طيف التوحد.
- Volkmar, F. R. & Wiesner, L. A. (2009). A Practical Guide to Autism: What Every Parent, Family Member, and Teacher Needs to Know. Wiley.
- كتاب مرجعي عملي للأهالي والمعلمين.
- Lord, C., et al. (2018). Autism spectrum disorder. The Lancet, 392(10146), 508-520. doi:10.1016/S0140-6736(18)31129-2
- مراجعة شاملة من أبرز باحثي التوحد في مجلة The Lancet.
- Ssucharewa, G. & Wolff, S. (1996; reprinted and discussed 2022). The first account of the syndrome Asperger described? Translation of a paper by Ssucharewa 1926. European Child & Adolescent Psychiatry, 5, 119-132.
- للمهتمين بالسياق التاريخي لاكتشاف التوحد.
قراءات إضافية ومصادر للتوسع
- Geschwind, D. H. & State, M. W. (2015). Gene hunting in autism spectrum disorder: on the path to precision medicine. The Lancet Neurology, 14(11), 1109-1120. doi:10.1016/S1474-4422(15)00044-7
- لماذا نقترح قراءته؟ هذه المراجعة تشرح بتفصيل مدهش كيف يبحث العلماء عن الجينات المسببة للتوحد، وكيف يمكن أن يقود ذلك إلى “طب دقيق” يُصمَّم فيه العلاج وفقاً للتركيبة الجينية لكل طفل.
- Rogers, S. J. & Dawson, G. (2020). Early Start Denver Model for Young Children with Autism: Promoting Language, Learning, and Engagement (2nd ed.). Guilford Press.
- لماذا نقترح قراءته؟ هذا الكتاب هو المرجع الأساسي لنموذج دنفر للتدخل المبكر — أحد أكثر البرامج المدعومة بالأدلة فعالية لأطفال التوحد دون سن الخامسة. مفيد للمعالجين والأهالي على حد سواء.
- Lai, M.-C., Lombardo, M. V., & Baron-Cohen, S. (2014). Autism. The Lancet, 383(9920), 896-910. doi:10.1016/S0140-6736(13)61539-1
- لماذا نقترح قراءته؟ مراجعة موسوعية تغطي البيولوجيا العصبية والتقييم والتدخلات والنتائج طويلة المدى — من أكثر الأوراق استشهاداً في تاريخ أبحاث التوحد.
إذا كنت تقرأ هذا المقال لأنك قلق على طفلك — فأنت بالفعل تفعل الشيء الصحيح. المعرفة هي الخطوة الأولى، والخطوة الثانية هي أن تلتقط الهاتف الآن وتحجز موعداً مع طبيب أطفال مختص في النمو. لا تؤجّل. كل يوم يمرّ مبكراً في عمر طفلك هو فرصة ذهبية لدماغه. شارك هذا المقال مع أي أم أو أب تعرف أنهم يحتاجون هذه المعلومات — فربما تكون أنت السبب في تغيير حياة طفل.
تحذير طبي وإخلاء مسؤولية
المحتوى الوارد في هذا المقال على موقع وصفة طبية مُعدٌّ لأغراض التثقيف الصحي العام فقط، ولا يُشكّل نصيحة طبية متخصصة ولا تشخيصاً ولا خطة علاجية.
لا تستخدم هذه المعلومات بديلاً عن استشارة طبيب مؤهل أو فريق طبي متخصص. اضطراب طيف التوحد حالة طبية تتطلب تقييماً فردياً متخصصاً دقيقاً لكل طفل على حدة.
الجرعات الدوائية والمكملات الغذائية المذكورة في هذا المقال هي معلومات مرجعية عامة مستندة إلى المصادر العلمية المعتمدة، ولا تُطبَّق دون إشراف طبيب مختص. موقع وصفة طبية غير مسؤول عن أي قرار طبي يُتخذ بناءً على هذا المحتوى بمعزل عن استشارة طبية متخصصة.
كتب بواسطة هيئة التحرير الطبية — وصفة طبية