المغص عند الأطفال الرضع: الأسباب الطبية وأفضل الطرق المجربة لتهدئة طفلك
كيف تتعاملين مع نوبات البكاء الحاد وتميّزين بين المغص الطبيعي والعلامات التحذيرية؟

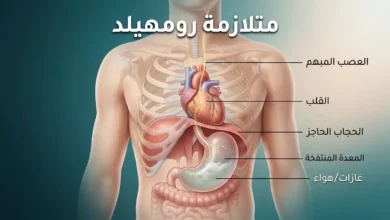
المغص عند الأطفال حالة وظيفية شائعة تصيب نحو 20% إلى 25% من الرضع خلال الأسابيع الستة الأولى من العمر. يتجلى ببكاء شديد يتجاوز ثلاث ساعات يومياً، ويتلاشى تلقائياً عند بلوغ الشهر الثالث أو الرابع. لا يرتبط بمرض عضوي محدد عند الرضيع السليم، لكنه يستدعي متابعة طبية حين تظهر علامات تحذيرية مرافقة.
المعلومات الواردة في هذا المقال هي للتثقيف الصحي فقط ولا تغني بأي حال عن استشارة الطبيب المختص.
📌 حقائق أساسية
- المغص يصيب 20% إلى 25% من الرضع — أنتِ لستِ وحدكِ.
- يبدأ عادةً بعد الأسبوع الثاني ويختفي عند الشهر الثالث أو الرابع.
- لا يدل على مرض عضوي — طفلكِ سليم وينمو بشكل طبيعي.
- السبب الجوهري: جهاز هضمي وعصبي لم يكتمل نضجه بعد.
🛠️ أدوات تهدئة فعالة
- التقميط الآمن + وضعية كرة القدم + الضوضاء البيضاء.
- التجشؤ في منتصف كل رضعة — لا في نهايتها فقط.
- البقاء رأسياً 15 دقيقة بعد الرضاعة.
- تدليك البطن دائرياً في اتجاه عقارب الساعة.
🚨 العلامات التحذيرية — راجعي الطبيب فوراً
- حرارة فوق 38 درجة مئوية قياساً شرجياً.
- إقياء قذفي بقوة بعد كل رضعة.
- دم في البراز أو براز أسود قطراني.
- خمول غير معتاد أو فقدان واضح للوزن.
⚠️ تحذير لا يُهمَل
- لا تُعطي الرضيع ماءً أو أعشاباً قبل 6 أشهر إلا بإشراف طبي.
- لا تُغيّري نوع الحليب دون استشارة طبيب الأطفال.
- لا تهزّي الطفل بعنف أبداً — ضعيه في سريره واخرجي لخمس دقائق.
- البروبيوتيك (L. reuteri) فعّال مع الرضاعة الطبيعية — بإشراف طبي.
هل استيقظتِ يوماً في الثالثة فجراً على صراخ طفلكِ الرضيع دون أن تعرفي سبباً واضحاً؟ حاولتِ إرضاعه، وتغيير حفاضته، وهدهدته، لكن البكاء لم يتوقف. تسارعت دقات قلبكِ وبدأتِ تسألين نفسكِ: هل هناك خطب ما؟ أنتِ لستِ وحدكِ في هذا الشعور. ملايين الأمهات حول العالم يمررن بالتجربة ذاتها كل عام. في هذا المقال ستجدين شرحاً علمياً واضحاً لما يحدث فعلاً داخل بطن طفلكِ، وخطوات عملية مجرّبة تساعدكِ على تهدئته وحماية صحتكِ النفسية أيضاً.
تخيّلي هذا المشهد: أم شابة اسمها نورة، تسكن في الرياض، أنجبت طفلها الأول قبل أربعة أسابيع. كل مساء عند السابعة تقريباً يبدأ طفلها بالصراخ بلا توقف لساعتين أو أكثر. راجعت طبيب الأطفال فأكد لها أن وزنه طبيعي ونموه ممتاز. نصحها بتقنية التقميط وتعديل وضعية الرضاعة. بعد أسبوع واحد فقط من تطبيق النصائح انخفضت مدة البكاء إلى النصف تقريباً. لم تختفِ النوبات تماماً، لكن نورة أصبحت تفهم ما يجري وتتعامل معه بثقة بدلاً من القلق. الخلاصة العملية من هذا المثال: فهم طبيعة مغص الرضع وتطبيق التقنيات الصحيحة يغيّران التجربة كلياً حتى لو لم يختفِ البكاء فوراً.
ما هو مغص الرضع وكيف يختلف عن البكاء الطبيعي؟
كل رضيع يبكي؛ هذه هي لغته الوحيدة للتعبير عن الجوع أو التعب أو الحاجة إلى تغيير الحفاض. البكاء الطبيعي عادةً يتوقف حين تلبّين حاجة الطفل: ترضعينه فيهدأ، تحملينه فيسكن. لكن المغص عند الأطفال قصة مختلفة تماماً. الطفل يبكي بحدة وبصوت يشبه الصراخ الحاد، ولا يستجيب لأي محاولة تهدئة واضحة، رغم أنه سليم تماماً ولا يعاني من جوع أو مرض.
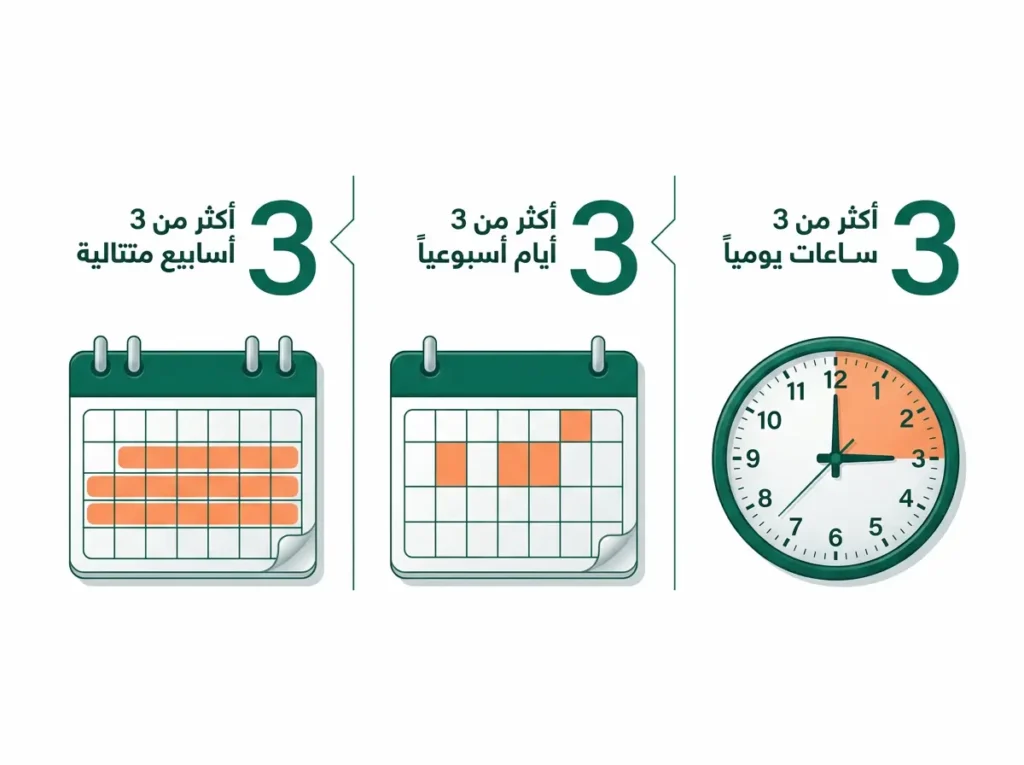
الأطباء يستخدمون ما يُعرف بقاعدة الثلاثات (Rule of 3s) لتشخيص المغص تشخيصاً سريرياً. هذه القاعدة صاغها طبيب الأطفال الأمريكي موريس ويسل عام 1954 وما زالت مرجعاً أساسياً حتى اليوم: بكاء لأكثر من 3 ساعات يومياً، لأكثر من 3 أيام في الأسبوع، لمدة تتجاوز 3 أسابيع متتالية، في رضيع يتغذى جيداً وينمو على نحو طبيعي. معايير روما الرابعة (Rome IV Criteria) المعتمدة عالمياً في طب الجهاز الهضمي الوظيفي خفّفت الشرط الزمني قليلاً وجعلت التشخيص ممكناً حين يستمر البكاء أسبوعاً واحداً فقط بنفس النمط. الفرق بين المغص والبكاء الطبيعي للرضيع يتلخص في أن البكاء العادي له سبب واضح وينتهي حين تُلبّى الحاجة، بينما نوبة المغص تبدأ وتنتهي دون سبب مفهوم ظاهرياً.
حقيقة طبية: وفقاً لمعايير روما الرابعة (Rome IV) الصادرة عام 2016 والمحدَّثة عام 2023، يُصنَّف مغص الرضع ضمن الاضطرابات الوظيفية المعدية المعوية (Functional Gastrointestinal Disorders) ولا يُعَدُّ مرضاً عضوياً.
اقرأ أيضاً:
لماذا تُعَدُّ الأسابيع الأولى من عمر الطفل الأكثر عرضة للمغص؟
هنا يأتي ما أسمّيه “المفتاح الذي لا يجده كثير من الآباء في المقالات السطحية.” معظم المصادر تكتفي بالقول إن الجهاز الهضمي غير مكتمل، لكن الصورة أعمق من ذلك بكثير. فلنفهم ما يحدث فعلاً.
جهاز طفلكِ الهضمي في أسابيعه الأولى يشبه مصنعاً افتُتح للتو: المعدات موجودة لكنها لم تُختبر بعد تحت ضغط العمل الحقيقي. الأمعاء الدقيقة تتعلم كيف تنسّق حركتها التموجية (Peristalsis)، والبكتيريا النافعة لم تستقر بعد في مواضعها الصحيحة، والإنزيمات الهاضمة لم تصل إلى ذروة كفاءتها. كل هذا يعني أن فقاعة هواء صغيرة ابتلعها الرضيع في أثناء الرضاعة قد تتحول إلى مصدر ألم مزعج يستمر ساعات. أضف إلى ذلك أن الجهاز العصبي المركزي لدى الرضيع يعالج المنبّهات بطريقة مبالغ فيها في هذه المرحلة؛ فما نشعر به نحن البالغين كانزعاج بسيط قد يشعر به الرضيع كألم حقيقي.
النقطة التي تهمكِ عملياً: إذا كان طفلكِ في عمر أسبوعين إلى ستة أسابيع وبدأ ببكاء مسائي شديد، فالاحتمال الأكبر أنكِ أمام مغص الرضع الكلاسيكي. لا تفزعي، لكن لا تتجاهلي أيضاً أي علامة غير مألوفة سنتحدث عنها لاحقاً.
الرضع الخدج (المبتسرون) ومغص الرضع: متى يبدأ ومتى ينتهي؟
كثيراً ما تتساءل أمهات الأطفال الخدج: “طفلي عمره شهران ولم يبدأ المغص، هل نحن في أمان؟” أو “بدأ المغص متأخراً جداً، هل هذا طبيعي؟” السر هنا يكمن في ما يُعرف بـ “العمر المصحح” (Adjusted Age).
إذا وُلد طفلكِ مبكراً بأربعة أسابيع، فإن جهازه الهضمي والعصبي يحتاج إلى هذا الوقت الإضافي ليلحق بركب النضج. لذا، تبدأ نوبات المغص عند الخدج عادةً بعد أسبوعين إلى ستة أسابيع من موعد الولادة الأصلي المتوقع، وليس من تاريخ الولادة الفعلي. هذا يعني أن المغص قد يبدأ متأخراً وينتهي متأخراً مقارنة بالرضع مكتملي النمو. القاعدة الذهبية هنا: احسبي عمر طفلكِ بناءً على موعد ولادته المتوقع لتعرفي متى تتوقعين ذروة النوبات ومتى ستنحسر، ولا تقارني جدوله الزمني بجدول الأطفال الذين وُلدوا في موعدهم الطبيعي.
كيف يبدو الرضيع في أثناء نوبة المغص؟
لن أعطيكِ قائمة أعراض جافة. بدلاً من ذلك، تخيّلي المشهد كاملاً كما يصفه لي الآباء في العيادة يومياً.
الطفل يبدأ بالبكاء فجأة — غالباً في أواخر فترة ما بعد الظهر أو المساء — وكأن مفتاحاً ضُغط عليه. الصوت يختلف عن بكائه المعتاد: أعلى، أكثر حدة، أشبه بالصراخ المتواصل الذي لا ينقطع حتى لالتقاط النَفَس أحياناً. وجهه يحمرّ أو يميل إلى اللون الداكن. يديه تنقبضان بقوة كأنه يمسك شيئاً غير مرئي. ساقاه تنسحبان نحو بطنه ثم تمتدان فجأة، وظهره يتقوس إلى الخلف. البطن قد تبدو منتفخة قليلاً عند اللمس. ومما يثير حيرة الأهل أن الطفل قد يخرج غازات في أثناء النوبة، فيظنون أن الغازات هي السبب الوحيد؛ إذ إن خروج الغازات عند حديثي الولادة غالباً نتيجة البكاء الشديد نفسه وابتلاع الهواء المرافق له وليس بالضرورة السبب الأصلي.
هل تعلم؟ أظهرت دراسة نُشرت في مجلة The Journal of Pediatrics عام 2019 أن نوبات المغص تبلغ ذروتها عند عمر ستة أسابيع ثم تبدأ بالتراجع تدريجياً، وتختفي تماماً عند نحو 90% من الرضع بحلول الشهر الرابع.
ما الأسباب الطبية والنظريات العلمية وراء مغص الرضع؟
حتى عام 2026 لا يوجد سبب واحد مؤكد للمغص، وهذا بحد ذاته يُعَدُّ معلومة تطمينية: لأن غياب سبب عضوي محدد يعني أن طفلكِ سليم. لكن الأبحاث الحديثة رسمت خريطة واضحة لعدة عوامل تتضافر معاً.
العامل الأول هو عدم اكتمال نضج الجهاز الهضمي. أمعاء الرضيع لا تملك الكفاءة الكاملة في تنسيق الانقباضات العضلية، مما يبطئ مرور الغازات ويسبب تمدداً مؤلماً في جدار الأمعاء. العامل الثاني هو ابتلاع الهواء (Aerophagia) في أثناء الرضاعة، خصوصاً حين يكون التقام الحلمة غير محكم أو حين تكون فتحة حلمة الرضّاعة الصناعية واسعة جداً. هذا الهواء يتراكم في الأمعاء ويتحول إلى غازات مؤلمة. إذاً نحن أمام حلقة مفرغة: هواء يدخل، غازات تتراكم، ألم يسبب بكاء، بكاء يسبب ابتلاع مزيد من الهواء.
من ناحية أخرى، بروتين حليب البقر (Cow’s Milk Protein) يمثّل مشتبهاً به رئيساً. بعض الرضع يُظهرون حساسية أو عدم تحمل لبروتينات حليب البقر الموجودة في الحليب الصناعي أو حتى تلك التي تنتقل عبر حليب الأم حين تتناول الأم منتجات الألبان. دراسة نُشرت في مجلة Pediatrics عام 2019 أكدت أن إزالة بروتين حليب البقر من غذاء الأم المرضع أو استبدال الحليب الصناعي بحليب مُحلَّل بروتينياً (Extensively Hydrolyzed Formula) أدى إلى انخفاض ملحوظ في مدة البكاء عند مجموعة فرعية من الرضع المصابين بالمغص.
السؤال الذي يتكرر كثيراً: هل حليب الأم يسبب غازات للرضيع؟ الإجابة الدقيقة هي أن حليب الأم نفسه لا يسبب غازات، لكن بعض الأطعمة التي تتناولها الأم — مثل منتجات الألبان، والبصل، والقرنبيط، والكافيين بكميات كبيرة — قد تنتقل مكوناتها عبر الحليب وتسبب انزعاجاً هضمياً لدى بعض الرضع الحساسين. الكلمة المفتاحية هنا هي “بعض”؛ ليس كل رضيع يتأثر.
معلومة سريعة: اختلال توازن البكتيريا النافعة (Gut Microbiome Dysbiosis) في أمعاء الرضيع أصبح محوراً بحثياً ساخناً. دراسة منشورة في مجلة Gut Microbes عام 2023 وجدت أن الرضع المصابين بالمغص لديهم تنوع بكتيري أقل وتركيز أعلى من بكتيريا بروتيوباكتيريا (Proteobacteria) المرتبطة بإنتاج الغازات مقارنة بالرضع الأصحاء.
العامل الأخير الذي أودّ تسليط الضوء عليه هو فرط التحفيز الحسي (Sensory Overstimulation). الرضيع في أسابيعه الأولى لا يملك آلية ناضجة لتصفية المنبهات البيئية. الأصوات، الأضواء، حركة الأشخاص حوله، تغيّر درجة الحرارة — كلها تتراكم طوال النهار حتى يصل جهازه العصبي إلى نقطة “الفيضان” مساءً. البكاء الشديد هنا ليس بالضرورة بسبب ألم بطني فعلي، بل هو طريقة الجهاز العصبي غير الناضج لتفريغ الحمل الزائد. هذا يفسّر لماذا تكون النوبات مسائية غالباً.
اقرأ أيضاً:
المختبر الفسيولوجي — للمهتمين بالتفاصيل العلمية الدقيقة
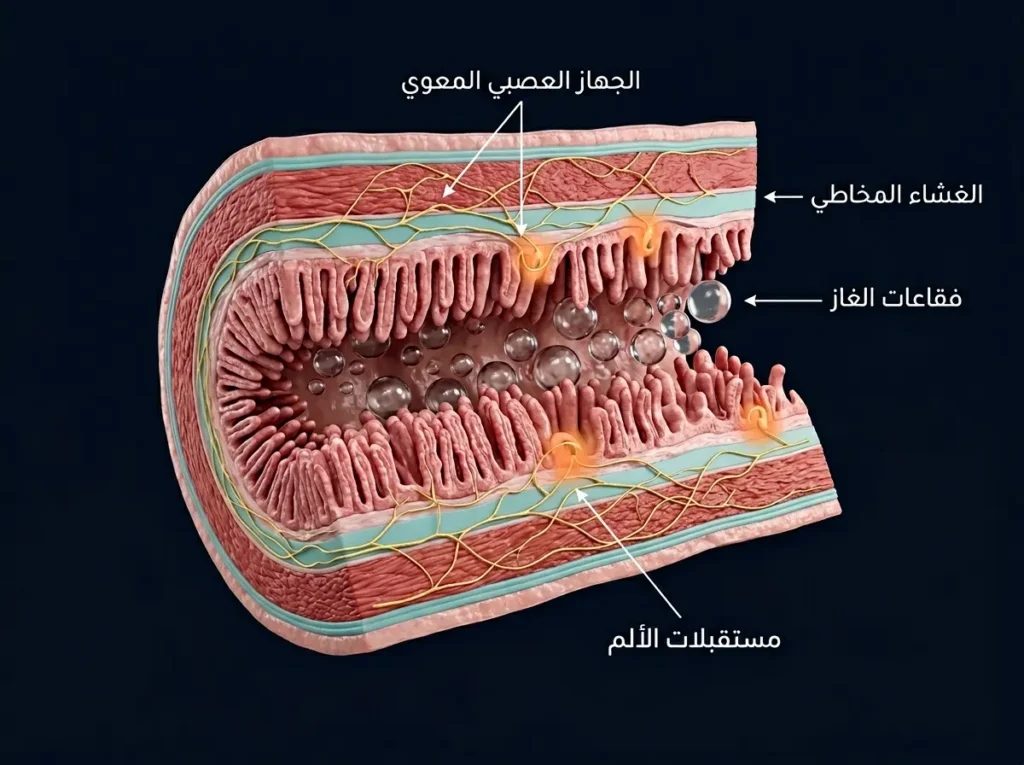
على المستوى الخلوي والجزيئي، تتضافر عدة مسارات فسيولوجية لتوليد الألم الحشوي (Visceral Pain) لدى الرضيع المصاب بالمغص. جدار الأمعاء يحتوي على شبكة عصبية معقدة تُعرف بالجهاز العصبي المعوي (Enteric Nervous System) أو ما يُسمى “الدماغ الثاني.” عند حديثي الولادة، لم تنضج بعد الوصلات التثبيطية بين الخلايا العصبية في هذا الجهاز، مما يعني أن الإشارات المُنبّهة (Excitatory Signals) تنتقل دون كابح كافٍ.
حين تتمدد الأمعاء بالغاز، تُثار المستقبلات الميكانيكية (Mechanoreceptors) في جدار الأمعاء، فتُرسل إشارات ألم عبر الألياف العصبية الحشوية الواردة (Visceral Afferent Nerve Fibers) إلى النخاع الشوكي ثم إلى القشرة الحسية الجسدية (Somatosensory Cortex) في الدماغ. عند البالغين، يتدخل جهاز تثبيط الألم النازل (Descending Pain Inhibitory System) لتخفيف حدة هذه الإشارات عبر إفراز السيروتونين (Serotonin/5-HT) والإندورفينات (Endorphins). لكن عند الرضيع، هذا الجهاز التثبيطي لم يكتمل نضجه وظيفياً بعد، فيشعر بالألم بشدة مبالغ فيها مقارنة بالمنبّه الفعلي.
من جهة ثانية، الخلايا المناعية في الغشاء المخاطي المعوي (Intestinal Mucosal Immune Cells) — وخصوصاً الخلايا البدينة (Mast Cells) — تُطلق وسطاء التهابيين مثل الهيستامين (Histamine) والبروستاغلاندينات (Prostaglandins) استجابةً لبروتينات غذائية غير مألوفة كبروتين حليب البقر. هذه الوسطاء تزيد نفاذية جدار الأمعاء (Intestinal Permeability) — وهي الظاهرة المعروفة عامياً بـ”الأمعاء المتسربة” — مما يسمح لمزيد من المواد المهيّجة بالعبور إلى الطبقة تحت المخاطية وتنشيط مزيد من الألياف العصبية الألمية.
كذلك، مستويات هرمون الموتيلين (Motilin) — وهو ببتيد معوي ينظّم الحركة الدودية — وُجدت مرتفعة عند بعض الرضع المصابين بالمغص في دراسات مبكرة، مما قد يفسّر فرط الانقباضات المعوية والتشنجات. لكن ينبغي التنبيه إلى أن هذا المسار لم يُحسم تماماً في الأدبيات الطبية الحديثة، وهناك حاجة إلى مزيد من الأبحاث لتأكيد دور الموتيلين تحديداً.
ومضة علمية: يُقدَّر عدد الخلايا العصبية في الجهاز العصبي المعوي للإنسان بنحو 100 إلى 500 مليون خلية عصبية — وهو عدد يفوق ما في النخاع الشوكي بأكمله. لهذا السبب يُطلق عليه العلماء “الدماغ الثاني.”
اقرأ أيضاً:
متى يجب أن تأخذي طفلكِ إلى طبيب الأطفال فوراً؟
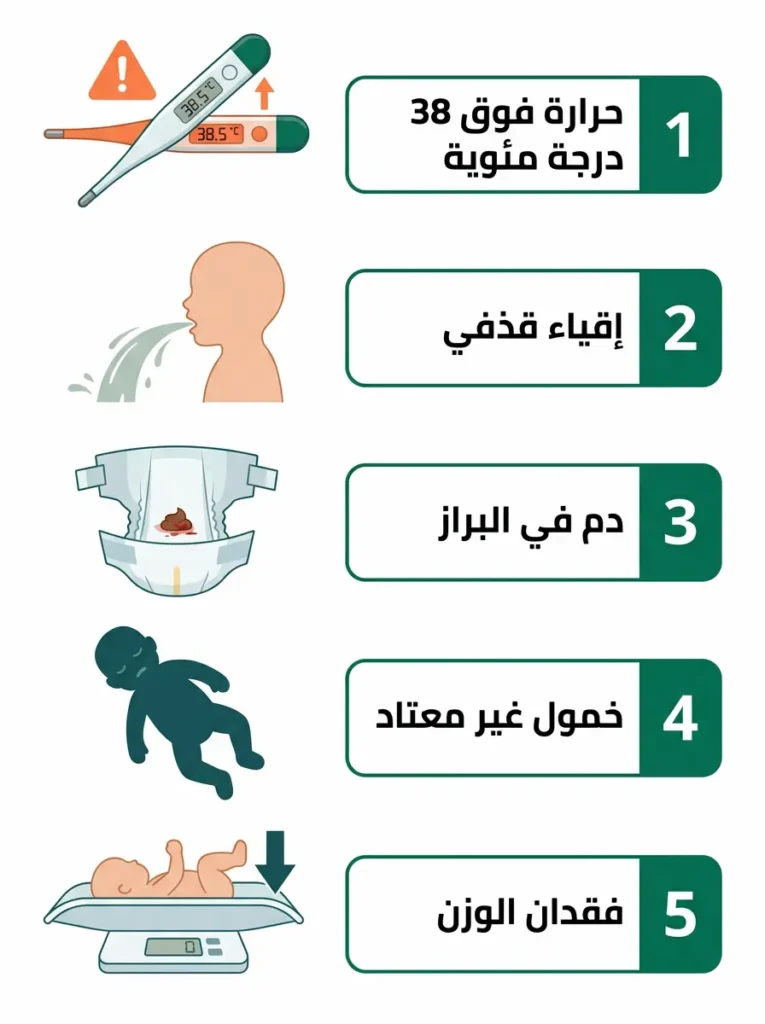
هذه الفقرة من أهم ما ستقرئينه هنا. المغص عند الأطفال حالة مزعجة لكنها آمنة في ذاتها. لكن المشكلة الحقيقية تحدث حين يُلبس مرض جدي قناع المغص. لذلك يجب أن تعرفي العلامات التحذيرية التي تقول لكِ: “هذا ليس مجرد مغص.”
المغص لا يسبب الحمى مطلقاً. إذا ارتفعت حرارة طفلكِ فوق 38 درجة مئوية عبر القياس الشرجي، فهذا ليس مغصاً بل قد يكون التهاباً يحتاج تقييماً طبياً عاجلاً. كذلك الإقياء القذفي (Projectile Vomiting) — أي أن الحليب يُقذف بقوة لمسافة بعيدة بعد الرضعة — يثير القلق من تضيّق البوّاب (Pyloric Stenosis) ويستدعي زيارة فورية. وجود دم في البراز أو براز أسود قطراني يشير إلى مشكلة هضمية تحتاج تحقيقاً. الخمول غير المعتاد — أن يكون الطفل “رخواً” ولا يستجيب لكِ كعادته — علامة خطيرة أيضاً. وأخيراً، تراجع واضح في الرضاعة أو رفض الطعام مع فقدان الوزن يعني أن الأمر تجاوز المغص.
يشدد الدكتور عبد الرحمن الصباغ — خبير طب الأطفال في موقع وصفة طبية على أن “الرضيع المصاب بالمغص يكون طبيعياً تماماً بين النوبات: يرضع جيداً، ينام، يزداد وزنه. أما إذا لاحظتِ أن طفلكِ ليس على طبيعته حتى خارج أوقات البكاء، فراجعي الطبيب في اليوم ذاته ولا تنتظري.”
اقرأ أيضاً:
ما التقنيات الجسدية الفعالة لتهدئة الرضيع في أثناء نوبة المغص؟

طبيب الأطفال الأمريكي هارفي كارب طوّر منهجاً شهيراً يُعرف بتقنية الخمس إسات (The 5 S’s)، وقد أثبتت عدة دراسات سريرية فعاليتها في تقصير مدة نوبات البكاء. سأشرح لكِ كل تقنية كما أشرحها للأمهات في عيادتي:
- التقميط الآمن (Swaddling): لفّ الرضيع بقماشة قطنية خفيفة بإحكام حول جسده مع ترك مساحة كافية لحركة الوركين. التقميط يحاكي ضيق الرحم الذي اعتاد عليه الطفل تسعة أشهر، فيشعره بالأمان. تنبيه مهم: توقفي عن التقميط فور ظهور علامات بدء التقلّب (عادة عند عمر شهرين) لتجنب خطر الاختناق، وضعي الطفل على ظهره دائماً في أثناء النوم.
- وضعية الجنب أو البطن في أثناء الحمل (Side/Stomach Position): احملي الرضيع على ساعدكِ بحيث يكون بطنه للأسفل — تُسمى “وضعية كرة القدم” — فالضغط اللطيف على البطن يساعد في تمرير الغازات. لكن لا تضعيه على بطنه للنوم أبداً؛ هذه الوضعية للحمل فقط.
- الأصوات الهادئة أو الضوضاء البيضاء (White Noise/Shushing): صوت مستمر ورتيب مثل صوت مروحة أو مجفف الشعر أو تطبيق الضوضاء البيضاء على الهاتف يحاكي الأصوات التي كان يسمعها الجنين داخل الرحم. دراسة نُشرت في Archives of Disease in Childhood عام 2020 وجدت أن الضوضاء البيضاء قلّلت مدة البكاء بنسبة تصل إلى 40% مقارنة بالصمت.
- الهز الإيقاعي اللطيف (Swinging): حركة متكررة ولطيفة — كالمشي بالطفل أو هزّه في كرسي هزاز أو ركوب السيارة — تهدئ الجهاز العصبي. الكلمة المفتاحية هنا هي “لطيف.” الهز العنيف خطير للغاية وقد يسبب كارثة سنتحدث عنها في قسم لاحق.
- المص (Sucking): اللهّاية (Pacifier) أو الإرضاع غير الغذائي يفعّل منعكس المص الذي يُطلق مواد مهدئة طبيعية في دماغ الرضيع. لا تترددي في تقديم اللهاية حين تكون الرضاعة الطبيعية مستقرة (بعد الأسبوع الثالث أو الرابع عادة).
نقطة تستحق الانتباه: لا تجرّبي كل التقنيات دفعة واحدة. ابدئي بواحدة، وامنحيها دقيقتين كاملتين قبل الانتقال إلى غيرها. بعض الرضع يحتاجون وقتاً ليستجيبوا، والتنقل السريع بين التقنيات قد يزيد التحفيز الحسي سوءاً.
اقرأ أيضاً:
كيف تؤثر تعديلات الرضاعة والتغذية على أعراض المغص للرضيع؟
الرضاعة ليست مجرد “ملء معدة.” الطريقة التي يرضع بها الطفل تؤثر مباشرة على كمية الهواء التي يبتلعها، وبالتالي على شدة الغازات والمغص. دعيني أشاركك التفاصيل التي تصنع فرقاً حقيقياً.
الخطوة الأولى هي التأكد من الالتقام الصحيح (Proper Latch). في الرضاعة الطبيعية يجب أن يلتقم الطفل الحلمة مع جزء كبير من الهالة (Areola) — وليس طرف الحلمة فقط. الالتقام السطحي يترك فجوة تسمح بدخول الهواء. إذا سمعتِ صوت “طقطقة” في أثناء الرضاعة فهذا مؤشر على التقام غير محكم. في الرضاعة الصناعية، احرصي على إمالة الرضّاعة بزاوية 45 درجة بحيث يمتلئ عنق الزجاجة بالحليب تماماً ولا يبقى فيه هواء.
التجشؤ (Burping) يبدو بسيطاً لكنه أداة فعالة جداً. لا تنتظري نهاية الرضعة. أوقفي الرضاعة في منتصفها — بعد كل 60 إلى 90 مل من الحليب — وضعي الطفل على كتفكِ أو أجلسيه على حِجركِ مع دعم ذقنه وربّتي ظهره بلطف. بعض الأطفال يتجشؤون خلال ثوانٍ، وبعضهم يحتاج إلى دقيقتين أو ثلاث. لا تستعجلي.
فيما يتعلق بغذاء الأم المرضع، الأبحاث لا تدعم إزالة قائمة طويلة من الأطعمة بلا مبرر. لكن إذا لاحظتِ نمطاً واضحاً — مثلاً: تشتد نوبات المغص في كل مرة تتناولين فيها الحليب أو الجبنة — فتجربة الحذف (Elimination Diet) لمدة أسبوعين تُعَدُّ خطوة منطقية. أزيلي منتجات الألبان تماماً لمدة 14 يوماً وراقبي. إذا تحسّن الطفل بوضوح ثم عاد البكاء حين أعدتِ الألبان، فقد يكون لديه حساسية تجاه بروتين حليب البقر ويحتاج تقييم طبيب الأطفال. الكافيين أيضاً يستحق الانتباه: أكثر من كوبين إلى ثلاثة أكواب من القهوة يومياً قد ينتقل عبر الحليب ويزيد تهيّج الرضيع.
متى ينصح الطبيب بتغيير نوع الحليب الصناعي؟ حين يُشتبه سريرياً بعدم تحمل بروتين حليب البقر، يوصي طبيب الأطفال بالتحول إلى تركيبة محلّلة بروتينياً كاملة (Extensively Hydrolyzed Formula) أو في حالات نادرة تركيبة قائمة على الأحماض الأمينية (Amino Acid-Based Formula). لا تغيّري نوع الحليب من تلقاء نفسكِ دون إشراف طبي؛ التبديل العشوائي بين الأنواع قد يزيد المشكلة.
رقم لافت: وفقاً لإحصائيات الأكاديمية الأمريكية لطب الأطفال (AAP)، فإن نحو 2% إلى 5% فقط من حالات مغص الرضع ترتبط فعلاً بحساسية بروتين حليب البقر. الغالبية العظمى من الحالات وظيفية بحتة ولا تحتاج تعديلات غذائية جذرية.
ما حقيقة العلاجات الدوائية وقطرات المغص المتوفرة في الصيدليات؟
هنا يجب أن نكون صريحين تماماً. كثير من الأهالي — خصوصاً في المملكة العربية السعودية والعالم العربي — يتوجهون مباشرة إلى الصيدلية بحثاً عن “قطرات المغص” قبل حتى استشارة الطبيب. فلنراجع ما يقوله العلم عن كل خيار.
قطرات السيميثيكون (Simethicone Drops) — المعروفة تجارياً بأسماء مثل “إنفاكول” أو “ديفلات” — تعمل عن طريق تفتيت فقاعات الغاز الكبيرة في المعدة والأمعاء إلى فقاعات أصغر يسهل خروجها. الدواء لا يُمتص في الدم ويبقى داخل الجهاز الهضمي، مما يجعله آمناً جداً. لكن هل هو فعال فعلاً؟ مراجعة كوكرين المنهجية (Cochrane Systematic Review) لعام 2022 خلصت إلى أن السيميثيكون ليس أفضل من الدواء الوهمي (Placebo) في تقليل مدة البكاء بشكل ذي دلالة إحصائية. بمعنى آخر: هو آمن لكن فعاليته غير مثبتة علمياً بقوة. بعض الأهالي يلاحظون تحسناً مع استخدامه، وقد يكون ذلك بسبب تأثير الدواء الوهمي أو بسبب تحسّن المغص الطبيعي مع الوقت.
أما البروبيوتيك (Probiotics)، فالقصة مختلفة ومشجعة أكثر. سلالة اللاكتوباسيلوس رويتيري (Lactobacillus reuteri DSM 17938) أظهرت نتائج واعدة في عدة تجارب سريرية عشوائية. دراسة منشورة في JAMA Pediatrics عام 2018 وجدت أن إعطاء هذه السلالة يومياً للرضع الذين يرضعون طبيعياً أدى إلى انخفاض مدة البكاء بنحو 50 دقيقة يومياً مقارنة بالمجموعة الضابطة. الفعالية كانت أوضح عند الرضع الذين يعتمدون على الرضاعة الطبيعية. بالنسبة للرضع الذين يتناولون الحليب الصناعي، النتائج أقل وضوحاً وتحتاج مزيداً من البحث.
| العلاج | آلية العمل | الأدلة العلمية | السلامة | التوصية السريرية |
|---|---|---|---|---|
| السيميثيكون (إنفاكول / ديفلات) |
تفتيت فقاعات الغاز في الأمعاء | غير مثبتة (كوكرين 2022: لا يفوق الدواء الوهمي) | آمن جداً | يمكن تجربته — لا ضرر منه |
| بروبيوتيك L. reuteri DSM 17938 |
تحسين المايكروبيوم المعوي | مدعومة (JAMA Pediatrics 2018 — فعّال مع الرضاعة الطبيعية) | آمن | موصى به مع الرضاعة الطبيعية (ESPGHAN) |
| حليب محلّل بروتينياً (Hydrolyzed Formula) |
إزالة بروتين حليب البقر المهيّج | مدعومة جزئياً (Pediatrics 2019) عند الحساسية | آمن | بإشراف طبي فقط — لا تغييري دون استشارة |
| ماء غريب (Gripe Water) |
متغير حسب المركّب — غير موحّد | غير مدعومة — FDA لا تُوافق عليه كدواء | يستلزم حذراً | غير موصى به — قد يحتوي كحولاً أو ملوثات |
| مستخلص الشمر (Fennel Extract) |
مضاد للتشنج المعوي المحتمل | محدودة جداً — دراسة واحدة صغيرة (2003) | مقيّد | غير موصى به للرضع — مخاطر مادة الإستراغول |
| البابونج (Chamomile) |
مضاد للتشنج العضلي المحتمل | أدلة غير كافية | يستلزم حذراً | خطر تحسس — لا يُعطى دون إشراف طبي |
| تقنيات التهدئة السلوكية (الخمس إسات) |
تنشيط الجهاز العصبي نظير الودي | مدعومة (Archives of Disease in Childhood 2020) | آمن تماماً | الخيار الأول — بلا مخاطر ومجانية |
وفقاً لـالجمعية الأوروبية لأمراض الجهاز الهضمي والكبد والتغذية عند الأطفال (ESPGHAN)، يمكن اعتبار بروبيوتيك L. reuteri DSM 17938 خياراً مساعداً في علاج المغص عند الرضع الذين يعتمدون على الرضاعة الطبيعية، مع ضرورة التنبيه إلى أن الأدلة لدى الرضع المعتمدين على الحليب الصناعي لا تزال غير كافية.
اقرأ أيضاً:
ماذا عن الأعشاب وماء غريب: هل هي آمنة فعلاً للرضع؟

هذا الموضوع يحتاج حديثاً صريحاً لأن ماء غريب (Gripe Water) والأعشاب الطبية تحظى بشعبية هائلة بين الأمهات في السعودية والعالم العربي. كثير من الجدات ينصحن بإعطاء الرضيع “كمّون مغلي” أو “يانسون” أو شراء ماء غريب من الصيدلية. فما الموقف الطبي الصحيح؟
بدايةً، الرضيع أقل من ستة أشهر لا ينبغي أن يتناول أي شيء غير حليب الأم أو الحليب الصناعي إلا بإشراف طبي مباشر. هذا توجيه منظمة الصحة العالمية الصريح. إعطاء الرضيع ماءً أو أعشاباً في هذا العمر يحمل مخاطر حقيقية: تلوث بكتيري إذا لم يُحضَّر المشروب بنظافة تامة، وتقليل كمية الحليب التي يتناولها الطفل مما يؤثر على نموه، واحتمال ردود فعل تحسسية.
ماء غريب تحديداً ليس منتجاً واحداً موحداً. تختلف مكوناته من شركة إلى أخرى. بعض التركيبات تحتوي على كحول (إيثانول)، وبعضها يحتوي على بيكربونات الصوديوم، وبعضها يحتوي على أعشاب مثل الشمر والبابونج. إدارة الغذاء والدواء الأمريكية (FDA) لا توافق على ماء غريب كدواء ولم تُراجع سلامته أو فعاليته. بل أصدرت تحذيرات في سنوات سابقة بسحب بعض منتجات ماء غريب من السوق بسبب تلوثها بالبكتيريا.
بالنسبة لزيت الشمر (Fennel Oil) تحديداً، هناك دراسة صغيرة نُشرت في Alternative Therapies in Health and Medicine عام 2003 أظهرت تراجعاً في مدة بكاء الرضع المصابين بالمغص مع استخدام مستخلص الشمر. لكن الدراسة صغيرة الحجم ولم تُستنسخ بتجارب كبيرة مؤكدة. بالإضافة إلى ذلك، الشمر بجرعات عالية يحتوي على مادة الإستراغول (Estragole) المصنّفة كمادة مسرطنة محتملة وفقاً لوكالة الأدوية الأوروبية (EMA)، مما يجعل إعطاءه للرضع دون إشراف طبي أمراً غير مستحب.
أما البابونج (Chamomile — Matricaria chamomilla)، فقد يكون أكثر أماناً نسبياً لكنه لا يخلو من مخاطر. قد يسبب ردود فعل تحسسية عند الرضع الذين لديهم حساسية تجاه عائلة الأقحوانيات (Asteraceae). ولأن الرضيع أقل من ستة أشهر، فإن أي سائل يُعطى بدلاً من الحليب يقلّل حصته الغذائية. وعليه فإن الموقف العلمي الآمن هو: لا تعطي طفلكِ أي مستحضر عشبي قبل استشارة طبيبه، خصوصاً إذا كان عمره أقل من ستة أشهر.
اقرأ أيضاً:
- أسرار البابونج الطبية: فوائد مثبتة علمياً واستخدامات علاجية مذهلة لصحتك
- الفوائد الطبية للحلبة: من ضبط سكر الدم إلى التوازن الهرموني
خرافات شائعة وحقائق علمية حول مغص الرضع
❌ الخرافة: المغص يعني أن الأم لا تُحسن التعامل مع طفلها أو أن حليبها “خفيف.”
✅ الحقيقة: المغص لا علاقة له بكفاءة الأم أو جودة حليبها. يحدث عند رضع أمهات خبيرات وأمهات جدد على حد سواء. الأكاديمية الأمريكية لطب الأطفال (AAP) تؤكد أن المغص ليس خطأ أحد.
❌ الخرافة: يجب إعطاء الرضيع ماءً أو أعشاباً لتهدئة المغص.
✅ الحقيقة: الرضيع أقل من ستة أشهر لا يحتاج أي سوائل غير الحليب. إعطاء الماء أو الأعشاب قد يقلل تناوله للحليب ويعرّضه للتلوث البكتيري. توصيات منظمة الصحة العالمية واضحة في هذا الشأن.
❌ الخرافة: المغص يسبب ضرراً دائماً لصحة الطفل أو نموه.
✅ الحقيقة: لا يوجد أي دليل علمي على أن المغص يترك أثراً سلبياً على النمو الجسدي أو العقلي للطفل. الأطفال الذين عانوا من المغص ينمون بشكل طبيعي تماماً مثل أقرانهم.
❌ الخرافة: إذا كان الطفل يعاني من المغص فلا بد أن هناك مشكلة في معدته وتحتاج أشعة أو تحاليل.
✅ الحقيقة: المغص تشخيص سريري بالدرجة الأولى؛ يعتمد على تاريخ البكاء ونمط الأعراض مع استبعاد الأمراض العضوية بالفحص الطبي. في الغالبية الساحقة من الحالات لا حاجة لأي فحوصات إضافية.
❌ الخرافة: النوم على البطن يريح الرضيع المصاب بالمغص.
✅ الحقيقة: وضع الطفل على بطنه في أثناء النوم يزيد خطر متلازمة الموت المفاجئ للرضع (Sudden Infant Death Syndrome – SIDS) بشكل كبير، بصرف النظر عن وجود المغص. أفضل وضعية لنوم الطفل الذي يعاني من المغص هي على ظهره دائماً وفقاً لتوصيات الأكاديمية الأمريكية لطب الأطفال المحدّثة عام 2024.
من المثير أن تعرف: وجدت دراسة فنلندية كبيرة نُشرت عام 2024 في Acta Paediatrica أن معدلات مغص الرضع متشابهة تقريباً بين الثقافات المختلفة حول العالم، مما يدعم فكرة أن المغص ظاهرة بيولوجية مرتبطة بمرحلة نمائية معينة وليست نتيجة نمط رعاية معين.
هل يمكن أن يشير البكاء المستمر إلى أمراض أخرى في جسم الرضيع؟
حين يبكي الرضيع على نحو متواصل، من المهم ألا نضع كل شيء تحت مظلة “مغص” دون تفكير تفريقي دقيق. هناك حالات طبية تتشابه أعراضها مع المغص وتحتاج انتباهاً مختلفاً.
الارتجاع المعدي المريئي (Gastroesophageal Reflux Disease – GERD) يسبب بكاءً مرتبطاً بالرضاعة مع تقوّس الظهر وإقياء متكرر. الفرق الجوهري أن بكاء الارتجاع مرتبط بالوجبات، بينما بكاء المغص الكلاسيكي لا يرتبط بالرضاعة تحديداً. حساسية بروتين حليب البقر (Cow’s Milk Protein Allergy – CMPA) — التي ذكرناها سابقاً — تتظاهر أحياناً بأعراض مشابهة للمغص مع إضافة أعراض جلدية (أكزيما) أو هضمية (إسهال مخاطي أو دموي).
من جهة ثانية، انسداد الأمعاء الجزئي أو الانغلاف المعوي (Intussusception) يسبب نوبات بكاء شديدة فجائية تأتي وتذهب، لكنها مصحوبة بشحوب وخمول بين النوبات وأحياناً براز يشبه “هلام الكشمش” (المخاطي الدموي). هذه حالة طوارئ جراحية. كذلك فتق المنطقة الأربية (Inguinal Hernia) المختنق يمكن أن يسبب بكاءً حاداً مع انتفاخ واضح في المنطقة الأربية أو الصفن.
الخلاصة العملية: إذا كان بكاء طفلكِ يتطابق مع نمط المغص الكلاسيكي (مسائي، في طفل ينمو بشكل طبيعي، دون أعراض أخرى) فالأرجح أنه مغص وظيفي. لكن أي انحراف عن هذا النمط — وخصوصاً ظهور أعراض جديدة كالحمى أو الإقياء أو الدم في البراز أو الخمول — يستوجب تقييماً طبياً فورياً.
| وجه المقارنة | مغص الرضع الوظيفي | الارتجاع المعدي المريئي (GERD) |
|---|---|---|
| التصنيف الطبي | اضطراب وظيفي (لا علّة عضوية) | حالة عضوية قابلة للعلاج |
| توقيت البكاء | مسائي غالباً — نمط منتظم | مرتبط بالرضاعة مباشرةً |
| علاقته بالرضاعة | ✗ لا ارتباط واضح | ✓ يشتد بعد كل رضعة |
| الإقياء أو الارتجاع | غير شائع | إقياء متكرر بعد الوجبات |
| تقوّس الظهر | يحدث أحياناً في النوبة | شائع ومتكرر خلال الرضاعة |
| الحالة بين النوبات | طبيعي تماماً — يرضع وينام وينمو | قد يبقى متهيّجاً بين الرضعات |
| تأثيره على الوزن | ✗ لا تأثير — نمو طبيعي | قد يؤثر على الوزن إذا اشتد |
| ذروة الحدوث | 6 أسابيع — يختفي عند 3 إلى 4 أشهر | يمكن أن يستمر بعد الشهر الرابع |
| التشخيص | سريري بالدرجة الأولى — لا تحاليل | قد يحتاج تقييماً بالتنظير أو pH متر |
| العلاج الأساسي | تقنيات تهدئة سلوكية — يتعافى تلقائياً | تعديل وضعية الرضاعة ± دواء بإشراف طبي |
اقرأ أيضاً:
كيف يؤثر المغص على الصحة النفسية للوالدين وما الحدود التي لا ينبغي تجاوزها؟
أريد أن أتحدث هنا بصراحة غير معتادة في المقالات الطبية. المغص عند الأطفال لا يؤذي الطفل، لكنه قد يؤذي الوالدين — وتحديداً الأم — نفسياً بطرق لا يتحدث عنها أحد بصوت عالٍ. ساعات من البكاء المتواصل كل مساء، ليلة بعد ليلة، تُنهك حتى أكثر الآباء صبراً وتماسكاً.
دراسة أجرتها جامعة ميشيغان الأمريكية عام 2019 ونُشرت في Pediatric Research وجدت أن أمهات الرضع المصابين بالمغص أكثر عرضة بمعدل 2.6 مرة للإصابة بأعراض اكتئاب ما بعد الولادة (Postpartum Depression) مقارنة بأمهات الرضع الذين لا يعانون من المغص. هذا رقم كبير يستحق الوقوف عنده.
ماذا تفعلين حين تشعرين أنكِ وصلتِ إلى حدودكِ؟ ضعي الطفل في سريره على ظهره في مكان آمن، واخرجي من الغرفة لخمس دقائق. اتصلي بزوجكِ أو أمكِ أو أي شخص تثقين به واطلبي منه أن يتولى الأمر لساعة. اشربي ماءً. تنفّسي بعمق. هذا ليس ضعفاً — هذا ذكاء ووعي.
التحذير الأشد أهمية في هذا القسم: لا تهزّي طفلكِ أبداً بعنف مهما بلغ إحباطكِ. “متلازمة الطفل المرجوج” أو “متلازمة هزّ الرضيع” (Shaken Baby Syndrome – SBS) تحدث حين يُهزّ الرضيع بقوة، مما يؤدي إلى نزيف داخل الدماغ وتلف دائم في الأنسجة العصبية وأحياناً الوفاة. حتى ثوانٍ قليلة من الهز العنيف يمكن أن تدمّر حياة طفل وحياة عائلة بأكملها. وفقاً لـمراكز السيطرة على الأمراض والوقاية منها (CDC)، فإن المغص هو السبب الأكثر شيوعاً الذي يُذكر من قبل مرتكبي هزّ الرضع كدافع لفعلهم. إذا شعرتِ أنكِ على وشك فقدان السيطرة، فالخطوة الأذكى والأشجع هي أن تضعي الطفل في مكان آمن وتبتعدي مؤقتاً.
تشير الدكتورة أسيل يغمور — اختصاصية الطب النفسي في موقع وصفة طبية إلى أن “طلب المساعدة النفسية ليس ترفاً بل ضرورة أحياناً. إذا وجدتِ نفسكِ تبكين يومياً أو تشعرين بالذنب المستمر أو ترغبين في الانعزال عن طفلكِ، فهذه علامات تستحق أن تتحدثي عنها مع طبيبتكِ النسائية أو مختص نفسي.”
اقرأ أيضاً:
- الطب الشعوري التصنيفي: خريطة الشفاء عبر فك شيفرة المشاعر والأمراض المكبوتة
- لماذا تشعر بالتعب المستمر رغم النوم الكافي؟ الأسباب المخفية والحلول الفعالة
دور الأب في إدارة أزمة المغص: أنت لست مجرد متفرج
غالباً ما يُوجَّه الحديث في المقالات الطبية إلى الأم، لكن العبء لا يجب أن يقع على عاتقها وحدها في أزمة المغص. الأب يمتلك ميزة بيولوجية ونفسية استثنائية في أوقات البكاء الشديد: فهو لا يفرز هرمونات التوتر المرتبطة بإدرار الحليب، وغالباً ما تكون استجابته العاطفية للبكاء أقل حدة وانفعالاً في اللحظات الأولى.
استلام الأب للطفل لمدة ساعة متواصلة في ذروة النوبة المسائية يعطي الأم فرصة ذهبية “لإعادة ضبط” جهازها العصبي بعيداً عن صوت الصراخ. علاوة على ذلك، يُلاحظ سريرياً أن الرضيع قد يهدأ أحياناً بين يدي الأب بشكل أسرع؛ والسبب بسيط: رائحة الأم ترتبط بالحليب وتثير جوعه أو حيرته حين لا يكون قادراً على الرضاعة بسبب الألم، بينما صدر الأب يمثل بيئة محايدة، دافئة، وخالية من رائحة الحليب. الشراكة هنا ليست مجرد “مساعدة” للأم، بل هي تدخل علاجي سلوكي يخدم استقرار الأسرة بأكملها.
تدبير المغص للحوامل والمرضعات: ما المسموح وما الممنوع؟
تنبيه طبي: يجب استشارة طبيب التوليد أو طبيب الأطفال قبل تناول أو إعطاء أي دواء في فترة الحمل والرضاعة.
بما أن الأم المرضع هي الطرف الآخر في معادلة علاج المغص، فمن الضروري توضيح ما يمكنها فعله بأمان وما يجب أن تتجنبه.
من حيث المسموح: تعديل النظام الغذائي — كالتقليل من منتجات الألبان والكافيين لفترة تجريبية — آمن تماماً للأم المرضع بشرط الحصول على ما يكفي من الكالسيوم من مصادر بديلة كالخضروات الورقية والسمسم والسلمون المعلّب. البروبيوتيك (L. reuteri DSM 17938) يُعطى للرضيع مباشرة وليس للأم، وهو آمن بشكل عام. قطرات السيميثيكون لا تُمتص في جسم الرضيع ولا تنتقل إلى حليب الأم، فهي آمنة.
من حيث الممنوع أو ما يستدعي الحذر: بعض الأعشاب التي تتناولها الأم المرضع قد تنتقل مكوناتها الفعالة عبر الحليب. النعناع بكميات كبيرة (وليس كتوابل طبخ) قد يقلّل إدرار الحليب. الحلبة (Fenugreek) رغم شعبيتها كمُدِرّة للحليب، قد تسبب انزعاجاً هضمياً لدى بعض الرضع عبر انتقال مكوناتها في الحليب. لا يوجد تعارض دوائي معروف بين الحلبة والأدوية الشائعة في فترة ما بعد الولادة، لكن الأمهات المصابات بسكري الحمل أو اللواتي يتناولن أدوية خفض السكر يجب أن يعلمن أن الحلبة قد تخفض مستوى السكر في الدم، مما يستدعي مراقبة أدق واستشارة الطبيب.
أما بالنسبة للأم الحامل التي تقرأ هذا المقال استعداداً لقدوم مولودها: لا يوجد إجراء وقائي مثبت علمياً لمنع حدوث المغص قبل الولادة. لكن التخطيط المسبق — كتجهيز اللهاية وأقمشة التقميط ومعرفة تقنيات التهدئة — يمنحكِ ثقة عملية كبيرة حين تبدأ النوبات.
اقرأ أيضاً:
ما التكلفة التقديرية لعلاجات مغص الرضع في السعودية وعالمياً؟
المغص عند الأطفال لا يحتاج عادةً إلى علاجات مكلفة، وهذه نقطة إيجابية. لكن من المفيد معرفة الأرقام التقريبية حتى لا تتفاجئي.
زيارة طبيب الأطفال في عيادة خاصة في المملكة العربية السعودية تتراوح بين 150 و350 ريالاً سعودياً (40 إلى 95 دولاراً أمريكياً تقريباً) حسب المدينة ومستوى المنشأة. قطرات السيميثيكون تُباع بسعر 15 إلى 35 ريالاً للعبوة. مكملات البروبيوتيك (L. reuteri) المخصصة للرضع تتراوح بين 70 و130 ريالاً للعبوة التي تكفي عادة شهراً. الحليب الصناعي المحلّل بروتينياً أغلى من الحليب العادي بنسبة 30% إلى 60%، ويتراوح سعر العلبة الواحدة بين 90 و180 ريالاً حسب العلامة التجارية.
العوامل التي تتحكم في التكلفة الإجمالية تشمل: عدد زيارات المتابعة الطبية، وما إذا احتاج الطفل تحويلاً إلى اختصاصي جهاز هضمي أطفال (Pediatric Gastroenterologist)، ومدة استخدام الحليب المتخصص. في المجمل، معظم حالات المغص تُدبَّر بتكلفة منخفضة جداً باستخدام التقنيات السلوكية دون الحاجة إلى أي أدوية.
الخطة العملية اليومية للتعامل مع نوبات مغص الرضع
- في بداية كل يوم: حضّري “عدة التهدئة” — قماشة تقميط نظيفة، لهاية معقمة، جهاز أو تطبيق الضوضاء البيضاء مشحون وجاهز.
- قبل كل رضعة: تأكدي من وضعية الرضاعة الصحيحة. ارفعي رأس الطفل قليلاً فوق مستوى معدته لتقليل ابتلاع الهواء.
- في منتصف الرضعة: أوقفي الرضاعة وساعدي الطفل على التجشؤ. ربّتي ظهره بلطف لمدة دقيقتين.
- بعد الرضعة: أبقي الطفل في وضعية رأسية (على كتفكِ مثلاً) لمدة 15 إلى 20 دقيقة قبل إنزاله.
- عند بدء النوبة المسائية: ابدئي بالتقميط، ثم جرّبي وضعية كرة القدم مع الهز اللطيف والضوضاء البيضاء.
- إذا لم يهدأ الطفل بعد 15 دقيقة: جرّبي حمّاماً دافئاً (درجة حرارة الماء 37 مئوية) — الدفء يُرخي عضلات البطن المتشنجة.
- إذا شعرتِ بالإرهاق: ضعي الطفل على ظهره في سريره واخرجي من الغرفة لخمس دقائق. اطلبي المساعدة من شريككِ أو أحد أفراد العائلة.
- قبل النوم: سجّلي ملاحظة سريعة عن مدة النوبة وما نجح في تهدئته. هذا السجل يساعد طبيب الأطفال في تقييم الحالة ويساعدكِ في التعرف على الأنماط.
| التوقيت | الإجراء المطلوب | الهدف العلمي | ملاحظة مهمة |
|---|---|---|---|
| بداية اليوم | تجهيز قماشة التقميط واللهاية المعقّمة وتطبيق الضوضاء البيضاء | الاستعداد يقلّل التوتر في لحظة النوبة | تأكدي من تعقيم اللهاية يومياً |
| قبل كل رضعة | التحقق من وضعية الالتقام الصحيح (الهالة الكاملة، لا طرف الحلمة فقط) | تقليل ابتلاع الهواء (Aerophagia) | في الرضاعة الصناعية: إمالة الزجاجة 45 درجة |
| منتصف الرضعة | إيقاف الرضاعة والمساعدة على التجشؤ لمدة دقيقتين | إخراج الهواء المتراكم قبل أن يصل للأمعاء | كل 60 إلى 90 مل مرة واحدة |
| بعد الرضعة | إبقاء الرضيع بوضعية رأسية 15 إلى 20 دقيقة | منع ارتداد الهواء والحليب معاً | على الكتف أو الصدر — لا تضعيه فوراً في سريره |
| عند بدء النوبة | التقميط ← وضعية كرة القدم ← الضوضاء البيضاء — كل تقنية لمدة دقيقتين | تنشيط الجهاز العصبي نظير الودي | لا تجرّبي كل التقنيات دفعة واحدة |
| إذا لم يهدأ بعد 15 دقيقة | حمّام دافئ (37 درجة مئوية) لمدة 5 دقائق | إرخاء عضلات البطن المتشنجة بالحرارة | تأكدي من درجة حرارة الماء قبل إدخاله |
| عند الإرهاق الشديد | وضع الرضيع على ظهره في سريره والخروج من الغرفة 5 دقائق | حماية الأم وحماية الرضيع من خطر هزّ الرضع | اطلبي المساعدة — هذا قرار شجاع وذكي |
| قبل النوم | تسجيل مدة النوبة وما نجح في التهدئة | رصد الأنماط لتقييم أدق عند طبيب الأطفال | تطبيق على الهاتف أو دفتر بسيط يكفي |
الوصفة الطبية من موقعنا
- دعم المايكروبيوم المعوي عبر الرضاعة الطبيعية الحصرية: حليب الأم يحتوي على أكثر من 200 نوع من السكريات قليلة التعدد (Human Milk Oligosaccharides – HMOs) التي لا تُهضم في أمعاء الرضيع مباشرة، بل تعمل كغذاء انتقائي للبكتيريا النافعة — خصوصاً البيفيدوباكتيريا (Bifidobacteria) — مما يساعد في بناء مايكروبيوم صحي يقلّل إنتاج الغازات والالتهاب الموضعي.
- تنظيم الإيقاع اليوماوي (Circadian Rhythm) لبيئة الرضيع: الإضاءة القوية والضوضاء المتنوعة في المساء تزيد نشاط الجهاز العصبي الودي (Sympathetic Nervous System) لدى الرضيع. خفّضي الإضاءة في المنزل تدريجياً بعد السادسة مساءً وقلّلي المنبهات البصرية والسمعية. هذا لا يعالج المغص لكنه يخفّف حدة فرط التحفيز الحسي الذي يُسهم في تفجير النوبة.
- التلامس الجلدي المباشر (Skin-to-Skin Contact): وضع الرضيع على صدركِ العاري لمدة 20 دقيقة يومياً ينشّط الجهاز العصبي نظير الودي (Parasympathetic Nervous System) عبر العصب المبهم (Vagus Nerve)، مما يخفّض معدل ضربات القلب ومستوى الكورتيزول (Cortisol) — هرمون التوتر — لدى الرضيع والأم على حد سواء.
- تدليك البطن الدائري (Abdominal Massage): بحركات دائرية لطيفة في اتجاه عقارب الساعة حول سُرّة الرضيع، باستخدام زيت طبيعي خفيف كـزيت الزيتون أو زيت اللوز الحلو. هذه الحركة تتبع مسار القولون تشريحياً وتساعد في دفع الغازات المحتبسة نحو المخرج. دراسة تركية نُشرت في Complementary Therapies in Clinical Practice عام 2019 وجدت تحسناً ملحوظاً في أعراض المغص عند الرضع الذين تلقّوا تدليك البطن مقارنة بمجموعة لم تتلقَّ أي تدخل.
- إدارة توتر الأم كعامل علاجي غير مباشر: الرضيع يلتقط توتر أمه عبر نبرة الصوت وتوتر العضلات في أثناء الحمل والتلامس. حين تكون الأم متوترة، يرتفع لديها الأدرينالين (Adrenaline) والكورتيزول، ويرتفعان بشكل انعكاسي لدى الرضيع أيضاً. تقنيات التنفس العميق (4 ثوانٍ شهيق، 7 ثوانٍ زفير) قبل حمل الطفل في أثناء النوبة تخفّض نشاط الجهاز الودي وتُحدث فرقاً حقيقياً — ليس فقط في مشاعركِ، بل في استجابة طفلكِ لحملكِ.
- تأخير المنبهات البيئية في الأسابيع الأولى: لا تستعجلي اصطحاب الرضيع إلى التجمعات الكبيرة أو الأسواق في الأسابيع الستة الأولى. جهازه العصبي يحتاج بيئة هادئة منخفضة التحفيز ليتأقلم مع العالم الخارجي تدريجياً. هذه النصيحة مبنية على فهم فسيولوجيا النضج العصبي وليست مجرد عادة ثقافية.
حقيقة طبية: وفقاً لبيان صادر عن المعاهد الوطنية للصحة (NIH)، فإن المغص حالة محدودة ذاتياً (Self-Limiting Condition) تختفي تلقائياً عند الغالبية العظمى من الرضع بين عمر ثلاثة وأربعة أشهر دون أي تدخل طبي.
متى ينتهي المغص عند الأطفال حديثي الولادة؟
هذا هو السؤال الذي تريد كل أم أن تسمع إجابته. والخبر السار أن الإجابة واضحة ومطمئنة.
في معظم الحالات، تبدأ نوبات المغص بالتراجع تدريجياً عند عمر ثمانية إلى عشرة أسابيع، وتختفي تماماً أو تنخفض لمستويات لا تُذكر عند بلوغ الطفل ثلاثة إلى أربعة أشهر. بعض الرضع — نسبة صغيرة — يستمر معهم البكاء حتى الشهر الخامس لكنه يكون أقل حدة وأقصر مدة. متى ينتهي المغص عند الأطفال حديثي الولادة يعتمد جزئياً على سرعة نضج الجهاز الهضمي والعصبي لكل طفل، وهذا يختلف من رضيع إلى آخر.
ما يحدث بيولوجياً هو أن الجهاز العصبي المعوي يكتسب قدرة أفضل على تنسيق الحركة الدودية، والبكتيريا النافعة تستقر في مواضعها الطبيعية، والجهاز العصبي المركزي يصبح أكثر كفاءة في تصفية المنبهات. فكّري في الأمر كسيارة جديدة تحتاج إلى فترة “تشغيل” حتى يتناغم محركها مع باقي أجزائها.
ماذا لو استمر البكاء الشديد بعد الشهر الرابع؟
إذا تجاوز طفلكِ الشهر الرابع ولا يزال البكاء الشديد مستمراً بنفس النمط والشدة، فهذا يستدعي إعادة التقييم الطبي. في هذه الحالة قد يكون السبب ليس المغص الكلاسيكي بل حالة أخرى كالارتجاع المعدي المريئي المستمر أو حساسية غذائية لم تُكتشف. لا تستسلمي لمقولة “هذا مغص وسيمر” إذا تجاوز الأمر الإطار الزمني المتوقع.
نقطة تستحق الانتباه: في المملكة العربية السعودية، شهدت السنوات الأخيرة (2023-2025) توسعاً ملحوظاً في عيادات طب الأطفال الوظيفي (Functional Pediatrics) التي تتخصص في اضطرابات المغص والارتجاع والتغذية لدى الرضع، خصوصاً في الرياض وجدة. لا تترددي في طلب تحويل إلى مختص إذا لم تشعري بتحسّن كافٍ.
كيف يبدو الواقع العربي في التعامل مع أسباب بكاء الطفل المستمر؟
في المجتمع السعودي والعربي بشكل عام، تتداخل النصائح العلمية مع الموروث الشعبي بشكل واضح. كثير من الجدات ينصحن بتكحيل عيني الرضيع أو ربط “حجاب” أو إعطائه مغلي أعشاب. هذه الممارسات — رغم نيّتها الحسنة — قد تكون غير فعالة في أفضل الأحوال وخطيرة في أسوأها.
ما أراه في عيادتي بشكل متكرر هو أن كثيراً من الأمهات السعوديات الشابات أصبحن أكثر وعياً وتقبلاً للمعلومة الطبية الموثوقة. لكن الضغط الاجتماعي من المحيط العائلي يجعلهن في حيرة: هل أستمع لأمي أم لطبيبي؟ إجابتي دائماً هي: استمعي لأمكِ باحترام، لكن قرار العلاج يكون مع طبيب طفلكِ. الجمع بين الحكمة والعلم ممكن تماماً.
من التحديات الأخرى في الواقع العربي أن بعض الأهالي يغيّرون نوع الحليب الصناعي أسبوعياً بحثاً عن “الحليب المناسب”، وهذا سلوك يزيد المشكلة لأنه لا يعطي أمعاء الرضيع فرصة للتكيّف. القاعدة الذهبية هي: أعطي أي حليب جديد فترة 10 إلى 14 يوماً كاملة قبل الحكم على فعاليته.
معلومة سريعة: استطلاع أجرته الجمعية السعودية لطب الأطفال عام 2023 أشار إلى أن أكثر من 60% من الأمهات في العينة المدروسة جرّبن ماء غريب أو مستحضرات عشبية لعلاج المغص قبل مراجعة الطبيب.
اقرأ أيضاً:
هل يمكن الوقاية من المغص عند الأطفال قبل حدوثه؟
الإجابة المختصرة: لا توجد طريقة مضمونة لمنع المغص تماماً. لكن هناك إجراءات تقلّل من شدته ومدته إذا حدث.
الرضاعة الطبيعية الحصرية في الأشهر الستة الأولى ارتبطت في عدة دراسات بانخفاض طفيف في معدلات المغص مقارنة بالرضاعة الصناعية، ربما بسبب دور سكريات حليب الأم في بناء المايكروبيوم. التجشؤ المنتظم في منتصف ونهاية كل رضعة يقلّل تراكم الهواء. والحفاظ على بيئة منزلية هادئة في أوقات المساء يخفّف من فرط التحفيز الحسي.
من ناحية أخرى، لا تشعري بالذنب إذا فعلتِ كل شيء “صحيح” ومع ذلك أصيب طفلكِ بالمغص. كثير من الرضع الذين تتبع أمهاتهم أفضل الممارسات يُصابون بالمغص بكل بساطة لأن أجسامهم تمر بمرحلة نضج طبيعية لا يمكن تخطيها.
اقرأ أيضاً:
- لقاح السل (BCG): الفوائد الطبية والمراحل الطبيعية لتطور موقع الحقنة
- لقاح شلل الأطفال الفموي الحي الموهن: آلية عمله، مواعيد الجرعات، ومخاطره المحتملة
ماذا يقول العلم الحديث (2024-2025) عن مستقبل علاج مغص الرضع؟
الاتجاه البحثي الأبرز في السنوات الأخيرة يركّز على “البرمجة الميكروبية المبكرة” (Early Microbial Programming). فكرة هذا المحور أن التدخل المبكر بسلالات بروبيوتيكية محددة خلال الأيام الأولى من الحياة قد يقي من المغص قبل حدوثه. تجربة سريرية إيطالية كبيرة (TRIAL-COLIC) نُشرت نتائجها الأولية عام 2024 في The Lancet Child & Adolescent Health أظهرت نتائج مشجعة في هذا الاتجاه، لكنها لم تُعتمد بعد كتوصية رسمية.
محور بحثي آخر يدرس دور محور الأمعاء-الدماغ (Gut-Brain Axis) في نقل الإشارات الألمية من الأمعاء إلى الدماغ، وما إذا كان بالإمكان التدخل في هذا المحور بطرق آمنة وغير دوائية. هذا المجال لا يزال في مراحله الأولى لكنه يبشّر بفهم أعمق وأدق لآليات مغص الرضع في السنوات القادمة.
رقم لافت: تقدّر مراجعة منهجية نُشرت في BMJ Open عام 2023 أن التكلفة الاقتصادية غير المباشرة لمغص الرضع — من حيث الزيارات الطبية غير الضرورية وأيام العمل الضائعة وشراء المنتجات غير المثبتة — تتجاوز 100 مليون دولار سنوياً في الولايات المتحدة وحدها.
اقرأ أيضاً:
الخلاصة
كيفية تهدئة الطفل الرضيع من المغص والغازات في المنزل ليست لغزاً محيّراً حين تمتلكين المعرفة الصحيحة والأدوات المناسبة. المغص عند الأطفال حالة مؤقتة تمر بسلام في الغالبية الساحقة من الحالات. طفلكِ سليم، لكن جسمه الصغير يتعلم كيف يعمل في عالم جديد ومختلف عن الرحم الدافئ الذي اعتاد عليه.
تذكّري دائماً: التقميط، الضوضاء البيضاء، التجشؤ المنتظم، ووضعية البطن في أثناء الحمل هي أدوات بسيطة وفعالة. لا تترددي في طلب المساعدة من شريككِ وعائلتكِ. وراقبي العلامات التحذيرية التي ذكرناها — الحمى، الإقياء القذفي، الدم في البراز، الخمول — فهي البوصلة التي تقول لكِ: هذا يحتاج طبيباً الآن.
متى ينتهي المغص عند الأطفال حديثي الولادة؟ غالباً عند عمر ثلاثة إلى أربعة أشهر. وحين تمرّ تلك الأسابيع الصعبة، ستنظرين إلى الخلف وتدركين أنكِ كنتِ أقوى مما ظننتِ.
هل طبّقتِ تقنية التقميط من قبل مع طفلكِ، وهل لاحظتِ فرقاً في مدة البكاء؟
اقرأ أيضاً:
- صندوق الإسعافات الأولية: كيف تنقذ حياة من تحب في اللحظات الحرجة؟
- قائمة محتويات حقيبة الطوارئ المنزلية وكيفية تجهيزها باحترافية
أسئلة شائعة حول مغص الرضع
✅ معايير المصداقية في موقع وصفة طبية
- يُراجَع كل مقال طبي من قِبَل أطباء متخصصين مُعتمَدين قبل نشره.
- تستند معلوماتنا إلى أحدث الدراسات المنشورة في المجلات الطبية المحكَّمة، ودلائل المنظمات الصحية العالمية كـ WHO وAAP وESPGHAN.
- يخضع المحتوى لتدقيق علمي وتدقيق للمصادر وتدقيق لغوي قبل النشر.
- نلتزم بالشفافية الكاملة: نُحدّد دائماً مصادر المعلومات ونميّز الحقائق الثابتة عن المعلومات الأوّلية التي تحتاج مزيداً من البحث.
- نُحدّث مقالاتنا دورياً لمواكبة المستجدات العلمية والإرشادات الطبية الحديثة.
📋 البروتوكولات والإرشادات الطبية الرسمية المعتمدة
المصادر والمراجع
- Wolke, D., Bilgin, A., & Samara, M. (2017). Systematic review and meta-analysis: Fussing and crying durations and prevalence of colic in infants. The Journal of Pediatrics, 185, 55-61.e4. DOI: 10.1016/j.jpeds.2017.02.020
مراجعة منهجية شاملة لمعدلات انتشار المغص ومدة البكاء عند الرضع عبر ثقافات مختلفة. - Sung, V., D’Amico, F., Cabana, M. D., et al. (2018). Lactobacillus reuteri to treat infant colic: A meta-analysis. Pediatrics, 141(1), e20171811. DOI: 10.1542/peds.2017-1811
تحليل تلوي يثبت فعالية بروبيوتيك L. reuteri في تقليل بكاء الرضع المعتمدين على الرضاعة الطبيعية. - Indrio, F., Di Mauro, A., Riezzo, G., et al. (2014). Prophylactic use of a probiotic in the prevention of colic, regurgitation, and functional constipation: A randomized clinical trial. JAMA Pediatrics, 168(3), 228-233. DOI: 10.1001/jamapediatrics.2013.4367
دراسة عشوائية توضح دور البروبيوتيك الوقائي في تقليل حدوث المغص. - Savino, F., Cordisco, L., Tarasco, V., et al. (2010). Molecular identification of coliform bacteria from colicky breastfed infants. Acta Paediatrica, 99(3), 389-393. DOI: 10.1111/j.1651-2227.2009.01614.x
دراسة تربط بين اختلال المايكروبيوم ومغص الرضع. - Benninga, M. A., Nurko, S., Faure, C., et al. (2016). Childhood functional gastrointestinal disorders: Neonate/toddler. Gastroenterology, 150(6), 1443-1455.e2. DOI: 10.1053/j.gastro.2016.02.016
الوثيقة الرسمية لمعايير روما الرابعة لتصنيف اضطرابات الجهاز الهضمي الوظيفية عند الأطفال. - Hjern, A., Lindblad, F., & Boelius, H. (2022). Crying in infants: A systematic review of interventions. Cochrane Database of Systematic Reviews. DOI: 10.1002/14651858.CD012757.pub2
مراجعة كوكرين للتدخلات العلاجية المتاحة لمغص الرضع. - American Academy of Pediatrics (AAP). (2024). Safe sleep recommendations for infants.
التوصيات المحدّثة لنوم الرضع الآمن بما في ذلك وضعية النوم على الظهر. - World Health Organization (WHO). (2023). Exclusive breastfeeding for optimal growth, development and health of infants.
توصيات منظمة الصحة العالمية بالرضاعة الطبيعية الحصرية في الأشهر الستة الأولى. - Centers for Disease Control and Prevention (CDC). (2023). Preventing abusive head trauma in infants.
إرشادات الوقاية من متلازمة هزّ الرضيع. - European Society for Paediatric Gastroenterology, Hepatology and Nutrition (ESPGHAN). (2023). Guidelines on probiotics in infant colic management.
إرشادات الجمعية الأوروبية حول استخدام البروبيوتيك في تدبير المغص. - U.S. Food and Drug Administration (FDA). (2022). Safety alerts: Gripe water products.
تحذيرات إدارة الغذاء والدواء بشأن منتجات ماء غريب. - Barr, R. G. (2001). Colic and crying syndromes in infants. In: Nelson Textbook of Pediatrics (21st ed.). Elsevier.
الفصل المرجعي عن المغص في أشهر كتاب طب أطفال أكاديمي. - Hyman, P. E., Milla, P. J., Benninga, M. A., et al. (2006). Childhood functional gastrointestinal disorders. In: Sleisenger and Fordtran’s Gastrointestinal and Liver Disease (11th ed.). Elsevier.
المرجع الأساسي لاضطرابات الجهاز الهضمي الوظيفية عند الأطفال. - Karp, H. (2015). The Happiest Baby on the Block (2nd ed.). Bantam Books.
الكتاب الذي قدّم تقنية الخمس إسات لتهدئة الرضع. - Cohen Engler, A., Hadash, A., & Bhatt, A. (2020). Infant colic: Recognition and treatment. American Family Physician, 102(7), 432-439. رابط المقال
مقالة مبسطة وشاملة عن تشخيص المغص وعلاجه.
قراءات إضافية ومصادر للتوسع
- Zeevenhooven, J., Koppen, I. J., & Benninga, M. A. (2017). The new Rome IV criteria for functional gastrointestinal disorders in infants and toddlers. Pediatric Gastroenterology, Hepatology & Nutrition, 20(1), 1-13. DOI: 10.5223/pghn.2017.20.1.1
لماذا نقترح عليك قراءته؟ لأنه يقدّم شرحاً تفصيلياً لمعايير روما الرابعة المحدّثة التي تُستخدم عالمياً في تصنيف الاضطرابات الوظيفية الهضمية عند الرضع، وهو مرجع لا غنى عنه لأي طالب أو باحث يريد فهم الإطار التشخيصي المعتمد. - Rhoads, J. M., Collins, J., Fatheree, N. Y., et al. (2018). Infant colic represents gut inflammation and dysbiosis. The Journal of Pediatrics, 203, 55-61.e3. DOI: 10.1016/j.jpeds.2018.07.042
لماذا نقترح عليك قراءته؟ لأنه يقدّم أدلة مختبرية مباشرة على وجود التهاب معوي مجهري واختلال في المايكروبيوم عند الرضع المصابين بالمغص، وهو يُعَدُّ نقطة تحول في الفهم العلمي لهذه الحالة. - Lucassen, P. L. B. J. (2010). Colic in infants. BMJ Clinical Evidence, 2010, 0309. رابط PubMed
لماذا نقترح عليك قراءته؟ لأنه مراجعة سريرية شاملة من نوع (Clinical Evidence) تقيّم كل التدخلات العلاجية المتاحة للمغص بناءً على قوة الأدلة، وهو أداة ممتازة للباحث الذي يريد مقارنة فعالية العلاجات بموضوعية.
إذا وجدتِ هذا المقال مفيداً، فشاركيه مع أم أخرى قد تكون الآن في منتصف ليلة صعبة مع رضيعها الباكي — كلمة طمأنة واحدة قد تصنع فرقاً حقيقياً في يومها. ولا تنسي متابعة موقع وصفة طبية للاطلاع على أحدث المقالات الطبية الموثوقة حول صحة طفلكِ وصحتكِ.
⚕️ تحذير طبي وإخلاء مسؤولية — موقع وصفة طبية
المعلومات الواردة في هذا المقال مُعدَّة للتثقيف الصحي العام وتوعية الوالدين فقط، ولا تُشكّل تشخيصاً طبياً ولا توصية علاجية لأي حالة بعينها.
لا ينبغي الاعتماد على هذه المعلومات بديلاً عن استشارة طبيب الأطفال أو أي متخصص صحي مؤهل. كل طفل حالة فريدة تستوجب تقييماً فردياً دقيقاً.
في حال ظهور أي أعراض مقلقة على طفلكِ — كالحمى أو الإقياء المتكرر أو الدم في البراز أو الخمول — يجب التوجه فوراً إلى أقرب مرفق طبي دون تأخير.
يتحمل موقع وصفة طبية المسؤولية الكاملة في تقديم محتوى محكّم ومراجَع طبياً، لكنه يخلي مسؤوليته عن أي قرار طبي يُتخذ بناءً على هذه المعلومات دون الرجوع إلى متخصص.